
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Mozgová ischémia u novorodencov: príznaky, dôsledky, liečba
Lekársky expert článku
Posledná kontrola: 12.07.2025
Porušenie krvného obehu v cievnom systéme mozgu dieťaťa bezprostredne po narodení, ktoré spôsobuje nedostatok kyslíka v krvi (hypoxémia), sa definuje ako mozgová ischémia u novorodencov. Kód ICD-10 - P91.0.
Keďže ischémia, hypoxémia a hypoxia (hladovanie kyslíkom) sú fyziologicky prepojené (hoci hypoxia sa môže vyvinúť pri normálnom prietoku krvi mozgom), kritický stav nedostatku kyslíka pre mozog novorodencov sa v neurológii považuje za klinický syndróm a nazýva sa neonatálna hypoxicko-ischemická encefalopatia, ktorá sa vyvíja do 12 – 36 hodín po narodení.
Epidemiológia
V neonatálnej neurológii a pediatrii sa epidemiológia klinických prejavov mozgovej ischémie u novorodencov nezaznamenáva oddelene od syndrómu hypoxicko-ischemickej encefalopatie, preto je hodnotenie morbidity problematické z dôvodu nedostatku kritérií na ich rozlíšenie.
Výskyt novorodeneckej encefalopatie spojenej so zníženým prietokom krvi mozgom a mozgovou hypoxiou sa odhaduje na 2,7 – 3,3 % prípadov na tisíc živonarodených detí. Zároveň 5 % detí s infantilnými mozgovými patológiami utrpelo perinatálnu mozgovú príhodu (jeden prípad je diagnostikovaný na 4,5 – 5 tisíc dojčiat s mozgovou hemodynamickou patológiou).
Výskyt perinatálnej asfyxie sa odhaduje na jeden až šesť prípadov na tisíc novorodencov narodených v termíne a dva až desať prípadov u predčasne narodených detí. Globálne odhady sa značne líšia: podľa niektorých údajov novorodenecká asfyxia spôsobuje každý rok na celom svete 840 000 alebo 23 % úmrtí novorodencov, zatiaľ čo podľa údajov WHO spôsobuje najmenej 4 milióny, čo predstavuje 38 % všetkých úmrtí detí mladších ako päť rokov.
Odborníci z Americkej akadémie pediatrie dospeli k záveru, že najlepším odhadom výskytu patológie mozgu u novorodencov sú údaje o populácii: v priemere tri prípady na tisíc ľudí. Podľa niektorých západných neurofyziológov sa niektoré následky hypoxicko-ischemickej encefalopatie, ktorú utrpela pri narodení, pozorujú u 30 % populácie rozvinutých krajín a viac ako polovice obyvateľov rozvojových krajín.
Príčiny mozgovej ischémie u novorodencov.
Mozog vyžaduje neustály prísun krvi, ktorá prenáša kyslík; u dojčiat tvorí mozog až 10 % telesnej hmotnosti, má rozvetvený cievny systém a spotrebuje jednu pätinu kyslíka dodávaného krvou do všetkých tkanív tela. Keď sa zníži perfúzia a okysličenie mozgu, mozgové tkanivo stráca zdroj životodarnej podpory pre svoje bunky a príčiny mozgovej ischémie u novorodencov, ktoré sú doteraz známe, sú početné. Medzi ne môže patriť:
- hypoxémia matky v dôsledku nedostatočnej ventilácie pľúc pri kardiovaskulárnych ochoreniach, chronickom respiračnom zlyhaní alebo zápale pľúc;
- znížený prietok krvi do mozgu plodu a hypoxémia/hypoxia v dôsledku porúch placenty vrátane trombózy, odlúčenia placenty a infekcie;
- dlhodobé zovretie pupočnej šnúry počas pôrodu, ktoré vedie k ťažkej metabolickej acidóze pupočnej krvi, systémovému zníženiu objemu cirkulujúcej krvi (hypovolémii), poklesu krvného tlaku a zhoršenej cerebrálnej perfúzii;
- akútna cerebrovaskulárna príhoda (perinatálna alebo neonatálna mozgová príhoda), ktorá sa vyskytuje u plodu od 20. týždňa tehotenstva a u novorodenca - do štyroch týždňov po narodení;
- nedostatok automatickej samoregulácie prietoku krvi mozgom u predčasne narodených detí;
- porušenie vnútromaternicového obehu plodu v dôsledku zúženia pľúcnej tepny alebo vrodených srdcových anomálií (hypoplázia ľavej strany srdca, otvorený ductus arteriosus, transpozícia veľkých ciev atď.).
Rizikové faktory
Existuje tiež množstvo rizikových faktorov pre rozvoj mozgovej ischémie u novorodencov, medzi ktorými neurológovia a pôrodníci poznamenávajú:
- prvé tehotenstvo vo veku nad 35 rokov alebo mladšie ako 18 rokov;
- dlhodobá liečba neplodnosti;
- nedostatočná telesná hmotnosť novorodenca (menej ako 1,5-1,7 kg);
- predčasný pôrod (pred 37. týždňom tehotenstva) alebo tehotenstvo po termíne (viac ako 42 týždňov);
- spontánne pretrhnutie membrán;
- príliš dlhý alebo príliš rýchly pôrod;
- nesprávna prezentácia plodu;
- vasa previa, najčastejšie pozorovaná pri oplodnení in vitro;
- trauma lebky dieťaťa počas pôrodu (v dôsledku pôrodníckych chýb);
- núdzový cisársky rez;
- silné krvácanie počas pôrodu;
- prítomnosť kardiovaskulárnych alebo autoimunitných ochorení, anémie, cukrovky, funkčných porúch štítnej žľazy, porúch zrážanlivosti krvi (trombofília), antifosfolipidového syndrómu, infekčných a zápalových ochorení panvových orgánov u tehotnej ženy;
- závažná arteriálna hypotenzia počas tehotenstva a neskorá gestácia.
Vrodené krvné patológie spojené s mutáciami v génoch protrombínu, koagulačných faktorov krvných doštičiek V a VIII, plazmatického homocysteínu, ako aj syndrómu DIC a polycytémie sú tiež rozpoznané ako rizikové faktory mozgovej ischémie u dojčiat.
Patogenézy
Mozgová ischémia u novorodencov narúša metabolizmus mozgových buniek, čo vedie k nezvratnej deštrukcii štruktúry nervového tkaniva a jeho dysfunkcii. V prvom rade je patogenéza vývoja deštruktívnych procesov spojená s rýchlym poklesom hladiny adenozíntrifosfátu (ATP), hlavného dodávateľa energie pre všetky biochemické procesy.
Rovnováha medzi intracelulárnymi a extracelulárnymi koncentráciami iónov migrujúcich cez ich membrány je tiež dôležitá pre normálnu funkciu neurónov. Keď je mozog zbavený kyslíka, transmembránový gradient draslíkových (K+) a sodíkových (Na+) iónov v neurónoch sa naruší a extracelulárna koncentrácia K+ sa zvyšuje, čo vedie k progresívnej anoxidačnej depolarizácii. Zároveň sa zvyšuje prítok vápenatých iónov (Ca2+), čo iniciuje uvoľňovanie neurotransmiteru glutamátu, ktorý pôsobí na mozgové NMDA receptory; ich nadmerná stimulácia (excitotoxicita) vedie k morfologickým a štrukturálnym zmenám v mozgu.
Zvyšuje sa aj aktivita hydrolytických enzýmov, ktoré rozkladajú nukleové kyseliny buniek a spôsobujú ich autolýzu. V tomto prípade sa báza nukleových kyselín, hypoxantín, transformuje na kyselinu močovú, čím sa urýchľuje tvorba voľných radikálov (aktívnych foriem kyslíka a oxidu dusíka) a ďalších zlúčenín toxických pre mozog. Antioxidačné ochranné mechanizmy mozgu novorodencov ešte nie sú úplne vyvinuté a kombinácia uvedených procesov má mimoriadne negatívny vplyv na jeho bunky: dochádza k neuronálnej glióze, atrofii gliových buniek a oligodendrocytov bielej hmoty.
Príznaky mozgovej ischémie u novorodencov.
Klinické príznaky mozgovej ischémie u novorodencov a intenzita ich prejavu sú určené jej typom, závažnosťou a lokalizáciou neuronálnych nekróznych zón.
Medzi typy ischémie patrí fokálne alebo topograficky obmedzené poškodenie mozgového tkaniva, ako aj globálne poškodenie, ktoré sa rozširuje do mnohých cerebrovaskulárnych štruktúr.
Prvé príznaky mozgovej ischémie pri narodení možno zistiť kontrolou reflexov vrodeného spinálneho automatizmu. Posúdenie ich odchýlok od normy však závisí od stupňa poruchy mozgovej perfúzie a fyziologickej zrelosti novorodenca.
Etapy
Mozgová ischémia 1. stupňa u novorodenca (mierna forma hypoxicko-ischemickej encefalopatie) sa teda u donoseného dieťaťa prejavuje miernym zvýšením svalového tonusu a šľachových reflexov (uchopovací, Moro atď.). Medzi príznaky patrí aj nadmerná úzkosť s častými pohybmi končatín, posthypoxický myoklonus (zášklby jednotlivých svalov na pozadí svalovej rigidity), problémy s priložením k prsníku, spontánny plač a prerušovaný spánok.
Ak sa dieťa narodilo predčasne, potom sa okrem zníženia nepodmienených reflexov (motorických a sacích) počas prvých dní po narodení pozoruje oslabenie celkového svalového tonusu. Spravidla ide o dočasné anomálie a ak sa stav centrálneho nervového systému dieťaťa stabilizuje v priebehu niekoľkých dní, ischémia prakticky nespôsobuje neurologické komplikácie. Všetko však závisí od endogénnej regeneračnej aktivity vyvíjajúceho sa mozgu konkrétneho dieťaťa, ako aj od produkcie mozgových neurotrofínov a rastových faktorov - epidermálnych a inzulínu podobných.
Mozgová ischémia 2. stupňa u novorodenca (spôsobujúca stredne ťažkú formu hypoxicko-ischemickej encefalopatie) pridáva k zoznamu už spomínaných príznakov epileptické záchvaty; znížený arteriálny a zvýšený mozgový tlak (pozoruje sa zväčšenie a viditeľná pulzácia fontanely); letargia počas kŕmenia a časté regurgitácie; črevné problémy; obdobia abnormálneho srdcového rytmu a apnoe (zástava dýchania počas spánku); labilná cyanóza a efekt „mramorovanej kože“ (v dôsledku vegetatívno-cievnih porúch). Akútne obdobie trvá približne desať dní. Okrem toho neonatológovia upozorňujú na možnosť komplikácií vo forme hydrocefalu, porúch pohybu očí - nystagmu a nesprávneho zarovnania očí (strabizmus).
Ak je u novorodenca mozgová ischémia 3. stupňa, chýbajú novorodenecké reflexy (sanie, prehĺtanie, uchopenie) a záchvaty sú časté a dlhotrvajúce (do 24 – 48 hodín po narodení). Potom záchvaty ustupujú, čo vedie k progresívnemu poklesu svalového tonusu, stavu strnulosti a zvýšeniu edému mozgového tkaniva.
V závislosti od umiestnenia hlavných ložísk mozgovej ischémie sa môže vyskytnúť respiračná dysfunkcia (dieťa často vyžaduje mechanickú respiračnú podporu); zmeny srdcovej frekvencie; rozšírené zreničky (slabo reagujúce na svetlo) a nedostatok okulomotorickej konjugácie („oči ako u bábiky“).
Tieto prejavy sa zvyšujú, čo naznačuje rozvoj závažnej hypoxicko-ischemickej encefalopatie, ktorá môže byť v dôsledku kardiorespiračného zlyhania smrteľná.
 [ 30 ]
[ 30 ]
Komplikácie a následky
Vývoj mozgovej ischémie u novorodencov spôsobuje poškodenie jej buniek vyvolané nedostatkom kyslíka a vedie k veľmi závažným, často nezvratným neurologickým následkom a komplikáciám, ktoré korelujú s topografiou lézií.
Ako ukázali štúdie, pyramídové bunky hipokampu, Purkyňove bunky v mozočku, retikulárne neuróny peri-rolandickej oblasti mozgovej kôry a ventrolaterálnej časti talamu, bunky bazálnych ganglií, nervové vlákna kortikospinálneho traktu, jadrá stredného mozgu, ako aj neuróny neokortexu a mozgového kmeňa sú u novorodencov náchylnejšie na mozgovú ischémiu.
U novorodencov narodených v termíne je primárne postihnutá mozgová kôra a hlboké jadrá, u predčasne narodených detí sa pozoruje difúzna deštrukcia buniek bielej hmoty v hemisférach, čo spôsobuje chronické postihnutie u prežívajúcich detí.
A pri globálnej ischémii buniek mozgového kmeňa (kde sú sústredené centrá regulácie dýchania a srdcovej funkcie) dochádza k ich úplnej smrti a takmer nevyhnutnej smrti.
Negatívne dôsledky a komplikácie perinatálnej a neonatálnej mozgovej ischémie 2. – 3. stupňa u malých detí sa prejavujú epilepsiou, jednostrannou stratou zraku, oneskoreným psychomotorickým vývojom, motorickými a kognitívnymi poruchami vrátane detskej mozgovej obrny. V mnohých prípadoch je možné ich závažnosť plne posúdiť do veku troch rokov.
 [ 31 ]
[ 31 ]
Diagnostika mozgovej ischémie u novorodencov.
Počiatočná diagnostika mozgovej ischémie u novorodencov sa vykonáva bezprostredne po narodení počas štandardného vyšetrenia dieťaťa a stanovenia tzv. neurologického stavu (podľa Apgarovej stupnice) – kontrolou stupňa reflexnej dráždivosti a prítomnosti určitých vrodených reflexov (niektoré z nich boli spomenuté pri opise symptómov tejto patológie). Nevyhnutne sa zaznamenávajú ukazovatele srdcovej frekvencie a krvného tlaku.
Inštrumentálna diagnostika, najmä neurovizualizácia, umožňuje identifikovať oblasti mozgovej ischémie. Na tento účel sa používajú:
- počítačová tomografia mozgových ciev (CT angiografia);
- magnetická rezonancia (MRI) mozgu;
- kraniocerebrálne ultrazvukové vyšetrenie (ultrazvuk);
- elektroencefalografia (EEG);
- echokardiografia (EKG).
Laboratórne testy zahŕňajú kompletný krvný obraz, ako aj krvné testy na hladiny elektrolytov, protrombínového času a hladiny fibrinogénu, hematokritu, hladiny plynov v arteriálnej krvi a test pH pupočníkovej alebo venóznej krvi (na zistenie acidózy). Moč sa tiež testuje na jeho chemické zloženie a osmolalitu.
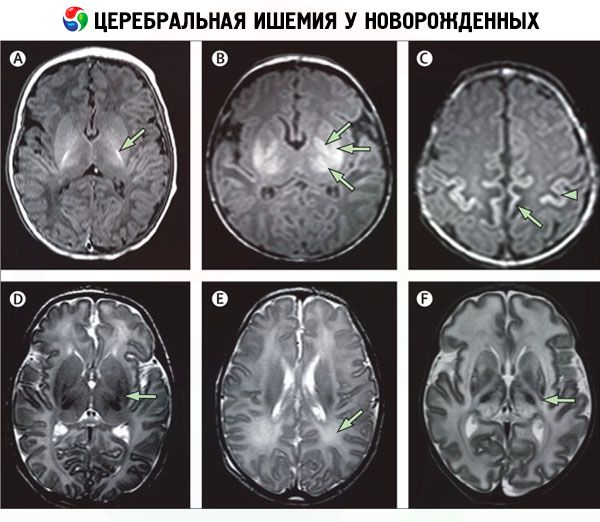
Odlišná diagnóza
Na vylúčenie perinatálnej meningoencefalitídy, mozgového nádoru, tyrozinémie, homocystinúrie, vrodeného Zellwegerovho syndrómu, poruchy metabolizmu pyruvátu, ako aj geneticky podmienených mitochondriálnych neuropatií, metylmalonovej alebo propiónovej acidémie u dojčaťa sa vykonáva diferenciálna diagnostika.
Komu sa chcete obrátiť?
Liečba mozgovej ischémie u novorodencov.
V mnohých prípadoch, v počiatočných štádiách, liečba mozgovej ischémie u novorodencov vyžaduje kardiopulmonálnu resuscitáciu u novorodencov s umelou ventiláciou pľúc a všetkými opatreniami na obnovenie hemodynamiky cievneho systému mozgu, udržanie hemostázy a prevenciu hypertermie, hypo- a hyperglykémie.
Kontrolovaná hypotermia významne znižuje stupeň stredne závažného a závažného ischemického poškodenia mozgových buniek u dojčiat: ochladenie tela na +33 – 33,5 °C počas 72 hodín, po ktorom nasleduje postupné zvyšovanie teploty na fyziologickú normu. Táto liečba sa nepoužíva u predčasne narodených detí narodených pred 35. týždňom tehotenstva.
Liečba liekmi je symptomatická, napríklad pri tonicko-klonických záchvatoch sú najčastejšie používanými antikonvulzívnymi liekmi difenín (fenytoín), trimetín (trimetadión) - dvakrát denne, 0,05 g (so systematickým sledovaním zloženia krvi).
Na zníženie svalovej hypertonicity po troch mesiacoch sa môže intramuskulárne podať svalový relaxans Tolperison (Mydocalm) - 5-10 mg na kilogram telesnej hmotnosti (až trikrát denne). Liek môže spôsobiť vedľajšie účinky vo forme nevoľnosti a vracania, kožných vyrážok a svrbenia, svalovej slabosti, udusenia a anafylaktického šoku.
Zlepšenie mozgovej perfúzie je uľahčené intravenóznym kvapkovým podaním Vinpocetínu (dávkovanie sa vypočíta na základe telesnej hmotnosti).
Na aktiváciu mozgových funkcií sa zvyčajne používajú neuroprotektívne lieky a nootropiká: Piracetam (Nootropil, Noocephal, Pyrroxil, Dinacel) - 30-50 mg denne. Sirup Ceraxon sa predpisuje 0,5 ml dvakrát denne. Treba mať na pamäti, že tento liek je kontraindikovaný pri svalovej hypertonicite a medzi jeho vedľajšie účinky patrí alergická žihľavka, znížený krvný tlak a poruchy srdcového rytmu.
Pri potlačení funkcií centrálneho nervového systému sa užíva Glutan (kyselina glutámová, Acidulin) - trikrát denne, 0,1 g (s monitorovaním zloženia krvi). A nootropné lieky kyseliny hopanténovej (Pantogam sirup) zlepšujú okysličenie mozgového tkaniva a vykazujú neuroprotektívne vlastnosti.
Vitamíny B6 (pyridoxín hydrochlorid) a B12 (kyanokobalamín) sa používajú parenterálne s roztokom glukózy.
Fyzioterapeutická liečba
V prípade miernej mozgovej ischémie u novorodenca je fyzioterapeutická liečba povinná, najmä terapeutická masáž, ktorá pomáha znižovať svalovú hypertonicitu. Avšak pri epileptickom syndróme sa masáž nepoužíva.
Zlepšite stav novorodencov s mozgovou ischémiou vodnými procedúrami vo forme kúpeľa s odvarom z kvetov harmančeka, mäty piepornej alebo citrónovej mäty. Bylinná liečba - pozri Sedatíva pre deti
Prevencia
Neurológovia sa domnievajú, že prevencia syndrómu neonatálnej hypoxicko-ischemickej encefalopatie u novorodencov je problematická. Tu môžeme hovoriť len o správnej pôrodníckej podpore tehotenstva a včasnom odhalení rizikových faktorov: kardiovaskulárnych patológií u nastávajúcej matky, endokrinných porúch, problémov so zrážanlivosťou krvi atď. Včasnou liečbou je možné predchádzať účinkom anémie, vysokého alebo nízkeho krvného tlaku alebo infekčných a zápalových ochorení. Mnohé problémy však dnes nie je možné vyriešiť dostupnými prostriedkami.
Predpoveď

