
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Červený skvamózny lichen planus
Lekársky expert článku
Posledná kontrola: 04.07.2025

Lichen planus je bežné neinfekčné zápalové ochorenie kože a slizníc, ktorého priebeh môže byť akútny alebo chronický.
Príčina tohto ochorenia je stále neznáma.
 [ 1 ]
[ 1 ]
Epidemiológia
Celková prevalencia lichen planus v bežnej populácii je približne 0,1 – 4 %. Vyskytuje sa častejšie u žien ako u mužov, v pomere 3:2, a vo väčšine prípadov je diagnostikovaný vo veku 30 až 60 rokov.
 [ 2 ]
[ 2 ]
Príčiny červený skvamózny lichen planus
Príčiny a patogenéza lichen planus nie sú úplne objasnené. Lichen planus je polyetiologické ochorenie, ktoré sa najčastejšie vyvíja v súvislosti s užívaním liekov, kontaktom s chemickými alergénmi, predovšetkým s činidlami pre farebnú fotografiu, infekciami, najmä vírusovými, a neurogénnymi poruchami. Lézie ústnej sliznice pri lichen planus sú často spôsobené precitlivenosťou na zložky zubných protéz a výplní. Existujú dôkazy o súvislosti medzi ochorením a ochoreniami pečene, poruchami metabolizmu sacharidov, autoimunitnými ochoreniami, predovšetkým lupus erythematosus.
Existujú teórie o vírusovom, infekčno-alergickom, toxicko-alergickom a neurogénnom pôvode ochorenia. V posledných rokoch štúdie ukázali, že zmeny v imunitnom systéme majú veľký význam v patogenéze lichen planus. Dôkazom toho je zníženie celkového počtu T-lymfocytov a ich funkčnej aktivity, ukladanie IgG a IgM v dermoepidermálnom okraji atď.
Patogenézy
Pri typickej forme lichen planus sú charakteristickými znakmi hyperkeratóza s nerovnomernou granulózou, akantóza, vakuolárna dystrofia bazálnej vrstvy epidermis, difúzny pásovitý infiltrát v hornej časti dermis, tesne priliehajúci k epidermis, ktorého spodná hranica je „rozmazaná“ bunkami infiltrátu. Zaznamenáva sa exocytóza. V hlbších častiach dermis sú viditeľné rozšírené cievy a perivaskulárne infiltráty, pozostávajúce prevažne z lymfocytov, medzi ktorými sú histiocyty, tkanivové bazofily a melanofágy. V starých ložiskách sú infiltráty menej husté a pozostávajú prevažne z histiocytov.
Verukózna alebo hypertrofická forma lichen planus sa vyznačuje hyperkeratózou s masívnymi rohovitými zátkami, hypergranulózou, výraznou akantózou a papilomatózou. Rovnako ako pri typickej forme sa v hornej časti dermy nachádza difúzny pásovitý infiltrát lymfoidných buniek, ktoré prenikaním do epidermy akoby „rozmazávali“ spodný okraj epidermy.
Folikulárna forma lichen planus sa vyznačuje prudkým rozšírením ústí vlasových folikulov, vyplnených masívnymi rohovitými zátkami. Vlasy zvyčajne chýbajú. Zrnitá vrstva je zhrubnutá, na dolnom póle folikulu je hustý lymfocytový infiltrát. Jeho bunky prenikajú epitelovým obalom vlasov, akoby stierali hranicu medzi ním a dermou.
Atrofická forma lichen planus sa vyznačuje epidermálnou atrofiou s vyhladením epitelových výrastkov. Hypergranulóza a hyperkeratóza sú prejavené menej silne ako pri bežnej forme. Pásikovitý infiltrát v derme je zriedkavý, častejšie je perivaskulárny alebo splývajúci, pozostáva prevažne z lymfocytov, v subdermálnych častiach dochádza k proliferácii histiocytov. Vždy je možné, aj keď s ťažkosťami, nájsť oblasti „rozmazania“ dolného okraja bazálnej vrstvy bunkami infiltrátu. Niekedy sa medzi bunkami infiltrátu nachádza značný počet melanofágov s pigmentom v cytoplazme - pigmentová forma.
Pemfigoidná forma lichen planus sa vyznačuje prevažne atrofickými javmi v epiderme, vyhladením jej výrastkov, hoci hyperkeratóza a granulóza sú takmer vždy prítomné. V derme - riedky, často perivaskulárny infiltrát lymfocytov s prímesou veľkého počtu histiocytov. V niektorých oblastiach sa epiderma odlupuje od podkladovej dermy s tvorbou trhlín alebo pomerne veľkých pľuzgierov.
Koralovitá forma lichen planus sa vyznačuje zvýšeným počtom ciev, okolo ktorých sa deteguje fokálny lymfocytový infiltrát. Hyperkeratóza a granulóza sú výrazné oveľa menej, niekedy môže byť prítomná parakeratóza. V jednotlivých oblastiach epidermálnych výrastkov je vždy možné vidieť „rozmazanie“ dolného okraja bazálnej vrstvy až po vakuolizáciu jej buniek.
Histologický obraz lézie pri lichen planus slizníc je podobný vyššie uvedenému, avšak chýba hypergranulóza a hyperkeratóza; parakeratóza je častejšia.
Histogenéza lichen planus
Pri vývoji ochorenia sa veľký význam pripisuje cytotoxickým imunitným reakciám v bazálnej vrstve epidermy, pretože v bunkových infiltrátoch prevládajú aktivované cytotoxické T-lymfocyty, najmä dlhodobo existujúce prvky. Počet Langerhansových buniek v epiderme je výrazne zvýšený. RG Olsen a kol. (1984) pomocou nepriamej imunofluorescenčnej reakcie našli antigén špecifický pre lichen planus v tŕňovej aj granulárnej vrstve epidermy. V imunoelektrónovej mikroskopickej štúdii pemfigoidnej formy C. Prost a kol. (19–5) zistili depozity IgG a C3 zložky komplementu v lamina hicula bazálnej membrány v peribulóznej zóne lézie, ako pri bulóznom pemfigoide, ale na rozdiel od neho sa nenachádzajú v strope močového mechúra, ale v zóne bazálnej membrány pozdĺž dna močového mechúra. Familiárne prípady ochorenia naznačujú možnú úlohu genetických faktorov, čo podporuje aj možnosť asociácie lichen planus s niektorými antigénmi histokompatibility HLA.
Histopatológia lichen planus
Histologicky sú charakteristické hyperkeratóza, zhrubnutie granulovanej vrstvy so zvýšením keratohyalínových buniek, nerovnomerná akantóza, vakuolárna degenerácia buniek bazálnej vrstvy, difúzny pásovitý infiltrát papilárnej vrstvy dermy, pozostávajúci z lymfocytov, oveľa menej často - histiocytov, plazmatických buniek a polymorfonukleárnych leukocytov a tesne priliehajúci k epiderme s prenikaním infiltrovaných buniek do epidermy (exocytóza).
Príznaky červený skvamózny lichen planus
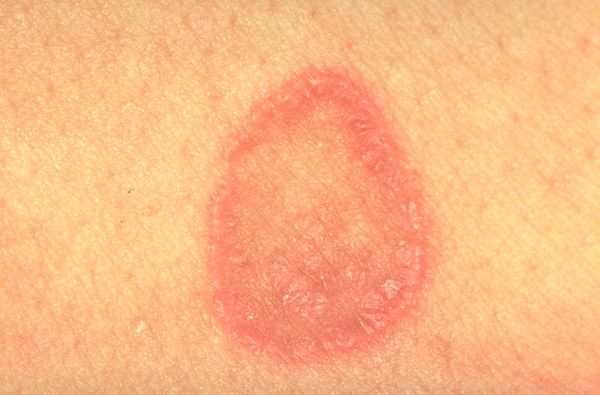
Ochorenie sa často vyskytuje u dospelých, najmä u žien. Typická forma lichen planus sa vyznačuje monomorfnou vyrážkou (s priemerom od 1 do 3 mm) vo forme polygonálnych papúl červenofialovej farby s pupočnatým priehlbinovým prvkom v strede. Na povrchu väčších prvkov je viditeľná Wickhamova sieťovina (opálovité biele alebo sivasté bodky a pruhy - prejav nerovnomernej granulózy), ktorá je jasne viditeľná po namazaní prvkov rastlinným olejom. Papuly sa môžu spájať do plakov, krúžkov, girland a byť umiestnené lineárne. V akútnom štádiu dermatózy sa pozoruje pozitívny Koebnerov fenomén (výskyt nových vyrážok v oblasti traumy kože). Vyrážky sú zvyčajne lokalizované na ohybových plochách predlaktí, zápästných kĺboch, dolnej časti chrbta, bruchu, ale môžu sa objaviť aj na iných oblastiach kože. Proces sa niekedy môže rozšíriť až po univerzálnu erytrodermiu. Regresia vyrážky je zvyčajne sprevádzaná hyperpigmentáciou. Lézia sliznice môže byť izolovaná (ústna dutina, genitálie) alebo kombinovaná s kožnou patológiou. Papulárne elementy majú belavú farbu, retikulárny alebo lineárny charakter a nepresahujú úroveň okolitej sliznice. Existujú aj bradavičnaté, erozívno-ulcerózne formy slizničných lézií.
Nechtové platničky sú postihnuté vo forme pozdĺžnych drážok, priehlbín, oblastí zakalenia, pozdĺžneho štiepenia a onycholýzy. Subjektívne sa zaznamenáva intenzívne, niekedy neznesiteľné svrbenie.
Formuláre
Existuje niekoľko klinických foriem ochorenia:
- bulózny, charakterizovaný tvorbou pľuzgierov so serózno-hemoragickým obsahom na povrchu papúl alebo na pozadí typických prejavov lichen planus na koži a slizniciach;
- prstencové, v ktorých sú papuly zoskupené vo forme krúžkov, často s centrálnou zónou atrofie;
- bradavičnatý, pri ktorom sa vyrážka zvyčajne nachádza na dolných končatinách a prejavuje sa hustými bradavičnatými plakmi modročervenej alebo hnedej farby. Takéto lézie sú veľmi odolné voči terapii;
- erozívno-ulcerózna, vyskytujúca sa najčastejšie na sliznici úst (líca, ďasná) a genitálií, s tvorbou bolestivých erózií a vredov nepravidelného tvaru s červeným zamatovým dnom. Typické papulárne prvky sa pozorujú na iných oblastiach kože. Častejšie sa vyskytuje u pacientov s diabetes mellitus a hypertenziou;
- atrofický, prejavujúci sa atrofickými zmenami spolu s typickými ložiskami lichen planus. Sekundárna atrofia kože je možná po vymiznutí prvkov, najmä plakov;
- pigmentované, prejavujúce sa pigmentovými škvrnami, ktoré predchádzajú tvorbe papúl, najčastejšie postihujú tvár a horné končatiny;
- lineárne, charakterizované lineárnymi léziami;
- psoriatická, prejavujúca sa vo forme papúl a plakov pokrytých šupinami, ktoré majú striebornobielu farbu, ako pri psoriáze.
Bežná forma lichen planus sa vyznačuje vyrážkami malých lesklých papúl polygonálnych obrysov, červenofialovej farby s centrálnou umbilikovanou jamkou, ktoré sa nachádzajú prevažne na ohýbacom povrchu končatín, trupu, na sliznici ústnej dutiny, genitálií, často zoskupených do tvaru krúžkov, girland, polooblúkov, lineárnych a zosteriformných ložísk. V sliznici ústnej dutiny sa okrem typických vyrážok pozorujú aj exsudatívne-hyperemické, erozívno-ulcerózne a bulózne vyrážky. Olupovanie na povrchu papúl je zvyčajne nevýznamné, šupiny sa ťažko oddeľujú, občas sa pozoruje psoriatický olupovanie. Po namazaní uzlíkov rastlinným olejom sa na ich povrchu nachádza sieťovitý vzor (Wickhamova sieťka). Často sa vyskytujú zmeny na nechtoch vo forme pozdĺžnych ryh a prasklín v nechtových platničkách. V aktívnej fáze procesu sa pozoruje pozitívny Koebnerov príznak a spravidla sa vyskytuje svrbenie rôznej intenzity.
Priebeh ochorenia je chronický, len v zriedkavých prípadoch sa pozoruje akútny nástup, niekedy vo forme polymorfnej vyrážky spájajúcej sa do veľkých ložísk až po erytrodermiu. Pri dlhodobej existencii procesu, najmä s lokalizáciou na slizniciach, bradavičnatých a erozívno-ulceróznych formách, je možný rozvoj rakoviny. Boli opísané kombinácie lichen planus a diskoidného lupus erythematosus s lokalizáciou ložísk prevažne na distálnych častiach končatín, ktoré majú histologické a imunomorfologické znaky oboch ochorení.
Bradavičnatá alebo hypertrofická forma lichen planus je oveľa menej častá a klinicky sa vyznačuje prítomnosťou ostro ohraničených plakov s bradavičnatým povrchom, výraznou hyperkeratózou, výrazne vyvýšenou nad povrchom kože, sprevádzanou intenzívnym svrbením na anterolaterálnych plochách holení a menej často na rukách a iných oblastiach kože. Okolo týchto lézií, ako aj na sliznici ústnej dutiny, sa môžu vyskytnúť vyrážky typické pre lichen planus.
Vegetatívna forma sa od predchádzajúcej líši prítomnosťou papilomatóznych výrastkov na povrchu lézií.
Folikulárna alebo špicatá forma sa vyznačuje vyrážkami špicatých folikulárnych uzlíkov s rohovitou zátkou na povrchu, na mieste ktorých sa môže vyvinúť atrofia a plešatosť, najmä ak je vyrážka lokalizovaná na hlave (Graham-Little-Piccardi-Lassuerov syndróm).
Atrofická forma sa vyznačuje prítomnosťou atrofie v mieste regresujúcich, prevažne prstencových vyrážok. Pozdĺž okraja atrofických prvkov je možné vidieť hnedomodrý okraj zachovanej prstencovej infiltrácie.
Pemfigoidná forma lichen planus je najvzácnejšia a klinicky sa vyznačuje vývojom vezikulárno-bulóznych elementov s priehľadným obsahom, zvyčajne sprevádzaných svrbením. Bulózne lézie sa nachádzajú v oblasti papulárnych vyrážok a plakových lézií, ako aj na pozadí erytému alebo klinicky zdravej kože. Táto forma môže byť paraneopláziou.
Koralovitá forma sa pozoruje veľmi zriedkavo, klinicky sa vyznačuje vyrážkami prevažne na krku, v oblasti ramenného pletenca, na hrudníku, bruchu veľkých sploštených papúl, umiestnených vo forme korálok, retikulárnych, vo forme pruhov. Okolo takýchto ložísk možno pozorovať typické vyrážky, často hyperpigmentované. AN Mehregan a kol. (1984) nepovažujú túto formu za odrodu lichen planus. Domnievajú sa, že ide pravdepodobne o abnormálnu reakciu kože na traumu, ktorá sa prejavuje tvorbou lineárnych hypertrofických jaziev.
„Keratosis lichenoides chronica“, ktorú opísali MN Margolis a kol. (1972) a prejavuje sa vyrážkami na pokožke hlavy a tváre podobnými seboroickej dermatitíde, ako aj lichenoidnými hyperkeratotickými papulami na koži končatín, sa považuje za variant lichen planus, klinicky podobný koralovej forme. U väčšiny pacientov sa pozorujú tri typy hyperkeratotických lézií:
- lineárne, lichenoidné a bradavičnaté;
- žlté keratotické lézie a
- mierne vyvýšené papuly s rohovitými zátkami.
Zaznamenáva sa časté postihnutie dlaní a chodidiel vo forme difúznej keratózy a jednotlivých hyperkeratotických papúl; niekedy sú postihnuté aj nechty, ktoré sa zhrubnú, zožltnú a na ich povrchu sa objavia pozdĺžne ryhy. Podľa AN Mehregan a kol. (1984) táto klinická forma nezodpovedá koralovému, ale bradavičnatému červenému plochému lišajníku.
Ulcerózna forma lichen planus je tiež veľmi zriedkavá. Ulcerózne lézie sú bolestivé, najmä ak sú lokalizované na dolných končatinách, sú malé s infiltrovanými okrajmi, červenkasto-modrastého sfarbenia. Zároveň sa typické vyrážky pre lichen planus môžu nachádzať aj na iných oblastiach kože.
Pigmentovaná forma lichen planus sa môže prejavovať vo forme nodulárnych prvkov typických morfológiou, ale s hnedohnedým sfarbením, difúznymi ložiskami pigmentácie, zmenami podobnými poikilodermickým, pri ktorých sa nodulárne vyrážky ťažko detekujú. V niektorých prípadoch sa typické prejavy lichen planus nachádzajú na sliznici ústnej dutiny. Niektorí autori považujú pretrvávajúci dyschrómny erytém alebo „popolavú dermatózu“ za variant pigmentovanej formy lichen planus, klinicky sa prejavujúci viacerými popolavými sivými škvrnami umiestnenými prevažne na krku, ramenách, chrbte, ktoré nie sú sprevádzané subjektívnymi pocitmi.
Subtropická forma sa vyskytuje prevažne na Blízkom východe a vyznačuje sa pigmentovanými léziami v tvare prstenca, ktoré sa nachádzajú prevažne na exponovaných častiach tela. Svrbenie je nevýznamné alebo chýba, nechty a pokožka hlavy sú postihnuté zriedkavo.
Priebeh lichen planus je zvyčajne chronický. Prvky na slizniciach ustupujú pomalšie ako na koži. Dlhodobé hypertrofické a erozívno-ulcerózne lézie sa môžu transformovať na spinocelulárny karcinóm.
 [ 7 ]
[ 7 ]
Čo je potrebné preskúmať?
Ako preskúmať?
Aké testy sú potrebné?
Odlišná diagnóza
Diferenciálna diagnostika lichen planus sa vykonáva s:
- psoriáza,
- nodulárne svrbenie,
- lichenoidná a bradavičnatá tuberkulóza kože.
Komu sa chcete obrátiť?
Liečba červený skvamózny lichen planus
Terapia závisí od prevalencie, závažnosti a klinických foriem ochorenia, ako aj od sprievodnej patológie. Používajú sa lieky ovplyvňujúce nervový systém (bróm, valeriána lekárska, materská dúška, elenium, seduxén atď.), hingamínové lieky (delagyl, plakepil atď.), ako aj antibiotiká (tetracyklínový rad), vitamíny (A, C, B, PP, B1, B6, B22). Pri rozšírených formách a v závažných prípadoch sa predpisujú aromatické retinoidy (neotigazón atď.), kortikosteroidné hormóny, PUVA terapia (Re-PUVA terapia).
Zvonka sa predpisujú antipruritické látky (trepané suspenzie s anestezínom, mentolom), masti s kortikosteroidnými hormónmi (elokom, betnovate, dermovat atď.), často aplikované pod okluzívnym obväzom; bradavicové lézie sa injektujú hingamínom alebo diprospanom; pri liečbe slizníc sa používa 1% dibunol masť, oplachy sa vykonávajú infúziami šalvie, harmančeka, eukalyptu.

