
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Hnisavá perikarditída
Lekársky expert článku
Posledná kontrola: 29.06.2025
Zápalové procesy v osrdcovníku – perikardiálnej burze – môžu mať rôzne mechanizmy vzniku a vývoja, líšia sa v liečebných prístupoch a prognóze. Hnisavá perikarditída má však najnepriaznivejší priebeh: mnohé prípady tohto ochorenia končia smrťou. Odborníci označujú za mimoriadne dôležité včasné operatívne diagnostické opatrenia s ďalšou premyslenou terapiou. [ 1 ]
Epidemiológia
Hnisavá perikarditída je zriedkavé ochorenie, ktoré sa vyskytuje u menej ako 1 % pacientov so srdcovými problémami. Podľa západoeurópskych odhadov je patológia najčastejšie vyvolaná stafylokokmi, streptokokmi a pneumokokmi. Medzi pridruženými léziami sú bežné empyém a pneumónia.
U imunodeficientných pacientov alebo po chirurgických zákrokoch na hrudníku sa vo väčšine prípadov izoluje Staphylococcus aureus (30 %) a plesňová infekcia (20 %). Anaeróbne patogény možno izolovať z orofaryngeálnej oblasti.
Infekčné agensy sa šíria hematogénne, buď cez retrofaryngeálnu oblasť, srdcové chlopne alebo subdiafragmu.
Neisseria meninghitidis dokáže ovplyvniť perikard iniciáciou sterilného výpotku spojeného s imunitným systémom alebo priamou infekciou a rozvojom hnisavej reakcie.
Mikroskopický obraz u pacientov s iatrogénnou a HIV-súvisiacou imunosupresiou môže byť rozmanitejší a exotickejší.
Vo všeobecnosti sa hnisavá perikarditída chápe ako infekčný (častejšie mikrobiálny) exsudatívny zápal perikardu, počas ktorého vývoja dochádza k hromadeniu exsudatívneho hnisu v perikardiálnej burze. Hnisavá perikarditída je vo väčšine prípadov sekundárnym ochorením, ktoré pôsobí ako komplikácia iných kardiovaskulárnych, respiračných (pulmonologických), gastroenterologických a traumatických patológií.
Spomedzi iných typov perikarditídy sa hnisavý variant vyskytuje približne v 8 % prípadov.
Doteraz došlo k určitému nárastu celkového počtu perikarditíd a zároveň k poklesu počtu hnisavých zápalov perikardia.
Ochorenie sa vyznačuje zlou prognózou v prípade neposkytnutia včasnej lekárskej starostlivosti a pomerne dobrou prognózou v prípade adekvátnej včasnej liečby.
Hnisavá perikarditída je sprevádzaná hromadením exsudatívneho hnisu, a to ako v samostatnom sínuse, tak aj v celej perikardiálnej dutine. Zároveň sa objem exsudátu môže líšiť - od 100 do 1000 ml. Pacienti akéhokoľvek veku a pohlavia môžu byť chorí. [ 2 ]
Príčiny hnisavá perikarditída
Hnisavá perikarditída je prevažne sekundárne ochorenie, ktoré sa vyvíja, keď sa do perikardiálnej dutiny dostane nejaký infekčný agens - z iných ložísk infekcie v tele.
Množstvo mikroorganizmov nachádzajúcich sa v prostredí môže pôsobiť ako infekčné agensy. Môžu to byť baktérie, spirochety, rickettsie, patogénne huby, prvoky a vírusy. Infekčné agensy môžu mať priamy škodlivý účinok na osrdcovník alebo spôsobiť nepriaznivé zmeny v imunitnom systéme, čo vedie k zlyhaniu obranného systému tela.
Funkčnosť imunitného systému je regulovaná endokrinnými a nervovými mechanizmami. Početné stresy a iné patogenetické faktory vyvolávajú poruchy imunity, čím oslabujú obranyschopnosť proti vplyvu infekcie. Preto sa hnisavá perikarditída veľmi často vyvíja na pozadí psychoemocionálneho preťaženia a silného stresu.
Antipatogénna obrana tela proti infekčným inváziám sa vykonáva dvoma typmi imunity:
- Vrodená imunita je určená genetickým (dedičným) faktorom;
- Získaná imunita sa vytvára počas života.
U väčšiny pacientov sa hnisavý proces v perikarde vyskytuje na pozadí zápalu pľúc, pleurálneho empyému, mediastinitídy, pľúcneho alebo subdiafragmatického abscesu, endokarditídy a myokarditídy. V tejto situácii patogén vstupuje do perikardiálnej burzy z blízkych anatomických štruktúr.
Niekedy sa infekcia šíri zo vzdialených ložísk krvou alebo lymfou. Toto sa môže pozorovať pri peritonitíde alebo osteomyelitíde, zápale rias a sepse, záškrte a tonzilitíde, ochorení parodontu a odontogénnom flegmóne, peritonzilárnom alebo mäkkotkanivovom abscese. V niektorých prípadoch sa mikrobiálna infekcia pripája na pozadí poklesu imunity v dôsledku vírusových patológií (ovčie kiahne, chrípka, osýpky atď.): vyvíja sa kokálna purulentná perikarditída. [ 3 ], [ 4 ]
Vývoj hnisavého procesu môže byť komplikáciou perikardiálnej punkcie, chirurgických manipulácií na srdci a hrudníku, mechanickej traumy srdca. Sú známe prípady mikrobiálneho zápalu spôsobeného prítomnosťou aneuryzmy aorty, malígneho nádoru pažeráka, plesňových ochorení. [ 5 ]
Infekčné patogény, ktoré vyvolávajú väčšinu prípadov hnisavej perikarditídy:
- Koková flóra, gram(-) mikroorganizmy (Proteus, Pseudomonas, Klebsiella, Escherichia coli);
- Neisseria meningitidis (u pacientov s meningitídou);
- Plesňová flóra a prvoky (oveľa menej časté ako baktérie).
Pôvodcovia hnisavej perikarditídy sú obzvlášť zriedkaví:
- Mikrobiálne patogény (legionely, aktinobacily, hemophilus influenzae, patogény histoplazmózy a tularémie);
- Nemikrobiálne patogény blastomykózy, amébózy, aspergilózy, nokardiózy, kokcidiózy, kandidózy, toxoplazmózy.
Rizikové faktory
Hnisavá perikarditída je zriedkavé ochorenie, ktoré postihuje najmä ľudí, ktorí predtým trpeli perikardiálnymi patológiami alebo majú oslabenú imunitu - napríklad po absolvovaní chemoterapie.
Medzi ďalšie rizikové faktory môžu patriť:
- Anamnéza koronárnych intervencií;
- Hemodialýza;
- Silné potlačenie imunitnej obrany;
- Chronický alkoholizmus, drogová závislosť, silný stres;
- Samoliečba antibiotikami;
- Trauma hrudníka, pľúcne ochorenia.
Pred zavedením antibiotickej terapie v medicíne hnisavá perikarditída často komplikovala ochorenia, ako je pneumónia, endokarditída, meningitída a iné infekčno-zápalové patológie vrátane osteomyelitídy, dermatitídy a zápalu stredného ucha.
Je dôležité si uvedomiť, že samotné faktory nespôsobujú hnisavú perikarditídu, ale významne k nej prispievajú. Je dôležité si byť vedomý týchto faktorov, pretože mnohé z nich vedú k rozvoju nežiaducich účinkov, ktoré ohrozujú zdravie aj život pacienta.
Závažnosť perikarditídy, jej príznaky a konečný výsledok závisia od celkového zdravotného stavu, stavu imunitnej obrany a fyziologických osobitostí konkrétnej osoby. Ľudia, ktorí vedú zdravý životný štýl, správne sa stravujú a dodržiavajú hygienické normy, sa s takýmto problémom, ako je hnisavá perikarditída, stretávajú oveľa menej.
Nie je žiadnym tajomstvom, že častý stres, užívanie alkoholu a drog, nesprávna výživa a prítomnosť chronických ochorení maximálne oslabujú ľudskú imunitu, bránia telu dostatočne odolávať zavlečeniu infekcie. Alkohol a drogy narúšajú normálnu činnosť nervového systému, znižujú jeho aktivitu, blokujú tok základných životných procesov. V dôsledku toho dochádza k poškodeniu vnútorných orgánov, zvyšuje sa intoxikácia a telo stráca schopnosť brániť sa.
Ďalším spoločným bodom je nekontrolované, neodôvodnené a nesprávne užívanie antibiotík, ktoré spôsobuje „návyk“ patogénnych mikroorganizmov a ničenie prospešnej flóry. V dôsledku samoliečby antibakteriálnymi liekmi imunitný systém stráca schopnosť samostatne a účinne bojovať proti infekčnej invázii a riziko vzniku hnisavých procesov v tele sa niekoľkonásobne zvyšuje.
Aby sa predišlo vzniku patológie, je potrebné starostlivo dodržiavať pravidlá a normy osobnej a všeobecnej hygieny, odmietnuť zlé návyky, vyhýbať sa stresovým situáciám a zraneniam, včas liečiť akékoľvek infekčné a zápalové procesy v tele a neliečiť sa samoliečbou.
Bežné rizikové faktory, na ktoré si treba dať pozor:
- Vysoká hladina cholesterolu a triglyceridov v krvi;
- Vysoký krvný tlak;
- Fajčenie;
- Nízka fyzická aktivita;
- Nadváha;
- Cukrovka.
Dodatočné riziko je vždy prítomné u ľudí s ischemickou chorobou srdca, najmä na pozadí fajčenia, aterosklerózy, hypertenzie, hypodynamie, obezity, prudko alebo trvalo oslabenej imunity. [ 6 ]
Patogenézy
Vývoj hnisavej perikarditídy je spôsobený vstupom infekčného agensu do perikardiálneho priestoru. Infekcia aktivuje procesy produkcie hnisavého exsudátu - výpotku do burzy perikardu. Patológia je častejšie sekundárna - to znamená, že sa vyvíja v dôsledku iných infekčných procesov v tele. Primárne ochorenie je veľmi zriedkavé.
Špecialisti poukazujú na prítomnosť piatich hlavných patogenetických mechanizmov hnisavej perikarditídy:
- Infekčné patogény sa šíria z blízkych oblastí – napríklad lokalizované v hrudníku.
- Infekcia sa šíri hematogénne - s krvným obehom sa dostáva do osrdcovníka.
- Infekcia preniká zo srdcového svalu - napríklad myokarditída môže viesť k rozvoju hnisavej perikarditídy.
- Chirurgické zákroky na srdci a cievach, penetračné traumy (rany) prispievajú k vstupu infekčných agensov priamo do osrdcovníka alebo blízkych štruktúr.
- Infekcia z bránice sa šíri do podbránice a osrdcovníka.
Šírenie pneumokokovej flóry zvyčajne prebieha z dýchacích orgánov, ale Staphylococcus aureus častejšie migruje hematogénnou cestou.
Patomorfológia pri hnisavej perikarditíde zahŕňa fibrinózne, serózne a hnisavú zápalovú fázu. Mierny výpotok nenarúša saciu kapacitu perikardiálnych listov, takže v tomto štádiu sa pozoruje iba sčervenanie, opuch a deskvamácia mezotelu, ako aj ukladanie fibrínu medzi perikardiálnymi listami. Medzi epikardom a perikardom vytvára prítomnosť fibrínových vlákien efekt tzv. „chlpatého“ srdca.
Intenzívne výpotkové procesy v perikardiálnej burze sú najprv sprevádzané akumuláciou exsudátu, v ktorom sa nachádzajú fibrinózne vlákna, exfoliované mezotel a krvinky. Po vstupe infekcie do perikardiálnej burzy sa exsudát stáva hnisavým: v zložení sa objavujú patogény, prvoky, plesňové infekcie atď.
V štádiu tvorby hnisu a ďalšieho zjazvenia môže dôjsť ku kalcifikácii a osifikácii jaziev, čo výrazne zhoršuje srdcovú funkciu. Zjazvenie sa môže rozšíriť nielen do vrstiev epikardu a perikardu, ale môže postihnúť aj endokard. Trpí sila a amplitúda srdcových kontrakcií a hlavnú záťaž preberá interventrikulárna priehradka: vyvíja sa konstriktívna perikarditída. [ 7 ]
Príznaky hnisavá perikarditída
Hnisavá perikarditída začína akútne, s horúčkou a zimnicou, dýchavičnosťou. Ochoreniu často predchádza tonzilitída, zápal pľúc, ako aj deštruktívne zmeny v pľúcach, sepsa atď. Často sa vyskytujú bolesti srdca, počuť perikardiálne šelesty. Pomerne rýchlo sa vyvíjajú komplikácie (je dôležité ich neprehliadnuť): hnisavá mediastinitída, pleurálny empyém. Pristúpenie komplikácií dramaticky zvyšuje pravdepodobnosť úmrtia, a to aj pri antibiotickej liečbe. Príčinou úmrtia pacienta sa často stáva:
- Srdcová tamponáda;
- Konstriktívne zmeny;
- Intoxikácia tela.
Ak bolo základné ochorenie (hlavná príčina) liečené antibiotikami, hnisavá perikarditída môže začať rozmazaným, vymazaným spôsobom, čo sťažuje jej odhalenie.
Hlavným príznakom perikarditídy vo všeobecnosti je silná intratorakálna bolesť a kašeľ. Obraz nie je špecifický, preto je potrebné venovať pozornosť aj iným možným príznakom – napríklad pacientovi sa trochu uľaví, ak nakloní trup dopredu. Okrem toho môžu byť prítomné:
- Dýchavičnosť, a to aj v pokoji;
- Pocit nepohodlia v ľavej končatine, ramene, lopatke, krku;
- Zvýšený syndróm bolesti pri hlbokom nádychu alebo výdychu.
S rozvojom hnisavého zápalového procesu sa zvyšuje horúčka. Dôležité: horúčka na pozadí iného, sprievodného infekčného procesu môže odvádzať pozornosť a maskovať hnisavú perikarditídu. Preto by sa k diagnóze malo pristupovať čo najopatrnejšie.
Za základné klinické prejavy sa považujú nasledovné:
- Zvyšujúca sa horúčka;
- Ťažké dýchanie;
- Intratorakálna bolesť s možným „spätným rázom“ na ľavú stranu trupu (hlavne do ľavej hornej končatiny alebo lopatky);
- Paradoxnosť pulzu;
- Zväčšená pečeň;
- Zvýšený centrálny venózny tlak;
- Zvýšené hromadenie tekutiny v brušnej dutine;
- Auskultácia: perikardiálne trecie šelesty.
Prevažná väčšina pacientov hlási horúčku a febrilný stav a mnohí majú ťažkosti s dýchaním. Bolesť na hrudníku sa vyskytuje približne u jedného z dvoch pacientov a paradoxný pulz a zvýšený centrálny venózny tlak sa vyskytujú u troch až štyroch z desiatich pacientov.
Klinickú symptomatológiu môže doplniť obraz sprievodných infekčných patológií, najmä:
- Pneumónia (najmä pneumokoková pneumónia);
- Stredný zápal stredného ucha;
- Dermatologické infekcie;
- Meningitída (prevažne meningokoková);
- Osteomyelitída (stafylokoková);
- Subdiafragmálne abscesy.
Prvé príznaky
Hnisavá perikarditída má najčastejšie akútny, závažný priebeh, ktorý je sprevádzaný výraznou intoxikáciou, silnou horúčkou, príznakmi hroziacej srdcovej tamponády v akútnej alebo subakútnej forme.
Hnisavý variant patológie sa často vyskytuje ako dôsledok srdcovej traumy, pričom sa v perikardiálnej burze hromadí exsudatívny hnis. V takejto situácii môže pacient prežiť len vďaka včasnej diagnóze a chirurgickému zákroku. Čím rýchlejšie sa hnisavý zápal vyvíja, tým horšia je prognóza pre pacienta.
Akútna forma patológie začína zvýšením teploty a objavením sa bolesti v oblasti hornej časti srdca alebo dolnej tretiny hrudnej kosti. Niekedy je takáto bolesť ostrá, pripomínajúca infarkt myokardu alebo zápal pohrudnice. Možné je ožiarenie do ľavej končatiny, ramena alebo krku, ako aj do epigastriálnej oblasti.
U niektorých pacientov nie je bolesť veľmi výrazná, ale prejavuje sa vo forme silného nepohodlia, pocitu tiaže a tlaku na hrudníku. Dýchanie sa pri chôdzi alebo státí stáva veľmi ťažkým. Určitá úľava od dýchavičnosti nastáva, ak si pacient sadne a mierne sa predkloní.
Keďže hnis tlačí na horné dýchacie cesty, dochádza k suchému kašľu v dôsledku podráždenia bráničného nervu. U niektorých pacientov sa vyskytuje reflexné vracanie.
S rastúcim objemom hnisavého exsudátu hromadiaceho sa v perikardiálnej burze sa vyvíja srdcová tamponáda. Komplikáciu sprevádza nesprávne prekrvenie ľavej komory a v dôsledku toho nedostatočnosť veľkého obehového systému. Problém sa prejavuje vznikom opuchov, opuchom krčných žíl, hromadením tekutiny v brušnej dutine a zväčšením pečene.
Súčasne alebo krátko predtým začína stúpať teplota. Najprv je subfebrilná - okolo 37,5 °C, potom sa objaví horúčka. Pulz je paradoxný (znížený pri nádychu), krvný tlak klesá.
Znaky charakteristické pre väčšinu pacientov s hnisavou perikarditídou:
- Hektická horúčka s hroznou zimnicou;
- Silná slabosť, náhla strata energie;
- Nadmerné potenie;
- Strata chuti do jedla.
Pri srdcovej dysfunkcii sa objavuje zmodranie končatín, dýchavičnosť, palpitácie, ťažkosť a bolesť srdca. Obraz často pripomína záchvat angíny pectoris.
Kompresia blízkych štruktúr je sprevádzaná opuchom krčných žilových ciev, kašľom, poruchami prehĺtania.
Vyšetrenie odhalí rozšírenú oblasť srdcovej tuposti na všetkých stranách, zväčšenie cievneho zväzku v II. medzirebrovom priestore, zmeny v konfigurácii srdca.
Pri auskultácii sú srdcové tóny tlmené, možný je „cvalový“ rytmus a arytmie, zaznamenáva sa bronchofónia a bronchiálne respiračné tóny.
Pri perkusii sa počuť tupý zvuk, ktorý sa zmierni, ak sa pacient predkloní.
Ak sa neposkytne včasná starostlivosť, hnisavá perikarditída sa transformuje na fibrotický alebo adhezívny variant, ktorý si vyžaduje perikardektómiu. [ 8 ]
Etapy
V modernej lekárskej klasifikácii perikarditída postupuje cez nasledujúce štádiá:
- Fibrotické štádium (exsudát sa hromadí v relatívne malom množstve, medzi perikardiálnymi vrstvami je viditeľné ukladanie fibrínu a sacia kapacita perikardu je zachovaná);
- Serózne štádium (exsudát sa hromadí intenzívnejšie, obsahuje mezoteliálne prvky, krvinky a fibrínové vločky);
- Hnisavé štádium (v exsudáte sú prítomné infekčné agensy, môžu sa vyskytnúť procesy kalcifikácie, zjazvenia, čo obmedzuje kontraktilnú funkciu srdca).
Zápalový proces začína od viscerálnej časti blízko základne orgánu. Malé množstvo exsudátu sa vstrebáva do obehového systému, na perikardiálnych vrstvách sa začína ukladať fibrín. Postupne zápalová reakcia zachytáva celý perikard, spätné vstrebávanie tekutiny je ťažké. Začína sa hromadiť exsudát. Pripája sa infekcia, ktorá je sprevádzaná horúčkou a príznakmi intoxikácie tela. [ 9 ]
Formuláre
- Efuzívny, tekutý, exsudatívny typ perikarditídy.
Počas zápalového procesu dochádza k hromadeniu exsudatívnych sekrétov v perikardiálnej dutine. Ak sa za normu považuje 15 až 50 ml tejto tekutiny, potom sa pri patológii tento objem zvyšuje na 0,5 litra a viac. V dôsledku toho tekutina vyvíja tlak na štruktúry srdca, jeho funkcia sa zhoršuje, objavujú sa ťažkosti s dýchaním, bolesť za hrudnou kosťou, zvyšuje sa srdcová frekvencia, znižuje sa krvný tlak. Zvyšuje sa pravdepodobnosť úmrtia.
- Akútna perikarditída.
Akútny variant patológie sa vyskytuje v dôsledku infekčného procesu, vrátane sepsy, reumatizmu, tuberkulózy. Zápalová reakcia sa šíri na vonkajšie a vnútorné perikardiálne vrstvy. Spočiatku ochorenie prebieha „suchým“ typom, potom sa mení na exsudatívnu perikarditídu.
- Chronická forma.
Pri absencii včasnej liečby akútnej perikardiálnej patológie sa proces transformuje na chronický: perikardiálne vrstvy sa zahusťujú a následne sa spájajú, zlepujú. Dochádza k zvýšeniu teploty, pacienti sa sťažujú na silnú intratorakálnu bolesť.
- Konstriktívna forma.
Konstrikčný variant pôsobí ako komplikácia akútnej formy exsudatívnej perikarditídy. Patológia sa často vyskytuje u pacientov s renálnymi alebo hematologickými ochoreniami, tuberkulózou, reumatizmom alebo po prekonaných zraneniach. Problém spočíva v adhézii (zlepení) listov srdcovej burzy, čo negatívne ovplyvňuje funkciu životne dôležitého orgánu. Perikard sa zahusťuje, hromadia sa v ňom vápenaté soli, začínajú sa procesy kalcifikácie: vytvára sa špecifické „škrupinové srdce“.
- Traumatická forma.
Poranenia hrudníka v oblasti srdca (tupé, penetračné, strelné atď.) môžu viesť k vzniku traumatickej formy zápalu. Príznaky sú klasické: bolesť srdca, dýchavičnosť.
- Hnisavá forma.
Hnisavá perikarditída často pôsobí ako komplikácia po operácii srdca alebo po posttraumatickom zápale, ale vo veľkej väčšine prípadov je „vinníkom“ infekcia – najmä obzvlášť rozšírený Staphylococcus aureus. Patológiu sprevádza hromadenie exsudatívneho hnisu v perikardiálnej burze. Pacient sa prejaví príznakmi intoxikácie, objaví sa horúčka a dýchavičnosť, pomerne silná bolesť srdca.
- Nešpecifická forma.
Suchý typ patologického procesu sa vyvíja v dôsledku alergickej alebo infekčnej reakcie a prebieha vo forme striedajúcich sa relapsov a remisií. Počas relapsov má pacient zvýšenú teplotu, bolesti srdca a perikardiálne trecie šelesty.
- Fibrinózna forma.
Fibrinózna alebo suchá forma patológie je charakteristickejšia pre detstvo a často sa vyvíja u pacientov trpiacich reumatizmom. Podstatou ochorenia je úplné vymiznutie exsudátu z burzy srdca, čo výrazne komplikuje jej prácu. Problém je sprevádzaný silnou bodavou a bolestivou bolesťou, ťažkosťami s dýchaním.
Podľa povahy exsudatívneho výpotku môže byť perikardiálny zápal serózny, fibrinózny, hnisavý a zmiešaný - napríklad hnisavo-fibrinózny alebo serózno-hnisavý.
Hnisavo-fibrotická perikarditída sa prejavuje zhrubnutím exsudátu s tvorbou hnisavých vreciek.
Serózna purulentná perikarditída je prechodný stav, pri ktorom sa serózny exsudát postupne mení na hnisavú tekutinu a číry výpotok sa stáva zakalenejším: vyvíja sa hnisavý zápal. [ 10 ]
Komplikácie a následky
Pri včasnom zásahu sa dá hnisavá perikarditída úspešne liečiť. Ak sa liečba neodkladá, hnisavý zápal prechádza bez komplikácií a nemá nepriaznivý vplyv na funkčnosť tela a kvalitu života.
Nezvratné zmeny v orgáne a rôzne komplikácie sa vyskytujú, ak pacient vyhľadá lekársku pomoc neskoro, ako aj v prítomnosti chronických koronárnych a iných patológií.
K čomu môže viesť hnisavá perikarditída:
- K srdcovej tamponáde (perikardiálna bursa sa naplní hnisom, srdce je stlačené až do bodu úplného zastavenia jeho činnosti);
- Zápal iných vrstiev – endokardu, myokardu;
- K fibrotickému zhrubnutiu perikardia a následnému zhoršeniu koronárnej funkcie;
- K srdcovému zlyhaniu sprevádzanému intenzívnym zlyhaním krvného obehu postihujúcim všetky orgány a systémy;
- K septickým komplikáciám.
Srdcová tamponáda sa vyvíja v dôsledku nahromadenia veľkého množstva hnisu v perikardiálnom priestore a zvýšeného tlaku v burze. To má za následok kompresiu srdca a obehový kolaps v dôsledku zníženého srdcového výdaja a systémovej venóznej stázy. Tamponáda sa vyvíja rýchlo alebo postupne v závislosti od rýchlosti akumulácie exsudátu. Klinický obraz komplikácie sa líši od ťažkostí s dýchaním a výskytu periférneho edému až po rozvoj obehového kolapsu. Medzi skoré príznaky patrí palpitácie, závažné problémy s dýchaním, edém, zvýšený venózny tlak a vyduté krčné žily a rozšírené okraje relatívneho srdcového tupého stavu. Krvný tlak môže klesnúť do kolaptoidného stavu.
S postupným nástupom tamponády upozorňujeme na príznaky deficitu pravej komory, zväčšenie pečene, ascites a pleurálny výpotok, ako aj na paradoxnosť pulzu (výrazný pokles systolického krvného tlaku - o viac ako 10 mm Hg. - pri nádychu). [ 11 ]
Diagnostika hnisavá perikarditída
Štandardná diagnostika zahŕňa vyšetrenie, rozhovor s pacientom, počúvanie a perkusie. Medzi laboratórnymi metódami sú najdôležitejšie:
- Všeobecný krvný test na stanovenie hladiny bielych krviniek a sedimentácie;
- Skóre C-reaktívneho proteínu;
- Vyhodnotenie troponínu a kreatínkinázy (srdcovo-špecifické proteíny a enzýmy).
Krvné testy preukazujú zvýšenú sedimentáciu erytrocytov a leukocytózu, leukocytový vzorec je posunutý doľava, v plazme je zvýšená hladina α-globulínu, fibrinogénu a haptoglobínu.
Inštrumentálna diagnostika sa zvyčajne prejavuje nasledujúcimi metódami:
- Elektrokardiografia;
- Echokardiografia;
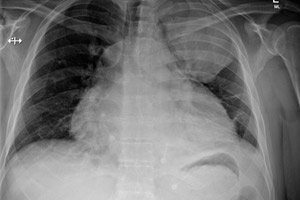
- Kontrolná röntgenová snímka hrudných orgánov;
- Niekedy CT alebo MRI vyšetrenie.
Röntgenové snímky odhaľujú takéto abnormality:
- Rozšírenie srdcových kontúr;
- Transformácia ostrého kardiopulmonálneho uhla na tupý;
- Strata obvodu pása srdca;
- Prudký pokles amplitúdy pulzácie srdcových kontúr (až do úplnej straty na pozadí zachovania pulzácie veľkých ciev).
Elektrokardiogram ukazuje pokles napätia komplexu QRS a zuba T.
Najinformatívnejšia je echokardiografia. Štúdia pomáha posúdiť povahu a objem exsudátu, odhaliť vápenaté usadeniny.
Charakter intraperikardiálnej tekutiny je hnisavý, bielkoviny sú prítomné vo veľkom množstve, hladina leukocytov vo výpotku presahuje 10 000/ml (reprezentované prevažne makrofágmi a granulocytmi). Hladina adenozíndeaminázy nie je zvýšená.
Na určenie veľkosti a rozsahu šírenia exsudátu sa používa počítačová tomografia a magnetická rezonancia.
Perikardiocentéza sa vykonáva pri potvrdenej hnisavej perikarditíde.
Ak existuje podozrenie na tuberkulózny pôvod hnisavého zápalu v perikarde, perikardiálny exsudát sa vyšetrí priamo. Mycobacterium tuberculosis sa dá zistiť sterom, kultiváciou a histológiou. [ 12 ]
Odlišná diagnóza
Diferenciálna diagnostika sa vykonáva s rôznymi typmi zápalových perikardiálnych procesov, ako aj s patológiami nezápalovej etiológie (hydroperikard, hemoperikard, chyloperikard). Diferenciácia sa vykonáva vylúčením na základe výsledkov všeobecných diagnostických opatrení.
Pozornosť sa venuje pravdepodobnosti inej kardiomegálie:
- Kardiomyopatie;
- Izolovaná myokarditída;
- O určitých vrodených srdcových chybách;
- Syndróm hornej dutej žily pri mediastinálnych nádorových procesoch;
- Ľavostranný pleurálny výpotok (objem výpotku sa mení s dýchaním, je detekovaný v zadnej časti ľavej komory a zároveň chýba pred ňou, nehromadí sa v zadnej časti ľavej predsiene);
- Kardiopatia spôsobená cirhózou pečene.
Diferenciálna diagnostika sa vykonáva s ohľadom na symptomatické znaky, s využitím laboratórnych diagnostických postupov a zobrazovacích vyšetrení.
Začiatočná tamponáda vyžaduje dodatočnú diagnostiku.
Ak sa v perikardiálnej burze hromadí nezápalový exsudát, môže byť prítomná exsudatívna perikarditída. Toto by sa malo zohľadniť pri stanovení diagnózy a predpisovaní liečby. Preto sa sleduje pravdepodobnosť vzniku takýchto stavov:
- Hydroperikard - akumulácia veľkého objemu perikardiálneho exsudátu bez fibrínu (tzv. transudátu) v srdcovej burze. Problém sa môže vyskytnúť pri ťažkom zlyhaní pravej komory a je sprevádzaný periférnym edémom, ascitom a pleurálnou exsudáciou. Nie je prítomná bolesť na hrudníku, perikardiálny trecí šelest ani zmeny na EKG typické pre perikarditídu.
- Hemoperikardium - hromadenie krvi v osrdcovníku, napríklad pri poranení alebo traume, po operácii srdca. Porucha vyžaduje urgentnú perikardiocentézu.
- Chyloperikardium - vzniká, keď sa perikardiálny priestor spojí s hrudným lymfatickým kanálom. Môže vzniknúť v dôsledku traumy, vrodenej chyby alebo ako komplikácia mediastinálneho lymfangiómu, hamartómu atď.
Liečba hnisavá perikarditída
Terapeutické opatrenia pre hnisavú perikarditídu zahŕňajú:
- Dodržiavanie režimu a diéty;
- Protizápalová, symptomatická a etiotropná liečba;
- Zníženie objemu exsudatívneho hnisu s ďalšou kontrolou jeho dynamiky;
- Individuálne a ak je to indikované, liečba srdcového zlyhania.
Predpisuje sa pokoj na lôžku s odporúčanou polohou v poloľahu - najmä počas trvania horúčky, zlyhania krvného obehu a syndrómu bolesti.
Zmeny vo výžive predpokladajú frakčnú stravu s vylúčením soli a normalizáciou pitia.
Je indikovaná núdzová drenáž perikardiálnej dutiny, aby sa zabránilo srdcovej tamponáde. Antibiotiká sa podávajú parenterálne počas najmenej 14-28 dní, ako aj intraperikardiálne súčasne s intenzívnou detoxikaciou, imunotropnými a symptomatickými terapeutickými opatreniami.
Keď sa vyvinie septický stav, dávky antibakteriálnych liekov sú podobné tým, ktoré sú predpísané pri meningitíde.
Ak sa potvrdí plesňová povaha patológie, vykoná sa perikardiektómia.
Bakteriálna purulentná perikarditída sa lieči chránenými penicilínmi v kombinácii s aminoglykozidmi. Po určení presnej etiológie zápalového hnisavého procesu sa predpisuje etiotropná terapia (v závislosti od pôvodcu).
Trvanie antibiotickej liečby je najmenej 14-28 dní.
Intravenózna antibiotická terapia sa vykonáva, kým sa horúčka úplne neodstráni a hladina leukocytov v krvi sa normalizuje. Ak je pacient v kritickom stave alebo nie je možné podať penicilínové lieky, potom sa pri absencii potvrdeného patogénu predpisuje vankomycín, fluorochinolóny a cefalosporíny tretej generácie.
Liečba antibiotikami pokračuje pod kontrolou obrazu bakteriologickej diagnostiky a vyšetrenia hnisavého výtoku. [ 13 ]
Chirurgická liečba
Najčastejším chirurgickým zákrokom používaným pri hnisavej perikarditíde je perikardiocentéza alebo perikardiálna punkcia, ktorá dokáže rýchlo zabrániť a vyriešiť srdcovú tamponádu a dokonca objasniť príčinu zápalového procesu.
Tento zákrok nie je možné vykonať u pacientov s koagulopatiami, ako aj u pacientov podstupujúcich aktívnu antikoagulačnú liečbu. Relatívnou kontraindikáciou je počet krvných doštičiek nižší ako 50x109/l.
Perikardiocentézu nemožno vykonať, ak je pacient prítomný:
- Aneuryzma aorty;
- Postinfarktová ruptúra srdcového svalu;
- Traumatický hemoperikard.
Tieto prípady sú indikáciou pre operáciu srdca.
Kardiológ by mal pred vykonaním punkcie skontrolovať výsledky röntgenového vyšetrenia hrudníka a echokardiografie. Zákrok sa môže vykonať štandardným spôsobom alebo pod elektrokardiografickou kontrolou.
Pre dostatočný pohyb exsudatívneho hnisu v perikardiálnej burze by mal pacient zaujať polohu v polosede. Okrem toho sa kontroluje krvný tlak a hodnoty saturácie.
Inštrumentácia potrebná na vykonanie perikardiocentézy:
- Ihly do ihly;
- Rozširujúci sa nástroj;
- Vodivý prístroj;
- Zakrivený röntgenkontrastný katéter;
- Viacsmerový adaptér trubice.
Bodom perikardiálnej punkcie (ak sa použije Larreyho metóda) je vrchol uhla od rebrového oblúka na ľavej strane k báze predĺženej miechy. Ak sa má použiť Marfanova metóda, punkcia sa vykoná na báze predĺženej miechy na ľavej strane.
Perikardiocentéza je pomerne zložitá manipulácia s rizikom poškodenia koronárnych tkanív a koronárnych artérií. Medzi najnepriaznivejšie komplikácie patrí perforácia alebo ruptúra koronárnej artérie alebo myokardu, ale takéto problémy sú veľmi zriedkavé. Medzi ďalšie možné komplikácie patria:
- Pneumotorax;
- Vznik vzduchovej embólie;
- Poruchy srdcového rytmu;
- Perforácia brušných orgánov;
- Pľúcny edém;
- Tvorba fistuly vnútornej mamárnej artérie.
Je dôležité si uvedomiť, že vykonanie perikardiocentézy u pacientov s hnisavou perikarditídou je nevyhnutným opatrením, bez ktorého existuje plné riziko úmrtia.
V niektorých prípadoch je potrebná perikardiektómia - chirurgické odstránenie alebo široká resekcia parietálnych a viscerálnych listov. Zákrok je indikovaný u pacientov s veľkým objemom hnisavého exsudátu, s častými recidívami, rezistenciou na liečbu liekmi, ako aj pri absencii účinku z opakovanej perikardiocentézy.
Prevencia
Prevencia hnisavej perikarditídy pozostáva zo súboru všeobecných opatrení, pretože špecifické preventívne opatrenia neboli vyvinuté.
V prvom rade je potrebné včas liečiť akékoľvek infekčno-zápalové procesy v tele, nečakať na zhoršenie problému a šírenie infekčných agensov v tele.
Odporúča sa mierne cvičenie, aktívny životný štýl, dlhé prechádzky na čerstvom vzduchu, plávanie a jazda na bicykli, turistické výlety. Vítaná je takmer akákoľvek fyzická aktivita, ktorá prináša človeku potešenie a zmierňuje nervové napätie.
Je vhodné si zvyknúť na otužovacie procedúry: vynikajúci regeneračný účinok má kontrastná sprcha alebo polievanie, chôdza naboso po tráve, vode alebo snehu, mokré trenie a zábaly.
Netreba zabúdať na dostatočný odpočinok. Primeraná dĺžka spánku pre zdravého človeka je najmenej 8 hodín (optimálne 9 hodín) denne. Niektorí obzvlášť aktívni ľudia by nemali zanedbávať možnosť odpočinku počas dňa.
Výživa zohráva dôležitú úlohu pri vzniku mnohých ochorení vrátane perikarditídy. Dlho je známe, že pravidelná konzumácia mastných, slaných a korenených jedál negatívne ovplyvňuje kardiovaskulárny systém: u človeka sa rozvíja obezita, zhoršuje sa elasticita ciev, zhoršuje sa krvný obeh, vyskytujú sa problémy s krvným tlakom. Okrem toho veľké množstvo soli v strave nepriaznivo ovplyvňuje funkciu obličiek, čo má za následok opuchy a srdce je zbytočne zaťažené. Pravidelná konzumácia silného čaju a kávy, alkoholických nápojov je tiež nežiaduca.
Konkrétne preventívne opatrenia v prípade infekčno-zápalových procesov a imunosupresie by sa mali prediskutovať s ošetrujúcim lekárom - kardiológom, internistom, špecialistom na infekčné choroby, reumatológom, imunológom. Ignorovanie preventívnych opatrení by sa nemalo ignorovať, pretože akémukoľvek problému sa ľahšie predchádza. V žiadnom prípade by ste nemali užívať antibiotiká „na profylaxiu“. Akékoľvek predpísanie antibiotickej liečby by mal vykonať lekár špecialista na základe existujúcich indikácií.
Predpoveď
Hnisavá perikarditída si vyžaduje urgentný lekársky zásah a neustále sledovanie pacienta. Bez včasnej adekvátnej liečby môže dôjsť k úmrtiu. Ak sa patológia rozpozná včas a vykonajú sa všetky potrebné terapeutické manipulácie, 85 % pacientov sa zotaví bez vzniku nepriaznivých dlhodobých následkov. Intravenózna antibiotická liečba by sa mala začať empiricky ešte pred získaním diagnostických bakteriologických informácií. Ďalším obzvlášť dôležitým krokom okrem antibiotickej liečby je použitie drenáže. Exsudát steká a často sa rýchlo hromadí. Na zabránenie odtoku exsudátu sa používa intraperikardiálna trombolýza: táto lieková terapia sa používa až do konečného rozhodnutia o chirurgickom zákroku. V niektorých prípadoch je vhodná subklaviálna perikardiostómia a kavitárna perikardiálna laváž. Tieto postupy umožňujú úplnejšiu drenáž hnisu.
Nedostatok kompetentnej liečby je zárukou úmrtia pacienta s hnisavou formou ochorenia: smrť pacienta nastáva v dôsledku narastajúcej intoxikácie a rozvoja srdcovej tamponády. Pri adekvátnej a včasnej liečbe liekmi sa šance na priaznivý výsledok dramaticky zvyšujú. Komplexná terapia, ktorú vykonávajú kvalifikovaní špecialisti na špecializovanom kardiologickom oddelení alebo klinike, pomáha znížiť úmrtnosť na 10 – 15 %.
Prenesená a dokonca úspešne liečená hnisavá perikarditída je indikáciou pre ďalšiu registráciu u špecialistu v kardiológii alebo kardiochirurgii.

