
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Endometritída
Lekársky expert článku
Posledná kontrola: 04.07.2025
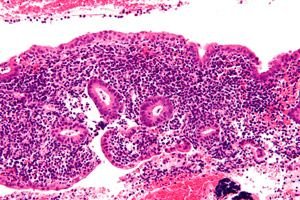
Endometritída je infekčný zápal endometria, ktorý, ak nie je správne diagnostikovaný a liečený, môže u žien spôsobiť závažné dlhodobé komplikácie. Diagnóza endometritídy môže byť náročná a často je nedostatočne diagnostikovaná kvôli širokej škále potenciálnych klinických príznakov. Liečba si vyžaduje presné a rýchle rozpoznanie stavu, vhodné antibiotiká a koordináciu medzi multidisciplinárnymi špecialistami. [ 1 ]
Endometritída je zápal lokalizovaný v endometriu, vnútornej výstelke maternice, najčastejšie infekčnej etiológie. [ 2 ] Infekcia, ktorá sa šíri do vajíčkovodov, vaječníkov alebo panvového peritonea, sa nazýva zápalové ochorenie panvy (PID). [ 3 ] Endometritída sa tradične delí na 2 typy: akútnu a chronickú. Popôrodná endometritída je podtyp akútnej endometritídy spojenej s tehotenstvom. [ 4 ], [ 5 ]
Epidemiológia
Akútna endometritída
Výskyt samotnej akútnej endometritídy je náročný, pretože sa často vyskytuje v súvislosti s PID, ktorého výskyt je približne 8 % v Spojených štátoch (USA) a 32 % v rozvojových krajinách.[ 6 ] Prípady PID v USA sú často spojené s infekciami Chlamydia trachomatis a Neisseria gonorrhoeae, čo predstavuje 50 % takýchto prípadov.[ 7 ]
Chronická endometritída
Vzhľadom na všeobecne mierny priebeh je skutočnú prevalenciu chronickej endometritídy ťažké odhadnúť. Niektoré štúdie ukázali, že u ľudí s opakovanými potratmi je incidencia takmer 30 %. Incidencia sa však líši aj v rámci tej istej štúdie v závislosti od menštruačnej fázy, v ktorej bola vykonaná biopsia endometria. [ 8 ], [ 9 ]
Popôrodná endometritída
Popôrodná endometritída je hlavnou príčinou popôrodnej horúčky v tehotenstve.[ 10 ] Jej výskyt sa pohybuje od 1 % do 3 % u pacientok bez rizikových faktorov po normálnom spontánnom vaginálnom pôrode a zvyšuje sa na približne 5 % až 6 % v prítomnosti rizikových faktorov. [Cisársky rez je významný rizikový faktor, spojený s 5- až 20-násobne zvýšeným rizikom popôrodnej endometritídy v porovnaní so spontánnym vaginálnym pôrodom. Ak k cisárskemu rezu dôjde po pretrhnutí plodovej vody, riziko je ešte vyššie.[ 11 ],[ 12 ] Vhodná antibiotická profylaxia môže znížiť riziko popôrodnej endometritídy, pričom až u 20 % pacientok sa ochorenie vyvinie bez antibiotickej profylaxie.[ 13 ] Ak sa popôrodná endometritída nelieči, môže mať úmrtnosť až 17 %.[ 14 ]
Príčiny endometritída
Endometritída je primárne výsledkom prenikania mikroorganizmov z dolných genitálnych ciest (t. j. krčka maternice a vaginálnej klenby) do endometriálnej dutiny. Špecifické patogény, ktoré najčastejšie infikujú endometrium, sa líšia v závislosti od typu endometritídy a niekedy je ťažké ich identifikovať.
Akútna endometritída
Pri akútnej endometritíde je viac ako 85 % infekčných etiológií spôsobených pohlavne prenosnými infekciami (STI). Na rozdiel od chronickej a popôrodnej endometritídy, ktorých kauzalita je spojená s viacerými mikroorganizmami, primárnou mikrobiálnou etiológiou akútnej endometritídy je Chlamydia trachomatis, nasledovaná Neisseria gonorrhoeae a baktériami spojenými s BV.[ 15 ]
Medzi rizikové faktory akútnej endometritídy patrí vek <25 rokov, anamnéza pohlavne prenosných chorôb, rizikové sexuálne správanie, ako napríklad viacero partnerov, a podstúpenie gynekologických zákrokov, ako sú vnútromaternicové telieska alebo biopsie endometria. Tieto faktory prispievajú k zvýšenej náchylnosti na toto ochorenie u niektorých ľudí.[ 16 ]
Chronická endometritída
Etiológia chronickej endometritídy je často neznáma. Niektoré štúdie preukázali možný zápal endometria spojený s neinfekčnými etiológiami (napr. vnútromaternicové antikoncepčné telieska, endometriálne polypy, submukózne leiomyómy). Ak sa však pôvodca identifikuje, často ide o polymikrobiálnu infekciu pozostávajúcu z organizmov bežne sa nachádzajúcich vo vaginálnej klenbe. Okrem toho môže genitálna tuberkulóza viesť k chronickej granulomatóznej endometritíde, ktorá sa najčastejšie vyskytuje v rozvojových krajinách.[5] Na rozdiel od akútnej endometritídy nie sú Chlamydia trachomatis a Neisseria gonorrhoeae najčastejšími príčinami.[5] Medzi hlavné identifikované pôvodcov patria:
- Streptokoky
- Enterococcus fecalis
- E. coli
- Klebsiella pneumónia
- Stafylokoky
- Mykoplazma
- Ureaplazma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Druhy Saccharomyces cerevisiae a Candida [ 17 ]
Chronická endometritída je spojená s niekoľkými rizikovými faktormi vrátane používania vnútromaternicových teliesok, anamnézy viacpočetných tehotenstiev, predchádzajúcich potratov a abnormálneho krvácania z maternice. Tieto faktory sú dôležité pre pochopenie potenciálnych príčin a faktorov prispievajúcich k chronickej endometritíde.
Popôrodná endometritída
Počas tehotenstva chráni amniotický vak dutinu maternice pred infekciou a endometritída je zriedkavá. S rozširovaním krčka maternice a prasknutím blán sa zvyšuje potenciál kolonizácie dutiny maternice mikroorganizmami z pošvovej klenby. Toto riziko sa ďalej zvyšuje použitím nástrojov a zavedením cudzích teliesok do dutiny maternice. Baktérie tiež s väčšou pravdepodobnosťou kolonizujú tkanivo maternice, ktoré bolo devitalizované alebo inak poškodené. [ 18 ] Podobne ako intraamniotické infekcie, aj popôrodná endometriálna infekcia je polymikrobiálna a zahŕňa aeróbne aj anaeróbne baktérie vrátane:
- Grampozitívne koky: treptokoky skupín A a B, stafylokoky, enterokoky.
- Gramnegatívne tyčinky: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Anaeróbne mikroorganizmy: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella a Clostridium.
- Iné: Mykoplazma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis je zriedkavou príčinou popôrodnej endometritídy, hoci je často spojená s neskorým nástupom ochorenia.[ 20 ] Hoci sú zriedkavé, závažné infekcie spôsobené Streptococcus pyogenes, Staphylococcus aureus, Clostridium sordellii alebo Clostridium perfringens sú spojené so zvýšenou morbiditou a mortalitou.[ 21 ]
Popôrodná endometritída je spojená s viacerými rizikovými faktormi vrátane cisárskeho rezu, intrapartálnej intraamniotickej infekcie (známej ako chorioamnionitída), dlhotrvajúceho pretrhnutia membrán alebo dlhotrvajúceho pôrodu, cudzích teliesok v maternici (napr. viacnásobné vyšetrenia krčka maternice a invazívne zariadenia na monitorovanie plodu), manuálneho odstránenia placenty, operatívneho vaginálneho pôrodu a určitých materských faktorov, ako je HIV infekcia, diabetes mellitus a obezita. Rozpoznanie týchto rizikových faktorov je kľúčové pre identifikáciu a liečbu popôrodnej endometritídy, pretože môžu prispieť k rozvoju tohto stavu a usmerniť preventívne opatrenia a liečebné stratégie.[ 22 ]
Patogenézy
Akútna endometritída je výsledkom vzostupnej infekcie z krčka maternice a pošvovej klenby, ktorú najčastejšie spôsobuje Chlamydia trachomatis. Endocervikálne infekcie narúšajú bariérovú funkciu endocervikálneho kanála, čo umožňuje infekcii vzostup.
Naproti tomu chronická endometritída je charakterizovaná infekciou endometria mikroorganizmami, ktoré nie sú nevyhnutne spojené so súčasnou kolonizáciou krčka maternice alebo vagíny. Mikrobiálna infekcia vedie k imunitnej odpovedi a chronickému zápalu s významnými infiltrátmi plazmatických buniek stromálnej endometriálnej bunky a vývojom mikropolypov.[ 23 ] Dochádza tiež k zvýšeniu interleukínu-1b a tumor nekrotizujúceho faktora alfa, čo zvyšuje syntézu estrogénu v glandulárnych bunkách endometria. Táto zvýšená syntéza estrogénu môže byť spojená s mikropolypmi, ktoré sa často pozorujú pri hysteroskopickom vyšetrení u pacientok s diagnózou chronickej endometritídy.
Pri popôrodnej endometritíde umožňuje prasknutie membrán bakteriálnej flóry z krčka maternice a vagíny vniknúť do endometriálnej výstelky.[4] Tieto baktérie s väčšou pravdepodobnosťou kolonizujú tkanivo maternice, ktoré bolo devitalizované, krvácajúce alebo inak poškodené (napríklad počas cisárskeho rezu). Tieto baktérie môžu tiež napadnúť myometrium a spôsobiť zápal a infekciu.
Príznaky endometritída
Klinická diagnóza akútnej a popôrodnej endometritídy je založená na charakteristických príznakoch a nálezoch z vyšetrenia; chronická endometritída je často asymptomatická a zvyčajne si vyžaduje histologické potvrdenie. Klinická anamnéza a príznaky sa môžu prekrývať medzi rôznymi typmi endometritídy a diferenciálnymi diagnózami; niektoré klinické príznaky sú však viac spojené s jedným typom endometritídy ako s inými. Preto je pre stanovenie presnej diagnózy nevyhnutná dôkladná anamnéza. Lekári, ktorí odoberajú anamnézu, by sa mali tiež pokúsiť identifikovať bežné rizikové faktory pre PID (napr. viacero sexuálnych partnerov, anamnéza pohlavne prenosných chorôb) a dôkazy o diferenciálnej diagnóze na základe dôkladnej pôrodníckej a sexuálnej anamnézy.
Akútna endometritída
Medzi príznaky charakteristické pre akútnu endometritídu patrí náhly nástup bolesti v panvovej oblasti, dyspareunia a vaginálny výtok, ktoré sa najčastejšie vyskytujú u sexuálne aktívnych jedincov, hoci pacientky môžu byť aj asymptomatické. V závislosti od závažnosti ochorenia môžu byť prítomné aj systémové príznaky, ako je horúčka a malátnosť, hoci v miernejších prípadoch často chýbajú. Medzi ďalšie príznaky patrí abnormálne maternicové krvácanie (napr. postkoitálne, intermenštruačné alebo silné menštruačné krvácanie), dyspareunia a dyzúria.[ 24 ] U pacientok s PID sa môžu vyskytnúť príznaky sekundárne k perihepatitíde (napr. Fitz-Hugh-Curtisov syndróm), tuboovariálny absces alebo salpingitída, vrátane bolesti v pravom hornom kvadrante a bolesti v podbrušku.
Chronická endometritída
Pacientky s chronickou endometritídou majú často v anamnéze opakované potraty, opakované zlyhanie implantácie a neplodnosť. Chronická endometritída je často asymptomatická. Ak sú príznaky prítomné, zvyčajne sú nešpecifické, pričom najčastejšími sťažnosťami sú abnormálne krvácanie z maternice, panvové ťažkosti a leucorrhoea.
Popôrodná endometritída
Kľúčovým klinickým znakom popôrodnej endometritídy je horúčka po nedávnom pôrode alebo potrate. Ochorenie s včasným nástupom sa objavuje do 48 hodín po pôrode a ochorenie s neskorým nástupom sa objavuje do 6 týždňov po pôrode. Medzi príznaky, ktoré podporujú diagnózu, patrí citlivosť maternice, výrazná bolesť v podbrušku, zapáchajúce hnisavé lochie a subinvolúcia maternice.[22] Môžu byť prítomné aj generalizované príznaky, ako je malátnosť, bolesť hlavy a zimnica.
Komplikácie a následky
Akútna endometritída, najmä spojená s PID, môže viesť k neplodnosti, chronickej panvovej bolesti a mimomaternicovému tehotenstvu. Okrem toho sa vzostupná infekcia môže vyvinúť do tuboovariálneho abscesu.[ 25 ] Medzi komplikácie chronickej endometritídy patria problémy s plodnosťou (napr. opakované potraty a opakované zlyhanie implantácie) a abnormálne krvácanie z maternice. Približne 1 % až 4 % pacientok s popôrodnou endometritídou môže mať komplikácie, ako sú sepsa, abscesy, hematómy, septická panvová tromboflebitída a nekrotizujúca fasciitída. Chirurgický zákrok môže byť potrebný, ak infekcia viedla k nahromadeniu tekutiny.
Diagnostika endometritída
Štúdie 1, 2, 3, 5 sa vykonávajú u všetkých pacientov, 4, 6 - ak je to technicky možné a ak existujú pochybnosti o diagnóze.
- Termometria. Pri miernej forme telesná teplota stúpne na 38–38,5 °C, pri ťažkej forme je teplota nad 39 °C.
- Klinický krvný test. V miernej forme je počet leukocytov 9–12×10⁻ / l, zisťuje sa mierny neutrofilný posun doľava v počte leukocytov; ESR je 30–55 mm/h. V ťažkej forme dosahuje počet leukocytov 10–30×10⁻ / l, zisťuje sa neutrofilný posun doľava, toxická granularita leukocytov; ESR je 55–65 mm/h.
- Ultrazvuk maternice. Vykonáva sa všetkým rodiacim ženám po spontánnom pôrode alebo cisárskom reze na 3. – 5. deň. Zväčšuje sa objem maternice a jej predozadná veľkosť. Stanovuje sa hustý fibrínový povlak na stenách maternice, prítomnosť plynu v jej dutine a v oblasti ligatúr.
- Hysteroskopia. Existujú 3 varianty endometritídy podľa stupňa intoxikácie tela a lokálnych prejavov:
- endometritída (belavý povlak na stenách maternice v dôsledku fibrínového zápalu);
- endometritída s nekrózou deciduálneho tkaniva (endometrické štruktúry sú čierne, vláknité, mierne vyčnievajúce nad stenu maternice);
- endometritída s retenciou placentárneho tkaniva, častejšia po pôrode (hrudkovitá štruktúra s modrastým odtieňom ostro vymedzuje a vyniká na pozadí stien maternice).
U viacerých pacientov je diagnostikovaný defekt tkaniva vo forme výklenku alebo priechodu - znak čiastočnej divergencie stehov na maternici.
- Bakteriologické vyšetrenie aspirátu z dutiny maternice so stanovením citlivosti na antibiotiká. Prevažujú anaeróby netvoriace spóry (82,7 %) a ich asociácie s aeróbnymi mikroorganizmami. Anaeróbna flóra je vysoko citlivá na metronidazol, klindamycín, linkomycín, aeróbna flóra - na ampicilín, karbenicilín, gentamicín, cefalosporíny.
- Stanovenie acidobázickej rovnováhy lochií. Endometritída je charakterizovaná pH < 7,0, pCO2 > 50 mm Hg, pO2 < 30 mm Hg. Zmeny týchto parametrov predchádzajú klinickým prejavom ochorenia.
Skríning
Na identifikáciu rodiacich žien so subinvolúciou maternice, u ktorých existuje riziko vzniku popôrodnej endometritídy, sa ultrazvukové vyšetrenie vykonáva 3. až 5. deň po pôrode.
Čo je potrebné preskúmať?
Odlišná diagnóza
Okrem akútnej endometritídy zahŕňa diferenciálna diagnostika bolesti v panve mimomaternicové tehotenstvo, hemoragickú alebo ruptúru ovariálnej cysty, torziu vaječníkov, endometriózu, tuboovariálny absces, akútnu cystitídu, obličkové kamene a gastrointestinálne príčiny (napr. apendicitídu, divertikulitídu, syndróm dráždivého čreva).
Bežnými príznakmi chronickej endometritídy sú často abnormálne maternicové krvácanie (AUB) alebo problémy s plodnosťou. Diferenciálna diagnostika nepravidelného krvácania je široká. Americká akadémia pôrodníkov a gynekológov (ACOG) odporúča klasifikovať abnormálne maternicové krvácanie podľa systému PALM-COEIN, čo je skratka pre polypy, adenomyózu, leiomyómy, malignity, koagulopatiu, ovulačnú dysfunkciu, endometriálne príčiny (napr. akútna alebo chronická endometritída), iatrogénne (napr. antikoagulanciá, hormonálna antikoncepcia) a zatiaľ neklasifikované.[ 26 ] Neplodnosť má tiež širokú diferenciáciu, ktorá zahŕňa maternicové faktory, vajíčkovodové faktory, ovulačnú alebo hormonálnu dysfunkciu, chromozomálne problémy a etiológie mužského faktora.[ 27 ]
U pacientov s popôrodnou horúčkou zahŕňa diferenciálna diagnostika infekciu v mieste chirurgického zákroku, infekciu močových ciest, pyelonefritídu, mastitídu, pneumóniu, sepsu, peritonitídu a septickú panvovú tromboflebitídu.
Komu sa chcete obrátiť?
Liečba endometritída
Cieľom liečby endometritídy je odstrániť patogén, zmierniť príznaky ochorenia, normalizovať laboratórne parametre a funkčné poruchy a predchádzať komplikáciám ochorenia.
Akútna endometritída
CDC odporúča niekoľko rôznych antibiotických režimov.[ 28 ],[ 29 ] Nasledujúce perorálne režimy sa odporúčajú pre mierne až stredne ťažké prípady, ktoré možno liečiť ambulantne.
- Možnosť 1:
- Ceftriaxón 500 mg intramuskulárne jedenkrát.
- + doxycyklín 100 mg perorálne dvakrát denne počas 14 dní.
- + metronidazol 500 mg perorálne dvakrát denne počas 14 dní
- Možnosť 2:
- Cefoxitín 2 g intramuskulárne jedenkrát s probenecidom 1 g perorálne jedenkrát
- + doxycyklín 100 mg perorálne dvakrát denne počas 14 dní.
- + metronidazol 500 mg perorálne dvakrát denne počas 14 dní
- Možnosť 3:
- Iné parenterálne cefalosporíny tretej generácie (napr. ceftizoxím alebo cefotaxím)
- + doxycyklín 100 mg perorálne dvakrát denne počas 14 dní.
- + metronidazol 500 mg perorálne dvakrát denne počas 14 dní
- Alternatívne liečebné režimy pre pacientov so závažnou alergiou na cefalosporíny zahŕňajú:
- Levofloxacín 500 mg perorálne jedenkrát denne alebo moxifloxacín 400 mg perorálne jedenkrát denne (preferované pri infekciách M. genitalium) počas 14 dní
- + metronidazol 500 mg každých 8 hodín počas 14 dní
- Azitromycín 500 mg intravenózne jedenkrát denne počas 1 – 2 dávok, potom 250 mg perorálne denne + metronidazol 500 mg perorálne dvakrát denne počas 12 – 14 dní [28]
Indikácie pre hospitalizáciu v nemocnici sú:
- Tuboovariálny absces
- Zlyhanie ambulantnej liečby alebo neschopnosť dodržiavať alebo tolerovať ambulantnú liečbu
- Závažné ochorenie, nevoľnosť, vracanie alebo teplota v ústach > 38,5 °C
- Potreba chirurgického zákroku (napr. zápal slepého čreva) sa nedá vylúčiť .
Parenterálne antibiotiká sa podávajú hospitalizovaným pacientom, kým sa u pacientov neobjavia známky klinického zlepšenia (napr. zníženie horúčky a citlivosť brucha), zvyčajne počas 24 až 48 hodín, po ktorých sa môže prejsť na perorálny režim. Odporúčané parenterálne režimy zahŕňajú:
- Cefoxitín 2 g intravenózne každých 6 hodín alebo cefotetan 2 g intravenózne každých 12 hodín.
- + Doxycyklín 100 mg perorálne alebo intravenózne každých 12 hodín
Alternatívne parenterálne režimy:
- Ampicilín-sulbaktám 3 g intravenózne každých 6 hodín + doxycyklín 100 mg perorálne alebo intravenózne každých 12 hodín
- Klindamycín 900 mg i.v. každých 8 hodín + gentamicín i.v. alebo i.m. 3-5 mg/kg každých 24 hodín
Chronická endometritída
Chronická endometritída sa zvyčajne lieči doxycyklínom 100 mg perorálne dvakrát denne počas 14 dní. U pacientok, u ktorých liečba doxycyklínom zlyhá, sa môže použiť metronidazol 500 mg perorálne denne počas 14 dní plus ciprofloxacín 400 mg perorálne denne počas 14 dní.
Pri chronickej granulomatóznej endometritíde sa odporúča antituberkulózna liečba vrátane:
- Izoniazid 300 mg denne
- + rifampicín 450 – 600 mg denne
- + etambutol od 800 do 1200 mg denne
- + pyrazínamid 1200 – 1500 mg denne
Popôrodná endometritída
Väčšine pacientok by sa mali podávať intravenózne antibiotiká, vrátane tých so stredne ťažkým až ťažkým ochorením, podozrením na sepsu alebo endometritídu po cisárskom reze. Cochraneov prehľad antibiotických režimov pre popôrodnú endometritídu identifikoval nasledujúci režim klindamycínu a gentamicínu ako najúčinnejší:
- Gentamicín 5 mg/kg intravenózne každých 24 hodín (preferované) alebo 1,5 mg/kg intravenózne každých 8 hodín alebo + klindamycín 900 mg intravenózne každých 8 hodín
- Ak je streptokok skupiny B pozitívny alebo sa príznaky nezlepšia do 48 hodín, pridajte niektorú z nasledujúcich možností:
- Ampicilín 2 g intravenózne každých 6 hodín alebo
- Ampicilín 2 g intravenózne, nasycovacia dávka, potom 1 g každé 4–8 hodiny.
- Ampicilín-sulbaktám 3 g intravenózne každých 6 hodín
U pacientov, u ktorých sa stav nezlepší do 72 hodín, by mali lekári rozšíriť diferenciálnu diagnostiku o ďalšie infekcie, ako je pneumónia, pyelonefritída a panvová septická tromboflebitída. Intravenózne antibiotiká by sa mali podávať, kým pacientka nezostane afebrilná aspoň 24 hodín, spolu s úľavou od bolesti a vymiznutím leukocytózy. Neexistujú žiadne podstatné dôkazy o tom, že pokračovanie v perorálnych antibiotikách po klinickom zlepšení významne zlepšuje výsledky zamerané na pacienta. [ 30 ] Perorálny antibiotický režim sa môže starostlivo zvážiť u pacientov s miernymi príznakmi zistenými po prepustení z nemocnice (napr. neskorá popôrodná endometritída).
Predpoveď
Bez liečby je úmrtnosť na popôrodnú endometritídu približne 17 %. V rozvinutých krajinách je však prognóza pri vhodnej liečbe zvyčajne vynikajúca. Akútna endometritída má sama o sebe vynikajúcu prognózu; často je však prítomná so salpingitídou, ktorá významne zvyšuje riziko neplodnosti vajíčkovodov. Dôkazy naznačujú, že výsledky plodnosti sa môžu po liečbe chronickej endometritídy výrazne zlepšiť. Napríklad v štúdii cyklov transferu čerstvých embryí v 3. deň bola miera pôrodnosti živých detí u liečených pacientok výrazne vyššia v porovnaní s neliečenými pacientkami, približne 60 % až 65 % oproti 6 % až 15 %. Ďalšia štúdia zistila, že u pacientok s opakovanými potratmi a chronickou endometritídou sa miera pôrodnosti živých detí zvýšila zo 7 % pred liečbou na 56 % po liečbe.[ 31 ]

