
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Obvyklý potrat
Lekársky expert článku
Posledná kontrola: 04.07.2025
Potrat je spontánne ukončenie tehotenstva medzi počatím a 37. týždňom, počítané od prvého dňa poslednej menštruácie. Ukončenie tehotenstva medzi počatím a 22. týždňom sa nazýva spontánny potrat (potraty). Ukončenie tehotenstva medzi 28. týždňom a 37. týždňom sa nazýva predčasný pôrod. Podľa nomenklatúry WHO sa obdobie tehotenstva od 22. týždňa do 28. týždňa považuje za veľmi skorý predčasný pôrod a vo väčšine rozvinutých krajín sa perinatálna úmrtnosť počíta od tohto obdobia tehotenstva. V našej krajine sa toto obdobie tehotenstva nepovažuje za predčasný pôrod ani za perinatálnu úmrtnosť, ale zároveň sa starostlivosť poskytuje v pôrodnici, nie v gynekologickej nemocnici, a prijímajú sa opatrenia na starostlivosť o hlboko predčasne narodeného novorodenca. V prípade jeho úmrtia sa vykoná patologické vyšetrenie a ak dieťa prežije 7 dní po narodení, toto úmrtie sa považuje za perinatálnu úmrtnosť.
Spontánny potrat sa považuje za jeden z hlavných typov pôrodníckej patológie. Frekvencia spontánnych potratov sa pohybuje od 15 do 20 % všetkých požadovaných tehotenstiev. Predpokladá sa, že štatistiky nezahŕňajú veľký počet veľmi skorých a subklinických potratov.
Podľa definície platnej v našej krajine je potrat jeho prerušenie od okamihu počatia do 37 celých týždňov (259 dní od poslednej menštruácie). Tento veľký časový interval sa delí na obdobia skorých potratov (do 12 týždňov tehotenstva), neskorých potratov (od 12 do 22 týždňov); obdobie ukončenia tehotenstva v období od 22 do 27 týždňov, od 28 týždňov - obdobie predčasného pôrodu. Klasifikácia prijatá WHO rozlišuje medzi spontánnymi potratmi - stratou tehotenstva pred 22 týždňami a predčasným pôrodom od 22 do 37 celých týždňov tehotenstva s hmotnosťou plodu 500 g (22-27 týždňov - veľmi skorý, 28-33 týždňov - skorý predčasný pôrod, 34-37 týždňov - predčasný pôrod). V našej krajine sa spontánne ukončenie tehotenstva medzi 22 a 27 týždňami nepovažuje za predčasný pôrod a novorodenec sa v prípade úmrtia neregistruje a údaje o ňom sa nezahŕňajú do ukazovateľov perinatálnej úmrtnosti, ak neprežije 7 dní po narodení. V prípade takýchto spontánnych ukončení tehotenstva pôrodnícke nemocnice prijímajú opatrenia na starostlivosť o extrémne predčasne narodené dieťa.
Podľa definície WHO sa za habituálny potrat považuje anamnéza ženy s 3 alebo viacerými po sebe idúcimi spontánnymi potratmi pred 22. týždňom tehotenstva.
Epidemiológia
Spontánne potratenie je prekvapivo častý jav. Hoci približne 15 % všetkých klinicky diagnostikovaných tehotenstiev končí spontánnym potratom, oveľa viac tehotenstiev zlyhá skôr, ako sú klinicky rozpoznané. Len 30 % všetkých počatií vedie k narodeniu živého dieťaťa.[ 4 ],[ 5 ]
Pri sporadických potratoch je pôsobenie škodlivých faktorov prechodné a nenarúša reprodukčnú funkciu ženy v budúcnosti. Napríklad chyba v procese tvorby gamét vedie k vzniku abnormálneho vajíčka a/alebo spermie a v dôsledku toho k vzniku geneticky chybného neživotaschopného embrya, ktoré môže byť príčinou spontánneho potratu. Vo väčšine prípadov je takýto jav epizodický a nevedie k opakovaným stratám tehotenstva.
Zároveň v skupine žien, ktoré stratili prvé tehotenstvo, existuje kategória pacientok (1 – 2 %), ktoré majú endogénne faktory brániace normálnemu vývoju embrya/plodu, čo následne vedie k opakovaným ukončeniam tehotenstva, teda k symptomatologickému komplexu habituálneho potratu. [ 6 ] Habituálny potrat predstavuje 5 až 20 % potratov.
Bolo zistené, že riziko straty tehotenstva po prvom spontánnom potrate je 13 – 17 %, čo zodpovedá frekvencii sporadických potratov v populácii, zatiaľ čo po 2 predchádzajúcich spontánnych potratoch sa riziko straty želaného tehotenstva zvyšuje viac ako 2-násobne a dosahuje 36 – 38 %.
Podľa B. Polanda a kol. je u žien trpiacich primárnym habituálnym potratom pravdepodobnosť tretieho spontánneho potratu 40 – 45 %.
Vzhľadom na rastúce riziko straty želaného tehotenstva s nárastom počtu potratov sa väčšina špecialistov zaoberajúcich sa problémom potratov domnieva, že 2 po sebe idúce potraty stačia na to, aby sa manželský pár klasifikoval ako pár s habituálnym potratom, s následným povinným vyšetrením a súborom opatrení na prípravu na tehotenstvo.
Bol preukázaný vplyv veku matky na riziko spontánnych potratov v ranom štádiu. Vo vekovej skupine 20 – 29 rokov je teda riziko spontánneho potratu 10 %, zatiaľ čo vo veku 45 rokov a viac je to 50 %. Vek matky je pravdepodobne faktorom prispievajúcim k zvýšeniu frekvencie chromozómových abnormalít u plodu.
Príčiny obvyklý potrat
Mnohí výskumníci sa domnievajú, že spontánne potraty v prvom trimestri sú nástrojom prirodzeného výberu, pretože pri štúdiu potratov sa zistí 60 až 80 % embryí s chromozómovými abnormalitami.
Príčiny sporadických spontánnych potratov sú mimoriadne rozmanité a nie vždy jasne definované. Zahŕňajú množstvo sociálnych faktorov: zlé návyky, škodlivé výrobné faktory, neuspokojený rodinný život, ťažká fyzická práca, stresové situácie atď. Zdravotné faktory: genetické poruchy karyotypu rodičov, embrya, endokrinné poruchy, malformácie maternice, infekčné choroby, predchádzajúce potraty atď.
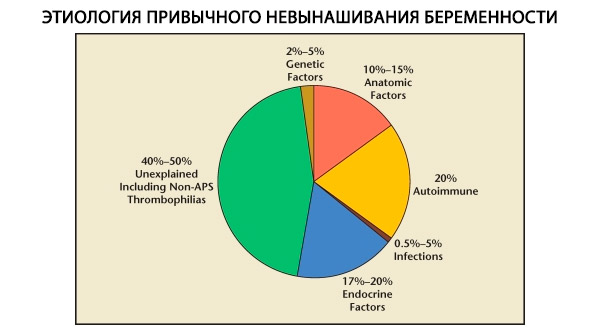
Habituálny potrat je polyetiologická komplikácia tehotenstva, ktorá je založená na dysfunkcii reprodukčného systému. Najčastejšími príčinami habituálneho potratu sú endokrinné poruchy reprodukčného systému, latentné formy dysfunkcie nadobličiek, poškodenie receptorového aparátu endometria, klinicky prejavujúce sa ako neúplná luteálna fáza (ILP); chronická endometritída s pretrvávajúcimi oportúnnymi mikroorganizmami a/alebo vírusmi; isthmicko-cervikálna insuficiencia, malformácie maternice, intrauterinné zrasty, lupus antikoagulant a iné autoimunitné poruchy. Chromozomálna patológia u pacientok s habituálnym potratom je menej významná ako pri sporadických potratoch, avšak u žien s habituálnym potratom sa štrukturálne abnormality karyotypu vyskytujú 10-krát častejšie ako v populácii a predstavujú 2,4 %.
Príčiny sporadického potratu a habituálneho potratu môžu byť rovnaké, ale manželský pár s habituálnym potratom má vždy výraznejšiu patológiu reprodukčného systému ako pri sporadickom potrate. Pri liečbe pacientok s habituálnym potratom je potrebné vyšetriť stav reprodukčného systému manželského páru mimo tehotenstva.
Prečítajte si tiež: Príčiny potratu
Diagnostika obvyklý potrat
Diagnostické vyšetrenie by malo zahŕňať karyotypy matky a otca, posúdenie anatómie maternice a vyšetrenie dysfunkcie štítnej žľazy, APS a vybraných trombofílií. Niektoré ženy môžu vyžadovať testovanie na inzulínovú rezistenciu, ovariálnu rezervu, protilátky proti štítnej žľaze a abnormality prolaktínu.
Aké testy sú potrebné?
Komu sa chcete obrátiť?
Liečba obvyklý potrat
Liečba hroziaceho potratu u pacientok s habituálnym potratom (symptomatická liečba)
V počiatočných štádiách tehotenstva, keď sa u žien s habituálnym potratom vyskytujú ťahy, bolesti v podbrušku a dolnej časti chrbta, by sa spolu s patogenetickou terapiou mala vykonávať liečba zameraná na normalizáciu tonusu maternice. Do 12 týždňov tehotenstva terapia zahŕňa:
- polo-lôžkový odpočinok;
- fyzický a sexuálny pokoj;
- antispazmodické lieky:
- drotaverín hydrochlorid v dávke 40 mg 2-3-krát denne intramuskulárne alebo 40 mg 3-krát denne perorálne;
- papaverín hydrochlorid v dávke 20–40 mg 2-krát denne rektálne alebo 40 mg 2–3-krát denne perorálne;
- prípravok horčíka - 1 tableta obsahuje 500 mg laktátu horečnatého (vrátane 48 mg horčíka) v kombinácii s 125 mg pyridoxínu; priemerná denná dávka je 4 tablety - 1 tableta ráno a popoludní a 2 tablety večer. Dĺžka liečby sa určuje individuálne v závislosti od príznakov hroziaceho potratu.
V prípade čiastočného odlúčenia choriónu alebo placenty (do 20. týždňa tehotenstva) sa spolu s antispazmodickou liečbou vykonáva hemostatická liečba prípravkami vápnika v dávke 1000 mg/deň, etamsylát sodný v dávke 250 mg 3-krát denne perorálne alebo v prípade silného krvácania 250 mg 3-krát denne intramuskulárne.
V prípade silného krvácania sa kyselina tranexámová podáva intravenózne kvapkovo v dávke 5–10 ml/deň v 200 ml 0,9 % roztoku chloridu sodného na hemostatické účely, po čom sa prejde na tablety v dávke 250 mg 3-krát denne, kým sa krvácanie nezastaví.
V prípade retrochoriálnych a retroplacentárnych hematómov v štádiu organizácie sa používa komplexný prípravok obsahujúci bromelaín 45 mg, papaín 60 mg, panteatín 100 mg, chymotrypsín 1 mg, trypsín 24 mg, alfa-amylázu 10 mg, lipázu 10 mg, kyselinu askorbovú + rutozid 50 mg, 3 tablety 3-krát denne 30 minút pred jedlom, 14-dňová kúra.
Ak sa v 16. – 20. týždni tehotenstva vyskytnú výrazné tonické kontrakcie maternice a ak sú antispazmodiká neúčinné, indometacín sa podáva rektálne alebo perorálne v dávke nie vyššej ako 200 mg/deň, počas liečby nie vyššej ako 1000 mg: 1. deň – 200 mg (50 mg 4-krát denne v tabletách alebo 1 čapíku 2-krát denne), 2. – 3. deň 50 mg 3-krát denne, 4. – 6. deň 50 mg 2-krát denne, 7. – 8. deň – 50 mg na noc.
Prevencia
Ženám s anamnézou 2 alebo viacerých potratov alebo predčasných pôrodov by sa malo odporučiť, aby sa pred ďalším tehotenstvom podrobili vyšetreniu, aby sa zistili príčiny, napravili poruchy a predišlo ďalším komplikáciám. Metódy prevencie závisia od príčin, ktoré sú základom habituálneho potratu.
Predpoveď
Prognóza bude závisieť od základnej príčiny potratu a počtu predchádzajúcich potratov. Po identifikácii príčiny, korekcii abnormalít mimo tehotenstva a monitorovaní počas tehotenstva dosahuje narodenie životaschopných detí u párov s habituálnymi potratmi 95 – 97 %. Pacientky aj lekárov môže povzbudiť celkovo dobrá prognóza, pretože aj po 4 po sebe nasledujúcich potratoch je pravdepodobnosť, že pacientka donesie ďalšie tehotenstvo do konca, vyššia ako 60 – 65 %.


 [
[