
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Zranenia predného skríženého väzu
Lekársky expert článku
Posledná kontrola: 07.07.2025
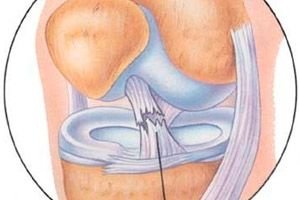
Už niekoľko desaťročí sa vykonávajú práce na štúdiu výsledkov artroskopickej liečby poranení kapsulárno-väzivového aparátu kolenného kĺbu.
Napriek rozmanitosti artroskopických metód liečby prednej posttraumatickej nestability kolenného kĺbu stále existuje značné percento neuspokojivých výsledkov, ktorých najdôležitejšími dôvodmi sú komplikácie vyplývajúce z chýb v štádiách diagnostiky, chirurgickej liečby a rehabilitácie pacientov s prednou posttraumatickou nestabilitou.
Literatúra pomerne rozsiahlo pojednáva o možných komplikáciách po artroskopickej liečbe prednej posttraumatickej instability. Analýze ich príčin a metódam ich korekcie sa však venuje len malá pozornosť.
Epidemiológia
Problém liečby pacientov s patológiou kolenného kĺbu zostáva dodnes dôležitým a jedným z najťažších v traumatológii. Kolenný kĺb je najčastejšie poranený kĺb, predstavuje až 50 % všetkých poranení kĺbov a až 24 % poranení dolných končatín.
Podľa rôznych autorov sa ruptúry skrížených väzov kolenného kĺbu vyskytujú s frekvenciou 7,3 až 62 % medzi všetkými poraneniami kapsulárno-väzivového aparátu kolenného kĺbu.
Diagnostika poranenia predného skríženého väzu
Všetci pacienti pred primárnou operáciou absolvujú klinické a rádiologické vyšetrenie. Vykonáva sa anamnéza, vyšetrenie, palpácia, klinické testovanie poškodenia štruktúr kolenného kĺbu, rádiografia, všeobecný rozbor krvi a moču, biochemické testy krvi a moču. Podľa indikácií sa vykonávajú nasledujúce inštrumentálne vyšetrenia: testovanie na prístroji CT-1000, CT, MRI, ultrazvuk. Diagnostická artroskopia bezprostredne predchádza chirurgickej liečbe.
Vyšetrenie pacienta začína zisťovaním sťažností a zhromažďovaním anamnézy. Dôležité je určiť mechanizmus poškodenia väzivového aparátu kolenného kĺbu a zhromaždiť informácie o predchádzajúcich operáciách kolenného kĺbu. Následne sa vykonáva vyšetrenie, palpácia, meranie obvodu kĺbu, určenie amplitúdy pasívnych a aktívnych pohybov a tiež sa široko používajú Lysholmove dotazníkové testovacie tabuľky pre športovcov a 100-bodová stupnica vyvinutá v Centrálnom ústave traumatológie a ortopédie pre pacientov s menšou fyzickou náročnosťou.
Funkcie dolných končatín sa hodnotia na základe nasledujúcich parametrov: sťažnosti na nestabilitu v kĺbe, schopnosť aktívne eliminovať pasívne vynútený patologický posun holennej kosti, schopnosť podpory, krívanie, vykonávanie špeciálnych motorických úloh, maximálna sila periartikulárnych svalov pri dlhodobej práci, hypotrofia stehenných svalov, svalový tonus, sťažnosti na bolesť v kĺbe, prítomnosť synovitídy, súlad motorických schopností s úrovňou funkčných aspirácií.
Každý znak sa hodnotí na 5-bodovej stupnici: 5 bodov - žiadne patologické zmeny, kompenzácia funkcií; 4-3 body - mierne zmeny, subkompenzácia; 2-0 bodov - výrazné zmeny, dekompenzácia.
Hodnotenie výsledkov liečby zahŕňa tri stupne: dobrý (viac ako 77 bodov), uspokojivý (67 – 76 bodov) a neuspokojivý (menej ako 66 bodov).
Jedným z kritérií pre subjektívne hodnotenie výsledkov liečby je vlastné hodnotenie funkčného stavu pacienta. Podmienkou dobrého výsledku je obnovenie funkčnej výkonnosti. Bez toho sa výsledky liečby považujú za uspokojivé alebo neuspokojivé.
Počas klinického vyšetrenia sa posudzuje rozsah pohybu a vykonávajú sa testy stability. Vždy je dôležité vylúčiť príznak prednej zásuvky.
Pacienti sa sťažujú na bolesť a/alebo pocit nestability v kĺbe. Bolesť môže byť spôsobená samotnou nestabilitou alebo súvisiacim poškodením chrupavky či menisku. Niektorí pacienti si nepamätajú predchádzajúce zranenie a kolenný kĺb si zrazu uvedomia až o mesiace alebo roky neskôr. Pacienti zriedka opisujú kolenný kĺb ako nestabilný. Zvyčajne opisujú neistotu, uvoľnenie a neschopnosť ovládať pohyb v poranenom kĺbe.
Krepitus pod patellou je charakteristický kvôli porušeniu biomechaniky v patelofemorálnom kĺbe.
Často sa dominantnými stávajú sekundárne príznaky: chronický výpotok z kĺbu, degeneratívne zmeny v kĺbe alebo Bakerova cysta.
Za dôležitý sa považuje aj stav aktívne-dynamických stabilizačných štruktúr pred operáciou aj po nej. Je to spôsobené dosiahnutím dostatočne spoľahlivého stabilizačného účinku vďaka periartikulárnym svalom.
Veľký význam sa pripisuje ukazovateľu svalovej sily.
Na diagnostiku prednej instability a vyhodnotenie dlhodobých výsledkov jej liečby sa používajú najinformatívnejšie testy: predný príznak „zásuvky“ v neutrálnej polohe holennej kosti, abdukčný test, addukčný test a Lachmanov test.
Dôležitým ukazovateľom funkčného stavu je schopnosť aktívne eliminovať pasívne vyvolané patologické posunutie holennej kosti vzhľadom na stehno.
Zo špeciálnych motorických úloh využívame chôdzu, beh, skákanie, lezenie po schodoch, drepy atď.
Pri dlhodobej práci je nevyhnutné zohľadniť vytrvalosť periartikulárnych svalov.
Komplex pasívneho testovania zahŕňa predný príznak „zásuvky“ v troch polohách holennej kosti, abdukčné a addukčné testy pri 0 a 20° flexii v kĺbe, rekurzačný test a test laterálnej zmeny oporného bodu, Lachmanov-Trillatov test a meranie patologickej rotácie holennej kosti.
Komplex aktívneho testovania zahŕňa aktívny predný „zásuvkový“ test v troch polohách dolnej končatiny, aktívne abdukčné a addukčné testy pri 0 a 20° flexii v kĺbe a aktívny Lachmanov test.
Na určenie poškodenia alebo nedostatočnosti predného skríženého väzu sa používa predný príznak „zásuvky“ - pasívne posunutie holennej kosti (predná translácia), tiež pri rôznych polohách flexie holennej kosti. Odporúča sa zamerať sa na jednu z najuznávanejších, podľa literatúry, stupňov tohto príznaku: I. stupeň (+) - 6-10 mm, II. stupeň (++) -11-15 mm, III. stupeň (+++) - viac ako 15 mm.
Okrem toho by sa mal príznak prednej zásuvky posúdiť s rôznymi rotačnými polohami holennej kosti - 30°, vonkajšia alebo vnútorná rotácia.
Lachmanov znak je považovaný za najpatognomickejší test na detekciu poškodenia predného skríženého väzu alebo jeho štepu. Predpokladá sa, že poskytuje najviac informácií o stave predného skríženého väzu pri akútnom poranení KC, pretože pri jeho vykonaní takmer neexistuje svalový odpor voči predozadnému posunu (posunu) holennej kosti, ako aj pri chronickej instabilite KC.
Lachmanov test sa vykonáva v polohe na chrbte. Lachmanov test sa hodnotí na základe veľkosti predného posunutia holennej kosti vzhľadom na stehennú kosť. Niektorí autori používajú nasledujúce gradácie: Stupeň I (+) - 5 mm (3-6 mm), Stupeň II (++) - 8 mm (5-9 mm), Stupeň III (+++) - 13 mm (9-16 mm), Stupeň IV (++++) - 18 mm (do 20 mm). V snahe zjednotiť systém hodnotenia používame trojstupňovú gradáciu podobnú tej, ktorá bola predtým opísaná pre predný príznak „zásuvky“.
Príznak zmeny bodu rotácie alebo príznak prednej dynamickej subluxácie holennej kosti (pivot shift-test) sa tiež považuje za príznak patognomický pre poškodenie predného skríženého väzu; v menšej miere je charakteristický pre kombináciu s ruptúrou vnútorných laterálnych väzových štruktúr.
Test sa vykonáva v polohe na chrbte, svaly nohy by mali byť uvoľnené. Jedna ruka uchopí chodidlo a otočí holeň dovnútra, druhá sa nachádza v oblasti laterálneho femorálneho kondylu. Pri pomalom ohýbaní kolenného kĺbu na 140-150° ruka cíti výskyt prednej subluxácie holennej kosti, ktorá sa pri ďalšom ohýbaní eliminuje.
Test pivot shift na Macintoshi sa vykonáva v podobnej polohe pacienta. Jednou rukou sa vykonáva vnútorná rotácia holennej kosti a druhou valgózna deviácia. Pri pozitívnom teste sa laterálna časť kĺbovej plochy holennej kosti (vonkajšia plošina) posunie dopredu, pri pomalom ohýbaní kolena na 30-40° sa posunie dozadu. Hoci sa test pivot shift považuje za patognomický pre deficit predného skríženého väzu, môže byť negatívny v prípade poškodenia iliotibiálneho traktu (ITT), úplnej longitudinálnej ruptúry mediálneho alebo laterálneho menisku s dislokáciou jeho tela (ruptúra typu „rúčky krhly“), výrazného degeneratívneho procesu v laterálnej časti kĺbu, hypertrofie tuberkulov interkondylárnej eminencie holennej kosti atď.
Aktívny Lachmannov test sa môže použiť ako počas klinického vyšetrenia, tak aj počas rádiografického vyšetrenia. V prípade poškodenia predného skríženého väzu dosahuje predný posun holennej kosti 3-6 mm. Testovanie sa vykonáva v polohe na chrbte s úplne natiahnutými nohami. Jedna ruka sa umiestni pod stehno vyšetrovanej končatiny, pričom sa v kolennom kĺbe ohne pod uhlom 20° a predný kĺb druhej nohy sa uchopí rukou tak, aby stehno vyšetrovanej končatiny ležalo na predlaktí vyšetrovateľa. Druhá ruka sa umiestni na prednú plochu členkového kĺbu pacienta, jeho päta je pritlačená k stolu. Potom sa pacient požiada, aby napol štvorhlavý stehenný sval stehna a pozorne sledoval pohyb tuberkulózy holennej kosti dopredu. Ak je posunutá o viac ako 3 mm, príznak sa považuje za pozitívny, čo naznačuje poškodenie predného skríženého väzu. Na zistenie stavu mediálnych a laterálnych stabilizátorov kĺbu sa môže vykonať podobný test s vnútornou a vonkajšou rotáciou holennej kosti.
Röntgen
Rádiografia sa vykonáva všeobecne akceptovanou metódou v dvoch štandardných projekciách; vykonávajú sa aj funkčné rádiografie.
Pri hodnotení snímok sa berie do úvahy poloha pately, tibiofemorálny uhol, konvexnosť laterálnej tibiálnej plošiny, konkávnosť mediálnej plošiny a dorzálna poloha fibuly vo vzťahu k holennej kosti.
Röntgenové snímky nám umožňujú posúdiť celkový stav kolenného kĺbu, identifikovať degeneratívne zmeny, určiť stav kostí, typ a polohu kovových štruktúr, umiestnenie tunelov a ich rozšírenie po chirurgickom zákroku.
Skúsenosti lekára sú veľmi dôležité, pretože hodnotenie získaných snímok je dosť subjektívne.
Laterálne röntgenové snímky by sa mali robiť pri 45° flexii v kĺbe, aby sa správne posúdil vzťah holennej kosti k patele. Na objektívne posúdenie rotácie holennej kosti je potrebné prekrývať laterálne a mediálne kondyly holennej kosti. Posudzuje sa aj výška pately.
Nedostatočná extenzia sa ľahšie diagnostikuje v laterálnej projekcii, keď pacient leží s pronovanou nohou.
Na určenie osi končatiny sú potrebné ďalšie röntgenové snímky v priamej projekcii na dlhých kazetách so stojacou polohou pacienta, pretože pri deformujúcej artróze existujú odchýlky od normy. Anatomická os končatiny, určená pozdĺžnou orientáciou stehna voči holennej kosti, je v priemere 50 – 80°. Toto je najdôležitejší bod v priebehu ďalšej chirurgickej liečby (korekčná osteotómia, artroplastika, endoprotéza).
Stupeň posunutia holennej kosti vzhľadom na stehennú kosť v predozadnom a mediálno-laterálnom smere sa určuje pomocou funkčných röntgenových snímok so záťažou.
Pri chronickej prednej instabilite kolenného kĺbu sa zaznamenávajú charakteristické rádiografické znaky: zúženie interkondylárnej jamky, zúženie kĺbovej štrbiny, prítomnosť periférnych osteofytov na holennej kosti, hornom a dolnom póle pately, prehĺbenie prednej meniskálnej drážky na laterálnom kondyle stehennej kosti, hypertrofia a zaostrenie tuberkulu interkondylárnej eminencie.
Laterálny röntgenový snímok veľmi často indikuje príčinu obmedzenia pohybu. Laterálny röntgenový snímok pri maximálnej extenzii môže indikovať nedostatočnú extenziu, pričom sa hodnotí poloha tibiálneho tunela vzhľadom na interkondylárny oblúk, ktorý sa javí ako lineárne zhrubnutie (Blumensaatova čiara).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Počítačová tomografia
CT sa nepovažuje za rutinné vyšetrenie. CT sa vykonáva u pacientov, keď iné typy vyšetrení nie sú dostatočne informatívne, najmä v prípade kompresných zlomenín tibiálnych kondylov.
CT je vhodné na vizualizáciu poškodenia kostí a osteochondrózy. CT umožňuje rôzne dynamické testy s flexiou kolena v rôznych uhloch.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
Na meranie predozadného posunu holennej kosti sa používa zariadenie KT-1000.
Prístroj KT-1000 je artrometer, ktorý pozostáva zo samotného zariadenia na meranie predozadného posunutia holennej kosti vzhľadom na stehennú kosť a podpier pre dolné tretiny stehien a chodidiel. Zariadenie je pripevnené k holennej kosti pomocou suchých zipsov a existujúca senzorová platforma pritlačí jabĺčko k prednému povrchu stehennej kosti. V tomto prípade by sa kĺbová štrbina mala zhodovať s čiarou na zariadení. Dolná končatina umiestnená na podperách je ohnutá v kolennom kĺbe v uhle 15-30° na meranie predného posunutia holennej kosti a 70° na meranie zadného posunutia holennej kosti vzhľadom na stehennú kosť.
Najprv sa otestuje poranený kolenný kĺb. Na meranie predného posunutia holennej kosti lekár potiahne rukoväť umiestnenú v predno-hornej časti zariadenia smerom k sebe a pokúsi sa vykonať predné posunutie holennej kosti držaním senzorickej podložky na patele. V tomto prípade sa aplikuje sila 6, 8 a 12 kg, ktorá je riadená zvukovými signálmi. Pri každom zvukovom signále lekár zaznamená odchýlku šípky na stupnici a zaznamená údaje zariadenia. Posun holennej kosti vzhľadom na stehennú kosť sa vyjadruje v milimetroch. Ďalej lekár otestuje zadné posunutie holennej kosti ohnutím v kolennom kĺbe do uhla 70° a pokúsi sa posunúť holennú kosť dozadu pomocou rukoväte zariadenia. Zvukový signál, ktorý vzniká pri vychýlení šípky, indikuje veľkosť zadného posunutia holennej kosti vzhľadom na stehennú kosť.
Podobné testovanie sa vykonáva na zdravom kolennom kĺbe. Zodpovedajúce údaje získané zo zdravého a poškodeného kolenného kĺbu sa potom porovnajú a odčítajú. Tento rozdiel ukazuje mieru predného posunu holennej kosti vzhľadom na stehennú kosť pri zaťažení 6, 8 a 12 kg.
Predný posun sa určuje pri uhle flexie holennej kosti 30°.
Ak sa zistí rozdiel vo veľkosti predného posunutia v polohe 67H a 89H postihnutého a zdravého kĺbu väčší ako 2 mm, existuje podozrenie na ruptúru predného skríženého väzu.
Existujú určité zásady inštrumentálneho testovania nestability kolenného kĺbu. Je potrebné zohľadniť nasledujúce parametre: stupeň tuhosti fixácie končatiny pásmi, umiestnenie senzorických senzorov na kĺbe, úplné uvoľnenie svalov nôh, umiestnenie artrometra vo vzťahu ku kĺbovej medzere, stupeň rotácie dolnej končatiny, hmotnosť nohy, uhol flexie v kolennom kĺbe.
V akútnom období po úraze je použitie artrometra nevhodné, pretože nie je možné úplne uvoľniť periartikulárne svaly. Je potrebné správne zvoliť neutrálnu polohu holene, berúc do úvahy, že pri prednom posunutí holene dochádza k vnútornej rotácii a pri zadnom - k vonkajšej. V opačnom prípade bude hodnota predozadnej translácie menšia ako skutočná hodnota. Aby sa dosiahla maximálna hodnota patologického posunutia holene, je potrebné umožniť aj jej voľnú rotáciu.
Stupeň posunutia závisí od veľkosti pôsobiacej sily, jej príťažlivého bodu a smeru.
Použitie opierok na nohy by nemalo obmedzovať rotáciu dolnej končatiny. Je potrebné umiestniť senzory presne orientované smerom k kĺbovej štrbine, pretože ak sú posunuté distálne, hodnoty budú menšie ako skutočná hodnota, ak sú posunuté proximálne - väčšie.
Povinnou podmienkou objektívneho posúdenia je fixácia pately v interkondylárnej drážke. Na to je potrebné dať holennej kosti uhol flexie v kĺbe približne 25-30°. Pri vrodených a posttraumatických subluxáciách pately sa uhol flexie zväčší na 40°. Pri prednej instabilite je uhol flexie v kĺbe 30°, pri zadnej instabilite - 90°.
Test sprevádzajú dva zvukové signály: prvý pri zaťažení 67 N, druhý pri 89 N. Niekedy je na zistenie pretrhnutia predného skríženého väzu potrebná väčšia sila.
Rozdiel medzi oboma končatinami pri testovaní predozadného posunu normálne nepresahuje 2 mm; niekedy sa ako normálna hranica uvádza hodnota menšia ako 3 mm.
Zohľadňuje sa index prednej poddajnosti, teda rozdiel medzi posunom pri 67 N a 89 N. Táto hodnota by tiež nemala za normálnych okolností presiahnuť 2 mm.
Ak je posunutie väčšie ako 2 mm, môžeme hovoriť o ruptúre predného skríženého väzu (štepu predného skríženého väzu).
Treba tiež poznamenať, že v prípade nestability oboch kolenných kĺbov alebo hypermobility sa použitie artrometra KT-1000 neodporúča.
Na záver treba povedať, že pri použití tohto artrometra je určite prítomný prvok subjektivity, ktorý závisí od viacerých parametrov vrátane výskumníka. Preto by mal vyšetrenie pacientov vykonávať (ak je to možné) jeden lekár.
Pomocou CT-1000 je možné zistiť iba predozadné posunutie holennej kosti vzhľadom na stehennú kosť, pričom laterálna instabilita sa nezaznamenáva.
Magnetická rezonancia
Magnetická rezonancia (MRI) je najinformatívnejšou z neinvazívnych výskumných metód, ktorá umožňuje vizualizáciu kostných aj mäkkotkanivových štruktúr kolenného kĺbu.
Zdravý predný skrížený väz by sa mal na všetkých snímkach javiť ako nízka intenzita. V porovnaní s hustejším zadným skríženým väzom môže byť predný skrížený väz mierne nehomogénny. Vzhľadom na svoju šikmú orientáciu mnohí uprednostňujú použitie šikmých koronálnych snímok. Ak je predný skrížený väz natrhnutý, magnetická rezonancia dokáže vizualizovať miesto poranenia.
Predný skrížený väz je dobre viditeľný na laterálnych rezoch počas extenzie a vonkajšej rotácie holennej kosti. Predný skrížený väz je jasnejší ako zadný skrížený väz, vlákna predného skríženého väzu sú skrútené. Absencia kontinuity vlákien alebo ich chaotická orientácia naznačuje ruptúru väzu.
Úplné pretrhnutie predného skríženého väzu sa diagnostikuje skôr nepriamymi znakmi: predné posunutie holennej kosti, nadmerné zadné naklonenie zadného skríženého väzu, zvlnený obrys predného skríženého väzu.
Ultrazvukové vyšetrenie
Výhodami ultrazvuku sú nízke náklady, bezpečnosť, rýchlosť a vysoko informatívne snímky mäkkých tkanív.
Ultrazvuk umožňuje študovať stav mäkkých tkanív kolenného kĺbu, povrchu kosti a chrupavky echogenicitou štruktúry a tiež určiť opuch tkaniva, hromadenie tekutiny v kĺbovej dutine alebo periartikulárne formácie znížením echogenicity. Ultrazvuk sa používa na detekciu poškodenia menisku kolenného kĺbu, kolaterálnych väzov, mäkkotkanivových štruktúr obklopujúcich kolenný kĺb.
Artroskopia
Pri diagnostickej artroskopii autori používajú štandardné prístupy: anterolaterálny, anteromediálny a superiorný patelárny laterálny.
Artroskopické vyšetrenie predného skríženého väzu zahŕňa posúdenie vzhľadu predného skríženého väzu, integrity vlastnej synoviálnej membrány väzu, orientácie kolagénových vlákien nielen v mieste úponu väzu k holennej kosti, ale aj pozdĺž jeho dĺžky, najmä v mieste úponu stehennej kosti. Ak v prípadoch poškodenia predného skríženého väzu pozdĺž jeho dĺžky a v mieste úponu k holennej kosti s ruptúrou kostného fragmentu artroskopická diagnostika nepredstavuje žiadne zvláštne ťažkosti, potom diagnostika intrasynoviálnych (intrastrunkálnych) čerstvých a starých poranení predného skríženého väzu predstavuje veľké ťažkosti. Je to spôsobené tým, že navonok sa predný skrížený väz na prvý pohľad zdá byť neporušený: synoviálna membrána je neporušená, palpácia predného skríženého väzu artroskopickým hákom ukazuje prítomnosť plnohodnotnej štruktúry a hrúbky väzu, artroskopický príznak prednej „zásuvky“ ukazuje dostatočné napätie vlákien väzu. Avšak dôkladnejšie vyšetrenie kapilárnej siete v strednej a femorálnej časti väzu, ako aj otvorenie synoviálnej membrány väzu, umožňuje určiť poškodenie väzivových vlákien a prítomnosť krvácania alebo jazvového tkaniva. Sekundárnym príznakom starého intrasynoviálneho poranenia predného skríženého väzu je hypertrofia synoviálneho a tukového tkaniva na femorálnej časti zadného skríženého väzu a klenby interkondylárneho zárezu stehennej kosti (príznak „rastu tkaniva“).
Niekedy je možné len artroskopicky zaznamenať nasledujúce typy poškodenia predného skríženého väzu:
- poranenie predného skríženého väzu v mieste úponu stehennej kosti s vytvorením pahýľa alebo bez neho;
- intrasynoviálne poranenie predného skríženého väzu;
- poranenie predného skríženého väzu;
- v zriedkavých prípadoch - poškodenie predného skríženého väzu v oblasti interkondylárnej eminencie so zlomeninou kostného fragmentu.
Liečba poranenia predného skríženého väzu
Pri kompenzovanej forme prednej instability kolenného kĺbu spočíva liečba v imobilizácii s následným obnovením pohyblivosti kĺbu a funkcií aktívnych stabilizátorov (svalov).
Pri subkompenzovaných a dekompenzovaných formách prednej instability je potrebný chirurgický zákrok zameraný na obnovenie integrity predovšetkým statických stabilizátorov. Liečebný komplex nevyhnutne zahŕňa funkčnú liečbu na posilnenie aktívnych stabilizátorov.
Treba tiež poznamenať, že v dôsledku liečebných opatrení, najmä v prípade anteromediálnej instability, sú možné prechody zo subkompenzovanej do kompenzovanej formy, pretože táto anatomická oblasť má najväčší počet sekundárnych stabilizátorov, čo má priaznivý vplyv na výsledok liečby.
Manažment pacientov s prednou instabilitou kolenného kĺbu závisí od mnohých faktorov: vek, druh profesionálnej činnosti, úroveň športového tréningu, sprievodné intraartikulárne poranenia, stupeň instability, riziko opätovného poranenia, čas od poranenia. V prvom rade je plastická rekonštrukcia predného skríženého väzu v prípade ruptúry indikovaná u profesionálnych športovcov, najmä pri sprievodných poraneniach iných štruktúr kolenného kĺbu. Rekonštrukcia predného skríženého väzu sa odporúča aj pri chronickej instabilite kolenného kĺbu.
Indikácie pre prednú artroskopickú statickú stabilizáciu sú primárne a rekurentné subkompenzované a dekompenzované formy a typy anteromediálnej (A2M1, A2M2, AZM1, AZM2, AZM3) a anterolaterálnej (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) instability a neschopnosť kompenzovať patológiu konzervatívnymi liečebnými metódami.
Rozhodnutie o plastickej rekonštrukcii predného skríženého väzu u pacientov nad 50 rokov sa prijíma v závislosti od veku a úrovne fyzickej aktivity pacienta, stupňa deformujúcej artrózy. Plastická operácia predného skríženého väzu sa odporúča v prípade výrazného obmedzenia fyzickej aktivity v dôsledku nestability kolenného kĺbu.
V každom jednotlivom prípade sa rozhodnutie o chirurgickej liečbe prijíma s prihliadnutím na individuálne charakteristiky pacienta.
Nasledujúce stavy a ochorenia sa považujú za kontraindikácie statickej stabilizácie:
- prítomnosť gonartrózy III.-IV. stupňa;
- ťažká hypotrofia stehenných svalov;
- kontraktúra kĺbu;
- obdobie po zranení je viac ako 3 dni a kratšie ako 3 týždne;
- infekčné choroby;
- osteoporóza;
- trombóza ciev dolných končatín.
V štádiu určenia indikácií a kontraindikácií pre chirurgickú liečbu prednej posttraumatickej instability niekedy vzniká dilema. Na jednej strane sa dôsledky chronickej instability (hypotrofia stehenných svalov, deformujúca artróza) stávajú kontraindikáciami pre vykonanie statickej stabilizácie a artroskopická stabilizácia pomocou transplantátov s kostnými blokmi vedie k zvýšeniu zaťaženia kĺbovej chrupavky (v dôsledku toho - k progresii deformujúcej artrózy). Na druhej strane konzervatívne metódy neposkytujú dostatočný stabilizačný účinok, čo tiež prispieva k rozvoju deformujúcej artrózy.
Niekedy sa odporúča odložiť operáciu, kým sa nezvýši rozsah pohybu v kolennom kĺbe, čo môže trvať 2 – 3 týždne. Odloženie operácie v akútnej fáze vedie k zníženiu komplikácií počas rehabilitačných opatrení spojených s obnovením rozsahu pohybu v kolennom kĺbe po chirurgickej liečbe.
Výber autotransplantátu a metódy fixácie
Najčastejšie používanými autotransplantátmi na rekonštrukciu predného skríženého väzu sú patelárna šľacha, semimembranosus a grace šľacha a v zriedkavých prípadoch Achillova šľacha a šľacha štvorhlavého stehenného svalu. Centrálna tretina patelárnej šľachy s dvoma kostnými blokmi zostáva najbežnejším autotransplantátom na rekonštrukciu predného skríženého väzu u športovcov. Šľacha štvorhlavého stehenného svalu s jedným kostným blokom alebo bez kostného bloku sa čoraz častejšie používa ako autotransplantát na nahradenie predného skríženého väzu. Najčastejšie používaným automateriálom na transplantáciu predného skríženého väzu v CITO je centrálna tretina patelárnej šľachy. Tento štep má dva kostné bloky (z pately a tibiálneho tuberkula), aby sa zabezpečila primárna spoľahlivá rigidná fixácia, ktorá uľahčuje skoré zaťaženie.
Výhody autograftu patelárnej šľachy sú nasledujúce.
- Šírka patelárneho väzu zvyčajne umožňuje odber autotransplantátu akejkoľvek požadovanej šírky a hrúbky. Transplantát má typicky šírku 8 – 10 mm, ale niekedy, v prípadoch opakovanej rekonštrukcie, môže požadovaná šírka dosiahnuť 12 mm.
- Patelárny väz je vždy k dispozícii ako automateriál a má drobné anatomické variácie. To umožňuje technicky jednoduchý odber automateriálu kedykoľvek.
- Kostné bloky umožňujú pevnú fixáciu štepu, napríklad pomocou interferenčných skrutiek, zaskrutkovaných medzi kostný blok a stenu kostného tunela. Táto metóda poskytuje veľmi vysokú primárnu fixáciu.
Použitie autotransplantátu zo šliach semitendinosus a grace svals podľa niektorých autorov zvyšuje patologickú vonkajšiu rotáciu holennej kosti na 12 %. Úspešnosť rekonštrukcie predného skríženého väzu významne závisí od biologickej remodelácie transplantátu.
V dôsledku odstránenia pásu väzu s kostnými blokmi z pately a tuberkulózy holennej kosti sa táto oblasť stáva bolestivou. Hoci kostný defekt možno uzavrieť hubovitou kosťou, nie je vždy možné defekt adekvátne uzavrieť mäkkými tkanivami, najmä ak primárne poranenie spôsobilo vznik jazvy okolo šľachy.
Keďže kostný blok sa odoberá z tuberkulózy holennej kosti, ktorá je dôležitá pre podporu kolena, niektorí pacienti (zápasníci, umelci, duchovní atď.) sa môžu sťažovať na bolesť pri priamom zaťažení kolenného kĺbu alebo na neschopnosť podoprieť koleno. Existujú pozorovania, keď sa pacient po operácii nesťažuje na nestabilitu kolenného kĺbu a nedostatočnú funkciu končatiny, ale kvôli tejto komplikácii je nútený ukončiť alebo obmedziť svoju bežnú profesionálnu činnosť. Dobrý výsledok preto nie je založený len na stabilite.
V klinike športových a baletných traumatológií Centrálneho ústavu traumatológie a ortopédie sa uprednostňuje použitie autotransplantátov z patelárneho väzu s dvoma kostnými blokmi a ich fixácia interferenčnými skrutkami.
Predná statická stabilizácia kolenného kĺbu voľným autotransplantátom z patelárneho väzu sa vykonáva po diagnostickej artroskopii, aby sa určil rozsah a typy intervencie.
Autotransplantát sa zvyčajne odoberá z ipsilaterálnej končatiny, aby sa zachovala kontralaterálna končatina ako opora. Najprv sa odoberie kostný blok z tuberkulózy holennej kosti a potom z pately. Jeden z kostných blokov musí byť dostatočne veľký na to, aby sa dal fixovať vo femorálnom tuneli.
Aby sa znížila pravdepodobnosť rozštiepenia kostného bloku a rozsah poškodenia miesta odberu, odoberajú sa lichobežníkové fragmenty autograftu; takýto kostný blok sa ľahšie spracováva krimpovacími kliešťami, čo dáva štepu zaoblený tvar a zároveň znižuje riziko zlomeniny pately.
Takýto autotransplantát sa ľahšie inštaluje do intraoseálnych tunelov. Autotransplantát sa najprv odreže z tuberku holennej kosti a potom z pately.
Pomocou artroskopickej kompresie sa kostným blokom dodáva zaoblený tvar.
Súčasne s prípravou autotransplantátu sa určí optimálna (izometrická) poloha tibiálneho tunela. Na tento účel sa používa špeciálny stereoskopický systém (uhol stereoskopického systému je 5,5°). Tunel sa centruje so zameraním na zostávajúcu tibiálnu časť predného skríženého väzu, a ak chýba, na oblasť medzi tuberkulami interkondylárnej eminencie alebo 1-2 mm za nimi.
Jeho priemer sa líši v závislosti od veľkosti autotransplantátu (mal by byť o 1 mm väčší ako priemer transplantátu). Na vytvorenie intraoseálneho tunela sa použije vrták daného priemeru (presne pozdĺž lúča, inak sa kanál rozšíri). Kĺb sa dôkladne umyje, aby sa odstránili kostné triesky. Na vyhladenie okraja výstupu z tibiálneho kanála sa použije artroskopická rašpla.
V ďalšej fáze sa pomocou vrtáka určí úvodný bod stehennej kosti na laterálnom femorálnom kondyle (5 – 7 mm od zadného okraja) pre pravý kolenný kĺb v polohe 11 hodín. Pri revíznych rekonštrukciách sa zvyčajne používa „starý“ kanál s malými zmenami v jeho polohe. Kanylovaným vrtákom sa vyvŕta femorálny kanál; jeho hĺbka by nemala presiahnuť 3 cm. Po dokončení vŕtania kanála sa okraje femorálneho kanála opracujú artroskopickou rašpľou.
V niektorých prípadoch sa vykonáva plastická chirurgia interkondylárneho zárezu (gotický oblúk, rampa interkondylárneho zárezu).
Pred vložením autotransplantátu do kostných tunelov sa z kĺbovej dutiny odstránia všetky kostno-chrupavkové fragmenty pomocou artroskopickej svorky a dôkladným opláchnutím kĺbu.
Zošitý štep sa zavedie do intraoseálnych tunelov a fixuje sa vo femorálnom tuneli interferenčnou skrutkou.
Po fixácii femorálneho konca transplantátu sa kĺb umyje antiseptikami, aby sa zabránilo hnisavým komplikáciám.
Potom sa operovaná dolná končatina úplne natiahne a fixuje v tibiálnom kanáli, nevyhnutne s úplným natiahnutím kolenného kĺbu. Nite sa ťahajú pozdĺž osi kanála, artroskop sa zavádza do dolného tibiálneho portálu, bod a smer fixácie skrutkou sa určujú pomocou pletacej ihlice (ak je kostné tkanivo v tejto oblasti tvrdé, zavádza sa meč). Pri zaskrutkovaní skrutky sa sleduje posun kostného bloku podľa polohy a napätia nití, aby nedošlo k jeho vytlačeniu z kanála do kĺbovej dutiny. V ďalšej fáze sa pomocou artroskopu vizualizuje, či kostný blok pri uťahovaní skrutky vyčnieva do kĺbu v dôsledku jeho posunu pozdĺž osi kanála (preto je lepšie použiť samouťahovaciu skrutku), potom sa pomocou artroskopu posúdi stupeň priľnutia kostného bloku k stene kostného tunela a potom sa skrutka úplne utiahne.
Ak počiatočná dĺžka autotransplantátu s kostnými blokmi presiahne 10 cm, existuje vysoká pravdepodobnosť, že kostný blok vyčnieva z tibiálneho kanála.
Aby sa predišlo bolesti v patelofemorálnom kĺbe v pooperačnom období, po fixácii sa vyčnievajúca časť kostného bloku odhryzne.
Pred uzavretím mäkkými tkanivami sa ostré vyčnievajúce okraje a rohy kostí vyhladia rašpľou a potom sa mäkké tkanivá zošijú.
Následne starostlivo skontrolujte oblasť tibiálnej skrutky, či nedochádza k krvácaniu; v prípade potreby vykonajte dôkladnú hemostázu pomocou koagulácie.
Kontrolné röntgenové snímky v dvoch projekciách sa zhotovujú priamo v operačnej sále.
Rany sa pevne zošívajú vo vrstvách; neodporúča sa inštalovať drenáž, pretože sa stáva vstupným bodom infekcie; v prípade potreby (výskyt výpotku v kĺbe) sa nasledujúci deň vykoná punkcia kĺbu.
Na operovanú končatinu sa aplikuje pooperačná ortéza s aretáciou 0-180°.
Po operácii sa na kĺb aplikuje chladiaci systém, ktorý výrazne znižuje počet komplikácií, ako je paraartikulárny edém a výpotok v kĺbe.
Centrálny ústav traumatológie a ortopédie začal po prvýkrát v Rusku používať univerzálnejšiu metódu fixácie autotransplantátov pomocou polylaktických čapov Rigidfix a interferenčnej skrutky Mi-La-Gro najnovšej generácie pre štepy s kostnými blokmi. Univerzálnosť metódy spočíva v jej použití pre štepy mäkkých tkanív aj štepy s kostnými blokmi. Výhodami metódy sú absencia rizika poškodenia mäkkotkanivovej časti autotransplantátu kostnými blokmi v čase fixácie, tuhá fixácia a absencia problémov s vyberaním fixačných čapov v dôsledku ich resorpcie. Tuhosť primárnej fixácie a tesné uloženie kostných blokov štepu sú zabezpečené napučaním čapov a výslednou kompresiou.

