
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Šindle
Lekársky expert článku
Posledná kontrola: 04.07.2025
Herpes zoster (pásový opar, zona) je výsledkom reaktivácie vírusu varicella zoster z latentného stavu v dorzálnych koreňových gangliách miechy.
Akútne postihnutie centrálneho nervového systému; charakterizované vezikulárnymi erupciami a neuralgickou bolesťou v oblastiach kože inervovaných periférnymi senzorickými nervami vzostupne idúcimi do postihnutých ganglií. Liečba herpes zoster zahŕňa antivírusové lieky a prípadne glukokortikoidy až do 72 hodín od vzniku vyrážky.
Epidemiológia
Postihnutí sú ľudia, ktorí v minulosti prekonali ovčie kiahne. Pásový opar je sekundárna endogénna infekcia v súvislosti s ovčími kiahňami.
Pásový opar sa vyskytuje u ľudí všetkých vekových skupín - od detí v prvých mesiacoch života až po starších a starých ľudí, ktorí už prekonali ovčie kiahne. 75 % prípadov sa vyskytuje u ľudí starších ako 45 rokov, zatiaľ čo deti a dospievajúci tvoria menej ako 10 %. Miera výskytu je 12 – 15 na 100 000 ľudí. Pacienti so pásovým oparom sa považujú za zdroj infekcie pre tých, ktorí ovčie kiahne nemali. Index nákazlivosti nie je vyšší ako 10 %, pretože na rozdiel od ovčích kiahní sa vírus neustále nenachádza na povrchu sliznice dýchacích ciest.
Prípady pásového oparu sú registrované počas celého roka, ochorenie nemá výraznú sezónnosť.
Príčiny šindle
Pásový opar je spôsobený rovnakým vírusom, ktorý spôsobuje ovčie kiahne (ľudský herpesvírus typu 3). Ovčie kiahne sú akútnou invazívnou fázou vírusu, herpes zoster (pásový opar) je reaktiváciou latentnej fázy. Zápalové zmeny sa objavujú v spinálnych gangliách a pridružených dermatómoch. V niektorých prípadoch zápalový proces postihuje zadné a predné rohy sivej hmoty, pia mater, zadné a predné korene miechy. Aktiváciu patogénu spôsobuje lokálne poškodenie postihujúce gangliá zadných koreňov miechy; systémové ochorenia, najmä Hodgkinova choroba; užívanie imunosupresív. Pásový opar sa vyskytuje v akomkoľvek veku, najčastejšie u starších ľudí, pacientov infikovaných HIV; najzávažnejší je u imunokompromitovaných jedincov. Niekedy nie sú príčiny pásového oparu známe.
Patogény
Patogenézy
Pásový opar sa vyvíja ako sekundárna endogénna infekcia u jedincov, ktorí prekonali ovčie kiahne, v klinicky exprimovanej, latentnej alebo skrytej forme v dôsledku reaktivácie vírusu varicella zoster (vírus varicella zoster), integrovaného do genómu buniek v lebečných a spinálnych senzorických gangliách. Interval medzi primárnou infekciou a klinickými prejavmi pásového oparu sa počíta v desiatkach rokov, ale môže byť krátky a trvať niekoľko mesiacov. Mechanizmus reaktivácie vírusu varicella nie je dostatočne preskúmaný. Medzi rizikové faktory patrí vysoký a senilný vek, sprievodné ochorenia, predovšetkým onkologické, hematologické, HIV infekcia, drogová závislosť, užívanie glukokortikoidov, cytostatík, rádioterapia. Do rizikovej skupiny patria príjemcovia transplantovaných orgánov. Reaktiváciu vírusu môžu vyvolať stresové stavy, fyzická trauma, podchladenie, infekčné choroby, alkoholizmus. Reaktivácia vírusu je spojená so stavmi sprevádzanými imunosupresiou, predovšetkým s čiastočnou stratou špecifickej imunity.
V dôsledku aktivácie vírusu ovčích kiahní (vírus Varicella zoster) sa vyvíja ganglionitída s poškodením medzistavcových ganglií, ganglií hlavových nervov a poškodením zadných koreňov. Proces môže zahŕňať vegetatívne gangliá, substanciu a membrány mozgu a miechy. Môžu byť postihnuté aj vnútorné orgány. Vírus sa odstredivo šíri pozdĺž nervových kmeňov, vstupuje do epidermálnych buniek a spôsobuje v nich zápalovo-degeneratívne zmeny, ktoré sa prejavujú zodpovedajúcimi vyrážkami v inervačnej zóne príslušného nervu, teda dermatómu. Možné je aj hematogénne šírenie vírusu, o čom svedčí generalizovaná forma ochorenia, polyorgánové lézie.
Patologický obraz herpes zoster je spôsobený zápalovými zmenami v spinálnych gangliách a súvisiacich oblastiach kože, ako aj v zadných a predných rohoch sivej hmoty, zadných a predných koreňoch miechy a pia mater. Morfológia vezikúl je identická s morfológiou pri ovčích kiahňach.
Príznaky šindle
Tri až štyri dni pred objavením sa príznakov herpes zoster patria medzi prodromálne príznaky zimnica, horúčka, malátnosť a gastrointestinálne ťažkosti. V oblasti budúcej vyrážky sa môže objaviť bolesť. Približne na tretí až piaty deň sa v inervačnej zóne jedného alebo viacerých spinálnych ganglií objavia charakteristické zhluky vezikúl na erytematóznom základe. V postihnutej oblasti sa zvyčajne pozoruje hyperestézia a bolesť môže byť silná. Vyrážka sa objavuje najčastejšie v oblasti hrudníka a šíri sa na jednu stranu tela. Približne päť dní po jej objavení sa vezikuly začnú vysychať a tvoriť chrastu. Lézia sa môže generalizovať s poškodením iných oblastí kože a viscerálnych orgánov, najmä u imunokompromitovaných pacientov.
Prvá epizóda pásového oparu zvyčajne vytvára imunitu (recidíva sa pozoruje u maximálne 4 % prípadov). Postherpetická neuralgia však môže pretrvávať mesiace alebo roky, najmä v starobe. Infekcia trojklanného nervu vedie k silnej, neustálej bolesti. Bolesť pri postherpetickej neuralgii môže byť akútna, neustála alebo epizodická a oslabujúca.
U dospelých sú najskoršími príznakmi pásového oparu výskyt radikulárnej bolesti. Bolesť môže byť intenzívna, paroxysmálna a často je sprevádzaná lokálnou hyperestéziou kože. U detí je syndróm bolesti menej výrazný a vyskytuje sa 2-3 krát menej často. V prodromálnom období predchádzajú výskytu vyrážok také príznaky pásového oparu, ako je slabosť, malátnosť, horúčka, zimnica, bolesť svalov a kĺbov, bolesť hlavy. V oblasti postihnutého dermatómu je možný pocit necitlivosti, brnenia alebo pálenia. Trvanie prodromálneho obdobia sa pohybuje od 1 do 7 dní.
Príznaky herpes zoster počas obdobia klinických príznakov sú charakterizované léziami kože a/alebo slizníc, prejavmi intoxikácie a neurologickými príznakmi.
Vezikuly sa považujú za hlavný prvok lokálnych a generalizovaných kožných vyrážok pri herpes zoster; vyvíjajú sa v zárodočnej vrstve epidermy.
Spočiatku exantém vyzerá ako ružovočervená škvrna, ktorá sa rýchlo mení na husto zoskupené vezikuly („strapce hrozna“) s priehľadným seróznym obsahom, umiestnené na hyperemickom a edematóznom podklade. Ich veľkosť nepresahuje niekoľko milimetrov. Obsah vezikúl sa rýchlo zakalí, potom sa stav pacienta zlepší, teplota sa vráti do normálu, vezikuly vyschnú a pokryjú sa kôrkou, po ktorej nezostane jazva. Úplné zahojenie nastáva v priebehu 2-4 týždňov. Pri pásovom opare má vyrážka segmentálny, jednostranný charakter, zvyčajne postihuje 2-3 dermatómy. Prevládajúca lokalizácia kožných lézií pri pásovom opare sa pozoruje v inervačnej zóne vetiev trojklanného nervu, potom v zostupnom poradí v oblasti hrudného, krčného, lumbosakrálneho a cervikotorakálneho segmentu. U 10% pacientov sa pozoruje šírenie exantému za postihnuté dermatómy. Diseminácia môže byť sprevádzaná výskytom viacerých alebo jednotlivých prvkov vyrážky s kratším obdobím regresie. Generalizácia exantému sa pozoruje 2-7 dní po objavení sa vyrážky v oblasti dermatómu a môže byť sprevádzaná zhoršením celkového stavu. Okrem typických vezikulárnych vyrážok sa u oslabených pacientov exantém môže transformovať do bulóznej formy, nadobudnúť hemoragický charakter a byť sprevádzaný nekrózou. Nekrotické vyrážky sa pozorujú u jedincov s imunodeficienciou (HIV infekcia, rakovina). V týchto prípadoch na mieste vyrážky zostávajú jazvy. V oblasti vyrážky sa zisťuje rozsiahla hyperémia kože a výrazný edém podkladových tkanív. Pri lokalizácii vyrážky v oblasti prvej vetvy trojklanného nervu sa často pozoruje výrazný edém. Exantém je sprevádzaný zväčšením a miernou bolestivosťou regionálnych lymfatických uzlín. Deti môžu mať príznaky akútnych respiračných infekcií. Zvýšená telesná teplota pretrváva niekoľko dní, sprevádzaná miernymi príznakmi intoxikácie. Počas tohto obdobia ochorenia sú možné celkové mozgové a meningeálne príznaky pásového oparu vo forme adynamie, ospalosti, difúznej bolesti hlavy, závratov, vracania. Príznaky pásového oparu sa objavujú v priemere po 2-3 týždňoch.
Postherpetická neuralgia sa vyvíja bezprostredne po 2-3 týždňoch ochorenia. Bolesť je zvyčajne paroxyzmálna a v noci sa zintenzívňuje, stáva sa neznesiteľnou. Závažnosť bolesti sa po určitom čase zníži alebo úplne vymizne v priebehu niekoľkých mesiacov. Chronizácia postherpetickej neuralgie sa pozoruje zriedkavo a iba u imunokompromitovaných jedincov.
Pásový opar sa môže vyskytnúť iba s príznakmi radikulárnej bolesti, s jednotlivými vezikulami alebo bez akejkoľvek vyrážky. Diagnóza sa v takýchto prípadoch stanovuje na základe zvýšených titrov protilátok proti vírusu ovčích kiahní (vírus Varicella zoster).
Opakované prípady pásového oparu sú typické pre pacientov s HIV infekciou alebo onkologickými ochoreniami (leukémia, rakovina pľúc). V tomto prípade môže lokalizácia vyrážky zodpovedať lokalizácii nádoru, takže opakovaný pásový opar sa považuje za signál na dôkladné vyšetrenie pacienta. V patológii pásového oparu má významné miesto poškodenie očí (keratitída), ktoré určuje závažnosť ochorenia a slúži ako dôvod na premiestnenie pacientov na oftalmologické oddelenie.
Etapy
Šindle sa delia na štyri obdobia:
- prodromálna (preherpetická neuralgia);
- štádium herpetických erupcií;
- rekonvalescencia (po vymiznutí exantému);
- zvyškové účinky.
 [ 22 ]
[ 22 ]
Formuláre
Pásový opar sa môže vyskytovať v miernej, stredne ťažkej a ťažkej forme. Možný je neúspešný alebo dlhotrvajúci priebeh. Kritériá závažnosti sa považujú za závažnosť intoxikácie, príznaky poškodenia centrálneho nervového systému, povaha lokálnych prejavov (typ exantému, intenzita syndrómu bolesti).
Herpes genikulárneho ganglia tvárového nervu (Ramsay-Huntov syndróm) sa vyvíja pri postihnutí genikulárneho ganglia tvárového nervu a je charakterizovaný bolesťou ucha, paralýzou tvárového nervu a niekedy aj vestibulárnymi poruchami. V vonkajšom zvukovode sa objavujú vezikulárne erupcie; v prednej tretine jazyka môže dôjsť k strate chuti.
Očný herpes je očná forma herpes zoster, ktorá sa vyvíja s poškodením trojklanného ganglia - Gasserovho ganglia a vyznačuje sa bolesťou a vezikulárnymi vyrážkami pozdĺž očných vetiev V nervu, okolo očí. Pľuzgiere na špičke nosa (Hutchinsonov príznak) odrážajú poškodenie nazociliárnej vetvy V nervu. Treba mať na pamäti, že poškodenie oka sa môže vyvinúť aj bez poškodenia špičky nosa.
Orálny herpes je menej častý, ale môže spôsobiť akútne jednostranné lézie; prodromálne príznaky herpes zoster zvyčajne chýbajú.
V štruktúre klinických prejavov herpes zoster zaujímajú významné miesto rôzne syndrómy poškodenia centrálnych a periférnych častí nervového systému.
Senzorické poruchy v oblasti vyrážky: radikulárna bolesť, parestézia, segmentálne poruchy povrchovej citlivosti sa pozorujú neustále. Hlavným príznakom je lokálna bolesť, ktorej intenzita značne kolíše. Bolesť má výrazné vegetatívne sfarbenie (pálivá, paroxyzmálna, v noci sa zhoršuje). Často je sprevádzaná emocionálnymi a afektívnymi reakciami.
Radikulárna paréza je lokálne obmedzená len na určité oblasti vyrážky: lézie okulomotorických nervov, tvárového nervu (varianty Huntovho syndrómu), paréza horných končatín, svalov brušnej steny, dolných končatín a zvierača močového mechúra. Tieto príznaky pásového oparu sa zvyčajne vyvíjajú na 6. až 15. deň ochorenia.
Polyradikuloneuropatia je veľmi zriedkavý syndróm u pacientov s herpes zoster; bolo opísaných len niekoľko desiatok prípadov.
Serózna meningitída je jedným z hlavných syndrómov v obraze herpes zoster. Pri vyšetrení mozgovomiechového moku v skorých štádiách sa zisťuje dvoj- alebo trojciferná lymfocytová alebo zmiešaná pleocytóza, a to aj pri absencii všeobecných mozgových a meningeálnych javov (klinicky „asymptomatická“ meningitída).
V akútnom období sa pozoruje encefalitída a meningoencefalitída. Príznaky poškodenia CNS sa objavujú na 2. až 8. deň vyrážok v dermatóme. CT umožňuje odhaliť ložiská deštrukcie mozgového tkaniva už od 5. dňa encefalitídy.
Diagnostika šindle
V prodromálnom období je ťažké rozpoznať herpes zoster, ale po objavení sa charakteristických vyrážok nie je diagnóza náročná. Diagnóza herpes zoster je založená na rozpoznaní typickej vyrážky. Ak je diagnóza pochybná, je možné vykonať Tzanckov test na detekciu viacjadrových obrovských buniek. Niekedy môže vírus herpes simplex spôsobiť takmer rovnaké lézie ako herpes zoster. Herpes simplex však zvyčajne recidivuje, zatiaľ čo herpes zoster recidivuje zriedkavo, vyrážky sa nachádzajú pozdĺž dermatómov. Vírusy je možné identifikovať kultiváciou a analýzou bioptického materiálu.
Laboratórne potvrdenie diagnózy zahŕňa detekciu vírusového antigénu mikroskopiou alebo imunofluorescenčnou metódou, sérologická diagnostika herpes zoster. PCR je sľubná.
Čo je potrebné preskúmať?
Aké testy sú potrebné?
Odlišná diagnóza
Diagnóza herpes zoster vo veľkej väčšine prípadov nespôsobuje ťažkosti. Vedúce postavenie si zachovávajú klinické kritériá, z ktorých hlavné sa považuje za prítomnosť charakteristického exantému so zvláštnou segmentálnou topografiou, takmer vždy jednostranného.
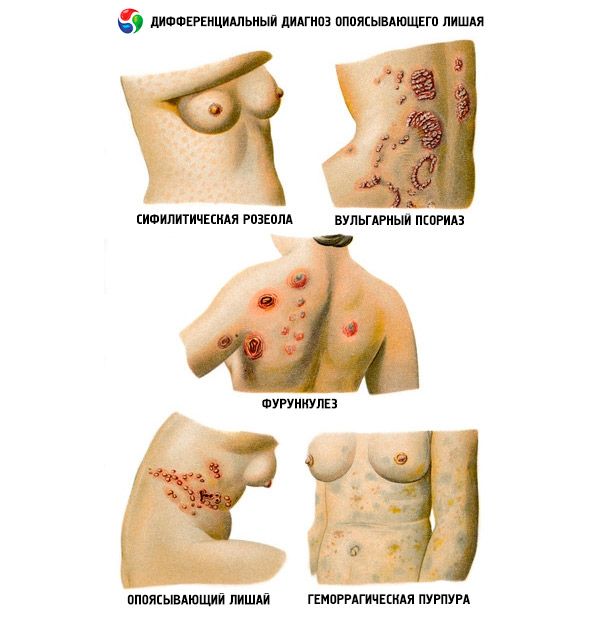
V niektorých prípadoch sa diferenciálna diagnostika herpes zoster vykonáva so zosteriformným herpes simplexom. Bulózna forma herpes zoster sa odlišuje od erysipelu, kožných lézií pri onkologických, hematologických ochoreniach, diabetes mellitus a HIV infekcii.
Komu sa chcete obrátiť?
Liečba šindle
Pacienti s ťažkým priebehom herpes zoster sú hospitalizovaní. Pacienti s generalizovanou formou infekčného procesu, poškodením prvej vetvy trojklanného nervu a centrálneho nervového systému vyžadujú povinnú hospitalizáciu.
Herpes zoster sa lieči lokálnymi sedatívami, ako sú vlhké obklady, a niekedy aj systémovými analgetikami. Antivírusové lieky môžu znížiť závažnosť a frekvenciu akútnych vyrážok a výskyt závažných komplikácií u imunokompromitovaných jedincov a tehotných žien. Liečba herpes zoster by sa mala začať čo najskôr, ideálne v prodromálnom období; je neúčinná, ak sa začne neskôr ako 72 hodín po objavení sa prvej vyrážky. Používa sa famciklovir 500 mg perorálne 3-krát denne počas 7 dní a valaciklovir 1 g perorálne 3-krát denne počas 7 dní: tieto lieky majú lepšiu biologickú dostupnosť ako perorálne podávaný acyklovir (v dávke 800 mg 5-krát denne počas 7 – 10 dní) a preto sú vhodnejšie. Glukokortikoidy pomáhajú urýchliť zotavenie a zmierniť akútnu bolesť, ale neznižujú výskyt postherpetickej neuralgie.
U imunokompromitovaných pacientov sa odporúča podávať acyklovir v dávke 10 mg/kg intravenózne každých 8 hodín počas 7 dní dospelým a 500 mg/m2 intravenózne každých 8 hodín počas 7 – 10 dní deťom starším ako 1 rok.
Prevencia primárnej infekcie sa vykonáva očkovaním detí a vnímavých jedincov. Výrazný posilňovací účinok vakcíny sa preukázal u starších jedincov, ktorí predtým prekonali ovčie kiahne (pokles počtu prípadov ochorenia).
Liečba postherpetickej neuralgie môže byť náročná. Používa sa gabapentín, cyklické antidepresíva a lokálne masti s lidokaínom alebo kapsaicínom. Občas môžu byť potrebné opioidné analgetiká. Niekedy je účinný intratekálny metylprednizolón.
Patogenetická liečba herpes zoster zahŕňa podávanie dipyridamolu ako dezagregačného činidla, 50 mg 3-krát denne, počas 5-7 dní. Indikovaná je dehydratačná liečba herpes zoster (acetazolamid, furosemid). Odporúča sa predpísať imunomodulátory (prodigiosan, imunofan, azoximerbromid atď.).
Pri postherpetickej neuralgii sa používajú NSAID (indometacín, diklofenak atď.) v kombinácii s analgetikami, sedatívami a fyzioterapiou. Vitamínová terapia je možná (B1, B6, B12), výhodnejšie je ju vykonávať lipofilnou modifikáciou vitamínov - milgamma "N", ktorá má vyššiu biologickú dostupnosť.
V závažných prípadoch s ťažkou intoxikáciou sa detoxikačná liečba pásového oparu vykonáva intravenóznym podaním reopolyglucínu, infukolu, zvyšuje sa dehydratácia, používajú sa antikoagulanciá a kortikosteroidné hormóny v malých dávkach. Lokálne - 1% roztok brilantnej zelene, 5-10% roztok manganistanu draselného, vo fáze kôry - 5% masť s bizmutom subgalátom; pri pomalých procesoch - masť s metyluracilom, solkoseryl. Antibiotiká sa predpisujú iba pacientom so pásovým oparom so známkami aktivácie bakteriálnej flóry.
Vo všeobecnosti je terapeutická stratégia určená štádiom a závažnosťou procesu, charakteristikami klinického priebehu herpes zoster, celkovým stavom a vekom pacienta.
Pri liečbe očného herpesu je potrebná konzultácia s oftalmológom, pri ušnom herpese je potrebný otorinolaryngológ.
Približné obdobia práceneschopnosti
7-10 dní.
Klinické vyšetrenie
Ambulantné pozorovanie v prípade závažného priebehu ochorenia a prítomnosti komplikácií počas 3-6 mesiacov.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Informačný list pre pacienta
Mali by ste sa vyhýbať podchladeniu a iným stresovým stavom, obmedziť fyzickú aktivitu, jesť vyváženú stravu. Je tiež potrebné skontrolovať stav imunitného systému.

