
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Nekomplikované zlomeniny hrudných a bedrových stavcov
Lekársky expert článku
Posledná kontrola: 05.07.2025
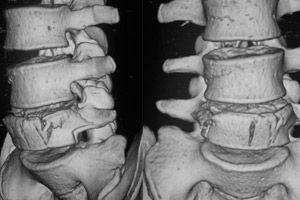
Nekomplikované kompresné klinové zlomeniny bedrových a hrudných stavcov sú pravdepodobne najčastejším typom poranenia chrbtice a sú lokalizované v hornej bedrovej a dolnej hrudnej chrbtici.
Čo spôsobuje nekomplikované klinové kompresné zlomeniny hrudných a bedrových stavcov?
Tieto poranenia stavcov vznikajú v dôsledku flexného mechanizmu násilia. Svojou povahou sa považujú za stabilizované poranenia.
Názor niektorých autorov, že mierna klinovitá kompresia stavcov je úplne neškodná a dá sa ľahko kompenzovať zmenou polohy horných a dolných častí chrbtice, je nesprávny.
Často aj veľmi malá kompresia stavcových tiel v prechodnej bedrovo-hrudnej oblasti, kde sa tieto poranenia najčastejšie vyskytujú, z dlhodobého hľadiska vedie k závažným komplikáciám vo forme syndrómu bolesti a kompresie anterolaterálnych častí miechy. Príčinou týchto komplikácií sú progresívne degeneratívne zmeny v susedných medzistavcových platničkách, zhoršené predchádzajúcim poranením a zdanlivo malou deformáciou stavcového tela, ktorá vznikla.
Tieto zdanlivo neškodné „drobné“ zlomeniny stavcov si vyžadujú najvážnejšiu pozornosť.
Príznaky kompresných zlomenín stavcov
Najčastejšou a typickou sťažnosťou je prítomnosť bolesti. Bolesť je zvyčajne striktne lokalizovaná v úrovni poranenia a zvyšuje sa pri pohybe. Niekedy je bolesť difúzna a šíri sa do bedrovej a hrudnej oblasti. Bolestivý syndróm je najvýraznejší v prvých hodinách a dňoch po poranení a v neskoršom štádiu sa výrazne vyhladzuje a dokonca mizne.
Bolesť je najvýraznejšia a najvýraznejšia, keď je postihnutý vo zvislej polohe počas chôdze. Jej intenzita sa zvyšuje pri chôdzi po nerovnom teréne, pri jazde autom atď. Tieto bolesti sú často sprevádzané pocitom neistoty v „sile chrbtice“ a nepohodlím.
Diagnostika kompresných zlomenín stavcov
Podrobné preskúmanie anamnestických údajov, okolností poranenia a miesta aplikácie násilia nám umožňuje podozrenie na prítomnosť klinovitej kompresnej zlomeniny stavcov a jej pravdepodobnú lokalizáciu.
Inšpekcia
Obeť je často dosť aktívna. Stupeň existujúcej deformácie chrbtice je niekedy taký malý, že ho zistí iba skúsené oko. V bedrovej oblasti sa táto deformácia môže prejaviť iba vyhladením fyziologickej lordózy, na pozadí ktorej je u štíhlych jedincov viditeľný gombíkovitý tŕňový výbežok. Často sa tento výbežok tŕňového výbežku zistí iba palpáciou. V hrudnej oblasti chrbtice sa zistí mierne zvýšenie fyziologickej kyfózy, na pozadí ktorej je zreteľnejšie viditeľný gombíkovitý výbežok tŕňového výbežku. Okrem deformácie chrbtice v sagitálnej rovine môže dôjsť aj k laterálnemu zakriveniu línie tŕňových výbežkov, čo naznačuje prítomnosť laterálnej kompresie tela stavca.
Mierna deformácia chrbtice môže byť maskovaná existujúcim opuchom mäkkých tkanív v úrovni zlomeniny. Tento opuch chýba v prvých hodinách po poranení a objavuje sa neskôr.
Pri vyšetrení obete je takmer vždy možné zistiť napätie v dlhých svaloch chrbta, určené okom, obmedzené na oblasť poranenia alebo šíriace sa do celej bedrovej a hrudnej chrbtice. Niekedy sa lokálne svalové napätie určuje iba palpáciou, najmä u subjektov s výrazným podkožným tkanivom.
Palpácia odhaľuje lokálnu bolesť na úrovni tŕňového výbežku zlomeniny stavca. V neskoršom posttraumatickom období, pri prítomnosti kyfotickej deformácie, sa lokálna bolesť určuje na úrovni tŕňového výbežku stavca umiestneného nad zlomeninou stavca. Palpácia odhaľuje zväčšenie medzitŕňového priestoru, ktoré je výraznejšie, čím väčšia je kompresia tela zlomeniny stavca. Palpácia môže odhaliť aj deformáciu chrbtice, ktorá nebola zistená pri vyšetrení.
Príznak bolesti pri axiálnom zaťažení chrbtice sa v ležiacej polohe zvyčajne nezistí. Nie je taký cenný, aby bolo potrebné dať obeti vertikálnu polohu na jej zistenie, pretože táto poloha nie je pre obeť vždy bezpečná.
Mobilita chrbtice
Mnohí autori poukazujú na obmedzenie objemu aktívnych pohybov pri poraneniach chrbtice. Niet pochýb o tom, že rovnako ako pri každom poranení pohybového aparátu, aj pri poranení chrbtice dochádza k obmedzeniu jej pohyblivosti. Táto metóda vyšetrenia postihnutého pri akútnom poranení chrbtice by sa však mala z klinickej praxe vylúčiť ako neodôvodnená a riziková pre postihnutého.
Obzvlášť zaujímavé je vyšetrenie aktívnych pohybov v nohách. Ako je známe, pri nekomplikovaných poraneniach chrbtice sú aktívne pohyby v nohách zachované. Ak požiadate obeť s kompresnou klinovou zlomeninou tela stavca v polohe na chrbte, aby sa ohnula v bedrových kĺboch a mierne roztiahla nohy narovnané v kolenných kĺboch, potom sa v oblasti zlomeniny vždy objaví bolesť. Tento príznak bolesti pretrváva oveľa dlhšie ako ostatné.
Thompsonov príznak môže pomôcť pri diagnostikovaní nekomplikovanej zlomeniny kompresného klinu, ktorá spočíva v tom, že bolesť v chrbtici na úrovni poranenia v sede zmizne, keď je chrbtica odľahčená rukami obete opretým o sedadlo stoličky.
Medzi ďalšie klinické príznaky pozorované pri nekomplikovaných kompresných klinových zlomeninách tiel môže patriť reflexná retencia moču, bolesť v zadnej brušnej stene pri hlbokej palpácii, ktorá vzniká v dôsledku prítomnosti retroperitoneálneho hematómu.
Niekedy z rovnakého dôvodu dochádza k napätiu v prednej brušnej stene, niekedy tak výraznému, že simuluje obraz „akútneho brucha“, ale pre ktoré sa vykonáva laparotómia.
Spondylografia
Röntgenová vyšetrovacia metóda je jedným z najdôležitejších a v mnohých prípadoch rozhodujúcim doplnkom klinického vyšetrenia pri kompresných klinových zlomeninách stavcov. Spondylografia sa vykonáva v dvoch typických projekciách - zadnej a laterálnej. Laterálny spondylogram je rozhodujúci pri stanovení diagnózy.
Kompresné klinové zlomeniny stavcov sa vyznačujú typickými rádiologickými príznakmi, ktoré umožňujú nielen potvrdiť alebo vyvrátiť podozrenie na klinickú diagnózu, ale aj objasniť a podrobne opísať existujúce poškodenie.
Najtypickejším rádiografickým príznakom je klinovitý tvar stavca s vrcholom klinu smerujúcim neutrálne. Stupeň tohto klinovitého tvaru je veľmi variabilný - od kontroverzného, sotva postrehnuteľného až po absolútne nespochybniteľný, dobre definovaný a výrazný. Kolaps, určité zhrubnutie a najmä ruptúra ventrálnej koncovej platničky robia diagnózu zlomeniny nespochybniteľnou. Tieto údaje sa určujú na profilovom spondylograme: zmena a nerovnomernosť kostnej štruktúry tela stavca, zobrazená na spondylogramoch (priamych a laterálnych) zhrubnutím kostných trámov tiel stavcov pozdĺž kompresnej línie; ruptúra koncovej platničky, častejšie lebečnej, tela stavca. V hrudnej oblasti je poškodenie lebečnej koncovej platničky často stupňovité; pri ruptúre koncovej platničky, častejšie lebečnej, laterálny spondylogram ukazuje jej vtlačenie a narušenie kontinuity (akútny Schmorlov uzol). ruptúra kranioventrálneho uhla tela stavca, zistená na profilovom spondylograme; zúženie medzistavcového priestoru a oblasti priľahlých medzistavcových platničiek, častejšie vo ventrálnych častiach; zväčšenie medzistavcového priestoru, určené na prednom a laterálnom spondylograme; axiálna deformácia chrbtice, častejšie v sagitálnej, menej často vo frontálnej rovine. Pri laterálnej kompresii tela stavca nie je možné na profilovom spondylograme zistiť klinovitú deformáciu tela, ale je možné zistiť zhutnenie kostnej štruktúry tela v oblasti lebečnej koncovej platničky. V týchto prípadoch nám predný spondylogram umožňuje určiť laterálnu kompresiu tela. Pri kompresných zlomeninách hrudných stavcov sa v dôsledku výrazného krvácania vytvára paravertebrálny hematóm, ktorý na prednom spondylograme tvorí vretenovitý paravertebrálny tieň pripomínajúci absces.
V niektorých prípadoch môže byť užitočná spondylografia v šikmých projekciách. Pri miernom stupni kompresie a absencii výrazných rádiografických príznakov zlomeniny tela stavca nie je vždy možné rádiologicky potvrdiť klinickú diagnózu existujúceho poranenia. V týchto prípadoch sa odporúča opakovať rádiografické vyšetrenie po 6 – 10 dňoch. V tomto čase sa v dôsledku resorpcie kosti pozdĺž línie zlomeniny jej zobrazenie na röntgenovom snímku stáva výraznejším.
Na základe klinických a rádiologických údajov nie je v typických prípadoch ťažké rozpoznať a diagnostikovať kompresnú klinovú zlomeninu bedrového a hrudného stavca. Spondylografia umožňuje objasniť a detailne určiť povahu poranenia, jeho znaky a odtiene. Pri rozpoznaní miernych, nevýznamných stupňov kompresie stavcov, najmä v hrudnej oblasti, sa môžu vyskytnúť vážne ťažkosti. Ďalšie spondylogramy, vrátane cielených, a niekedy aj tomografické vyšetrenie, analýza klinických a rádiologických údajov v dynamike v absolútnej väčšine prípadov umožňujú priblížiť sa k pravde.
V prípade relevantných klinických a anamnestických údajov naznačujúcich zlomeninu tela stavca a pri absencii presvedčivých rádiografických príznakov by sa malo prikloniť k diagnóze zlomeniny a postihnutého liečiť ako osobu so zlomeninou tela stavca. Až keď sa následne objavia presvedčivé a nespochybniteľné dôkazy o absencii poškodenia, možno od predpokladanej diagnózy upustiť. Takáto taktika ochráni postihnutého pred nežiaducimi a niekedy závažnými neskorými komplikáciami, ktoré vznikajú v prípade nediagnostikovaného poškodenia.
Liečba nekomplikovaných kompresných klinových zlomenín tiel hrudných a bedrových stavcov
Pri liečbe nekomplikovaných kompresných klinových zlomenín hrudných a bedrových stavcov, rovnako ako pri liečbe zlomenín vo všeobecnosti, je konečným cieľom obnoviť anatomický tvar poškodeného segmentu a obnoviť jeho funkciu. Niet pochýb o tom, že obnovenie anatomického tvaru poškodeného kostného segmentu pri správnej liečbe najčastejšie prispieva k úplnejšej obnove funkcie. Táto zdanlivo zrejmá poloha je, žiaľ, najčastejšie porušená pri liečbe nekomplikovaných kompresných klinových zlomenín stavcov. Mnohí traumatológovia majú pevne zakorenenú predstavu, že strata správneho anatomického tvaru tela jedného stavca nepredstavuje pre postihnutého žiadne problémy a dá sa ľahko kompenzovať zmenou polohy ostatných segmentov chrbtice. Práve táto koncepcia je jedným z hlavných dôvodov neuspokojivých pohybov, ktoré sa pri liečbe týchto poranení nepozorujú až tak zriedkavo.
Ideálna metóda liečby nekomplikovaných kompresných klinových zlomenín bedrových a hrudných stavcov je taká, ktorá by obnovila anatomický tvar poškodeného stavca, eliminovala vertikálne zaťaženie, spoľahlivo udržala polohu dosiahnutej reklinácie a vytvorila dlhodobú imobilizáciu poškodeného segmentu stavca po dobu potrebnú na zhojenie zlomeniny bez obmedzenia funkcie horných a dolných častí chrbtice. Všeobecne akceptované existujúce metódy liečby kompresných klinových zlomenín stavcov nespĺňajú všetky tieto požiadavky. Metóda, ktorú navrhujeme s použitím „tie“ fixátora, nie je ideálna v plnom zmysle slova.
Medzi existujúce metódy liečby nekomplikovaných kompresných klinových zlomenín bedrových a hrudných stavcov patria hlavné:
- metóda jednostupňovej zmeny polohy s následnou imobilizáciou sadrovým korzetom;
- metóda postupného premiestňovania javiska;
- funkčná metóda;
- chirurgické metódy liečby;
- zložitá funkčná metóda s použitím zariadenia typu svorky.
Metóda jednostupňovej repozície s následnou imobilizáciou sadrovým korzetom. Účelnosť a možnosť obnovenia anatomického tvaru tela zlomeného stavca extenziou a hyperextenziou chrbtice vyjadril Henle koncom 19. storočia. Realizáciu tejto myšlienky v praxi obmedzoval strach z možného poškodenia miechy počas repozície. V roku 1927 Dunlop a Parker v praxi demonštrovali možnosť obnovenia anatomického tvaru zlomeného stavca natiahnutím a extenziou chrbtice. Wagnerovi a Stoplerovi (1928) sa podarilo dosiahnuť narovnanie tela zlomeného stavca u viacerých obetí, ale nepodarilo sa im ho udržať v polohe dosiahnutej korekcie. Až po roku 1929, keď boli publikované diela Davisa a následne Bolilera, Watsona Jonesa, B. A. Petrova, I. E. Kazakeviča, A. P. Velikoretského a ďalších, sa do každodennej praxe dostala podrobne rozvinutá a podložená metóda jednostupňovej repozície. V našej krajine sa táto metóda nerozšírila.
Jednostupňová redukcia sa vykonáva v lokálnej anestézii Shneckovou metódou. Postihnutý sa uloží na bok. Palpáciou so zameraním na lokálnu bolesť sa v porovnaní s údajmi spondylografie určí tŕňový výbežok poškodeného stavca. V prípade poškodenia bedrového stavca sa odstupom 6 cm od línie tŕňových výbežkov na stranu, na ktorej leží postihnutý, označí bod vpichu ihly. Cez navlhčený bod sa zdola nahor pod uhlom 35° zavedie 16 cm dlhá injekčná ihla. Pri zavádzaní ihly sa tkanivo anestetizuje 0,25 % roztokom novokaínu. V závislosti od závažnosti podkožného tuku a svalov sa hrot ihly v hĺbke približne 6 – 8 cm dotýka zadnej plochy priečneho výbežku. Injekčná ihla sa mierne potiahne dozadu, jej uhol sklonu sa nijako nemení, takže pri pohybe do hĺbky sa kĺže pozdĺž horného okraja priečneho výbežku. V hĺbke 8-10-12 cm sa hrot ihly opiera o posterolaterálny povrch tela zlomeného stavca. Pomocou injekčnej striekačky sa vstrekne 5 ml 1% roztoku novokaínu. Striekačka sa vyberie z pavilónu ihly. Ak sa z pavilónu ihly uvoľní tekutina zafarbená krvou, znamená to, že ihla bola vpichnutá do hematómu v oblasti poškodenia. V opačnom prípade sa ihla vyberie a znova vloží podľa vyššie opísaného postupu o jeden stavec vyššie alebo nižšie. Do oblasti zlomeného stavca sa nemá vstreknúť viac ako 10 ml 1% roztoku novokaínu, aby sa predišlo komplikáciám v prípade prepichnutia tvrdej pleny mozgovej alebo preniknutia novokaínu cez prípadnú ruptúru do subarachnoidálneho priestoru.
Pri anestézii tela hrudného stavca sa injekčná ihla zavádza na úrovni tŕňového výbežku nadložného stavca, pretože tŕňové výbežky hrudných stavcov sú umiestnené vertikálnejšie a ich vrcholy sú pod zodpovedajúcim telom.
Anestéziu zlomeniny stavca možno dosiahnuť aj injekciou 40 ml 0,25% roztoku novokaínu do interspinózneho priestoru medzi poškodeným a susedným stavcom. Po vniknutí anestetického roztoku do hematómu sa dostane do oblasti zlomeniny. Anestéziu zlomeniny stavca možno dosiahnuť aj intraoseálnou anestéziou - injekciou 10-50 ml 0,25% roztoku novokaínu do tŕňového výbežku poškodeného stavca. V tomto druhom prípade sa anestézia dosiahne na veľmi krátky čas, pretože roztok novokaínu je rýchlo odvádzaný venóznym prietokom krvi.
Ak sa anestézia vykoná technicky správne, bolesť v oblasti zlomeného stavca pomerne rýchlo zmizne alebo sa výrazne zníži.
Technika simultánnej redukcie
Jednostupňová redukcia sa dá dosiahnuť rôznymi spôsobmi. Bohler vykonáva jednostupňovú nútenú redukciu pomocou dvoch stolov rôznych výšok; sú umiestnené v jednej línii tak, aby medzi nimi bola medzera, ktorá umožňuje voľný prístup k trupu obete pozdĺž bedrovej a väčšiny hrudnej chrbtice. Obeť je umiestnená do polohy na bruchu tak, aby jej nohy a spodná časť trupu boli umiestnené na spodnom stole, približne do úrovne predných horných bedrových chrbtíc. Opiera sa o vyšší stôl s axilárnymi oblasťami a rukami ohnutými v lakťoch dopredu. V tejto polohe sa chrbtica obete zdá byť prehnutá medzi stolmi a je „hyperextenzovaná“.
Postihnutý zostáva v tejto polohe 15-20 minút, po ktorých sa aplikuje sadrový korzet, ktorý udržiava polohu chrbtice dosiahnutú počas procesu reklinácie.
Watson Jones vykonáva jednostupňovú nútenú repozíciu pomocou trakcie cez blok pripevnený k stropu. Na tento účel sa postihnutý umiestni na stôl v polohe na bruchu. V prípade poškodenia bedrových stavcov sa trakcia vykonáva špeciálnymi popruhmi pre spodné časti holení narovnaných nôh, v prípade poškodenia horných bedrových stavcov alebo dolných hrudných stavcov - špeciálnymi popruhmi pre hrudný kôš. V polohe dosiahnutej „hyperextenzie“ sa aplikuje aj sadrový korzet.
Stupeň dosiahnutého narovnania tela zlomeného stavca počas nútenej jednostupňovej repozície sa sleduje pomocou profilových spondylogramov.
Otázka trvania nosenia korzetu po jednostupňovej nútenej repozícii je veľmi dôležitá. B. A. Petrov, Bohler považujú obdobie imobilizácie sadrovým korzetom 2 – 3 mesiace za dostatočné, I. E. Kazakevich, Watson Jones – 4 – 6 mesiacov a Kazmirowicz (1959) – 8 – 9 mesiacov. Je dobre známe, že proces hojenia tela zlomeného stavca je pomerne dlhý a trvá 10 – 12 mesiacov. Z tohto dôvodu by vonkajšia imobilizácia sadrou a následne snímateľným korzetom mala byť dlhodobá – najmenej 1 rok, inak môže dôjsť k sekundárnej kompresii zlomeného stavca. Nosenie sadry a snímateľného ortopedického korzetu by malo byť sprevádzané terapeutickou masážou a gymnastikou zameranou na prevenciu vzniku atrofie a slabosti svalov.
Metóda nepredstavuje žiadne nebezpečenstvo, ak sa používa podľa správnych indikácií iba pri nekomplikovaných klinovitých kompresných zlomeninách tiel hrudných a bedrových stavcov.
Hlavnou nevýhodou tejto metódy liečby kompresných klinových zlomenín stavcov je potreba dlhodobého nosenia sadrového obväzu a následne odnímateľného ortopedického korzetu. Negatívne aspekty imobilizácie korzetom sú dobre známe. Patria sem nehygienické podmienky, potreba imobilizovať nepoškodené časti chrbtice, čo uvádza chrbticu do pasívnej relaxácie, obmedzenie funkcie hrudníka a jeho orgánov, atrofia a slabosť svalov. Najvýznamnejšou nevýhodou tejto metódy liečby je neschopnosť pomerne často zabrániť sekundárnej deformácii tela zlomeného stavca.
Metóda postupného premiestnenia zlomeného tela stavca nespočíva v jednorazovom, ale v postupnom, postupnom narovnávaní. Rôzni autori navrhli rôzne zariadenia vo forme podložiek, špeciálnych rámov, podpier atď.
Najjednoduchšou a najúčinnejšou metódou je postupné narovnávanie podľa A. V. Kaplana. Postupuje nasledovne. Ihneď po prijatí do nemocnice sa postihnutý uloží na tvrdú posteľ v polohe na chrbte. Pod spodnú časť chrbta sa umiestni malý, hustý vankúš. O deň neskôr sa tento vankúš nahradí vyšším a po ďalších 1-2 dňoch sa pod spodnú časť chrbta umiestni veľký vankúš široký 15-20 cm a vysoký 7-10 cm. V dôsledku „hyperextenzie“ na vankúši sa zlomený stavec postupne narovná a obnoví sa jeho anatomická integrita. Podľa autora metódy je táto metóda pre postihnutých ľahšie tolerovaná - postupne si zvyknú na dávkovanú „hyperextenziu“, pričom sa nevyskytuje črevná paréza, zadržiavanie moču a ďalšie možné komplikácie, alebo sa vyskytujú menej často. V niektorých prípadoch autor odporúča kombinovať postupné narovnávanie s jednorazovou trakciou pozdĺž naklonenej roviny. Počas postupného narovnávania zlomeného stavca sa na kontrolu tela používa spondylografia.
Na 8. až 15. deň sa pri „malých posunoch“ aplikuje sadrový korzet na obdobie 2 – 3 mesiacov a pri „veľkých“ posunoch na 4 mesiace. Pracovná kapacita sa obnoví za 4 – 6 mesiacov. Pacienti vykonávajúci ťažkú fyzickú prácu sa prevedú na ľahkú prácu do jedného roka od ukončenia liečby.
AV Kaplan (1967) poznamenáva, že v posledných rokoch po etapách repozície fixuje zlomené stavce pri tŕňových výbežkoch kovovými platničkami. To naznačuje, že etapy repozície s následným dlhodobým nosením korzetu nie vždy vedú k priaznivým výsledkom.
Funkčná metóda liečby nekomplikovaných klinových zlomenín bedrových a hrudných stavcov sa u nás obzvlášť rozšírila. Dodnes je to metóda voľby pri liečbe kompresných zlomenín stavcov v mnohých traumatologických nemocniciach.
Funkčná metóda je založená na koncepcii Magnusa (1929, 1931) a Haumanna (1930), že kompresná klinová zlomenina tela bedrového alebo hrudného stavca je impaktovaná, čo samo o sebe podporuje rýchlejšie hojenie zlomeniny a eliminuje možnosť sekundárneho posunutia, takže narovnanie tohto stavca je nevhodné a nepravdepodobné (Klapp). Podľa V. V. Gornnevskej a E. F. Drevinga sadrový korzet, ktorý odďaľuje regeneráciu zlomeného stavca a spôsobuje svalovú atrofiu, spôsobuje viac škody ako úžitku.
Na základe vyššie uvedeného sa autori metódy domnievajú, že narovnávanie tela zlomeného stavca je škodlivé a že počas liečby nie je potrebné snažiť sa o obnovenie anatomického tvaru zlomeného stavca. Hlavnou vecou pri liečbe tohto typu poranenia je podľa ich názoru vytvorenie dobrého „svalového korzetu“, čo sa dosahuje terapeutickými cvičeniami; Autori sa domnievajú, že terapeutické cvičenia urýchľujú regeneračné procesy v zlomenom stavci, že pod vplyvom systematickej „trakcie a dávkovaného zaťaženia“ dochádza k vhodnej reštrukturalizácii hubovitej hmoty tela zlomeného stavca a kostné trabekuly sa počas procesu reštrukturalizácie umiestňujú v staticky výhodných smeroch.
Na vytvorenie „svalového korzetu“ vyvinul E. F. Dreving dobre štruktúrovaný systém terapeutickej gymnastiky vrátane štyroch období.
Podstata metódy spočíva v tom, že postihnutý sa umiestni na tvrdú posteľ so šikmou rovinou pre trakciu pomocou Glissonovej slučky a krúžkov pre axilárne oblasti. Od prvých hodín a dní sa začína s terapeutickými cvičeniami zameranými na posilnenie a rozvoj svalov chrbtice, chrbta a brucha. Po 2 mesiacoch, keď sa postihnutý postaví na nohy, sa vytvorí dobre definovaný „svalový korzet“, ktorý drží chrbticu v stave určitej hyperextenzie.
Funkčné zameranie metódy, jej jednoduchosť a dostupnosť, absencia potreby aktívnej manipulácie a nosenia korzetu viedli k tomu, že táto metóda rýchlo získala významné rozšírenie. Skúsenosti s jej praktickým uplatňovaním počas 35 rokov odhalili množstvo významných nedostatkov. Medzi ne patrí nemožnosť dodržiavať správny režim počas liečby. Podľa A. V. Timofejeviča (1954) teda 50 % obetí liečených funkčnou metódou nedodržiavalo požadovaný režim a bolo predčasne prepustených z nemocnice. Iba 10 % obetí vykonalo odporúčanú ambulantnú liečbu. Vysvetľuje to skutočnosť, že po odznení akútnych účinkov úrazu sa obete cítia zdravé, zabúdajú na zlomeninu chrbtice a nechcú sa zaťažovať liečbou. Nie vždy je možné vytvoriť „svalový korzet“ (najmä u starších a obéznych ľudí, u oslabených pacientov so sprievodnými ochoreniami) . Nevýhodou metódy je potreba dlhého pobytu na lôžku atď. Najzávažnejšou nevýhodou tejto metódy je však odmietnutie obnoviť anatomický tvar zlomeného stavca, čo je podľa nášho hlbokého presvedčenia hlavnou príčinou následných komplikácií.
Chirurgické metódy liečby
Chirurgické metódy liečby poranení chrbtice opísané v literatúre sa týkajú liečby rôznych iných klinických foriem jej poranení a priamo nesúvisia s liečbou nekomplikovaných kompresných klinovitých zlomenín tiel bedrových a hrudných stavcov. Až v posledných rokoch niektorí autori navrhli metódy chirurgickej liečby nekomplikovaných kompresných klinovitých zlomenín tiel bedrových a hrudných stavcov.
Komplexná funkčná metóda s použitím svorky a pásky
Metóda, ktorá sa blíži k ideálu na liečbu nekomplikovaných kompresných klinových zlomenín bedrových a dolných hrudných stavcov, je taká, ktorá by umožnila spoľahlivú imobilizáciu poškodeného segmentu chrbtice po obnovení anatomického tvaru zlomeného stavca na obdobie potrebné na hojenie zlomeniny a zároveň by nebránila vytvoreniu „svalového korzetu“, čím by sa postihnutý oslobodil od potreby zostať v posteli a nosiť korzet.
Komplexná funkčná metóda liečby s dočasnou vnútornou fixáciou poškodenej časti chrbtice pomocou „viazacieho“ fixátora, ktorú sme navrhli a vyvinuli za účasti E. A. Ramikha a A. I. Korolevovej, spĺňa niektoré z vyššie uvedených úloh. Základom tejto metódy je dočasná vnútorná fixácia poškodenej časti chrbtice pomocou špeciálneho kovového „viazacieho“ fixátora.
Použitie kovu na fixáciu zlomených stavcov nie je nové. Wilkins (1886) ako prvý zviazal zlomené stavcové oblúky drôtom. Novak (1952) ako prvý použil drôtené stehy pri liečbe nekomplikovaných kompresných klinových zlomenín tiel stavcov u skupiny obetí. Havlin (1961) upravil techniku aplikácie drôtených stehov. Ladio (1959) používa fenestrovaný skrutkový kovový fixátor na stabilizáciu zlomenín a dislokácií hrudnej a bedrovej lokalizácie.
Indikácie: uzavreté nekomplikované kompresné klinové zlomeniny tiel dolných hrudných a bedrových stavcov.
V procese liečby sa konvenčne rozlišujú tri obdobia. Prvé obdobie zahŕňa obdobie od okamihu prijatia obete do nemocnice až po vykonanie chirurgickej internej fixácie.
Cieľom prvého obdobia je eliminovať akútne následky predchádzajúceho zranenia, zlepšiť celkový stav postihnutého, upraviť axiálnu deformáciu chrbtice a obnoviť anatomický tvar zlomeného stavca.
Toto isté obdobie je prípravou na následnú vnútornú fixáciu. Jeho priemerné trvanie je 7 – 10 dní.
Ihneď po prijatí obete do nemocnice, stanovení diagnózy a objasnení miesta poranenia sa na miesto poranenia aplikuje anestézia.
Anestézia zlomeniny stavca sa vykonáva podľa Shnecka. Technika anestézie je opísaná vyššie. Postihnutý sa uloží na tvrdú posteľ. Pod poškodenú časť chrbtice sa umiestni látková hojdacia sieť, na ktorej konce sú pripevnené kovové laná a prehodené cez bloky upevnené k dvom balkánskym rámom na posteli. Na laná sa zavesí záťaž s hmotnosťou 3 – 5 kg. Počas prvých 3 – 5 dní sa záťaž zvyšuje na 12 – 18 kg v závislosti od hmotnosti postihnutého. Pomocou takéhoto postupného nakláňania je možné nielen korigovať axiálnu deformáciu chrbtice, ale aj obnoviť anatomický tvar zlomeniny stavca. Použitie hojdacej siete na nakláňanie je pohodlnejšie pre pacienta aj personál ako použitie vriec s pieskom alebo iných tvrdých nakláňacích zariadení.
Od druhého dňa sa postihnutému začínajú vykonávať terapeutické cvičenia podľa komplexov vyvinutých A. I. Koroľevovou a E. A. Ramikhom. Tieto gymnastické komplexy sú založené na metóde E. F. Drevinga, ktorá je upravená s ohľadom na krátke obdobie pobytu pacienta v posteli a následnú skorú gymnastiku v stoji. Prvý komplex, určený na prvé 2-3 dni, zahŕňa najmä všeobecné hygienické cvičenia. Veľká pozornosť sa venuje dýchacím cvičeniam. Zároveň sa postupne zaraďujú cvičenia zamerané na posilnenie extenzorov chrbta. Na konci prvého obdobia sa zavádzajú cvičenia na aktívnejší tréning chrbtových a brušných svalov, niektoré silové cvičenia pre horné končatiny, „polonožnice“, chôdza na mieste atď.
Druhé obdobie komplexnej funkčnej liečby zahŕňa krátke časové obdobie potrebné na vykonanie vnútornej fixácie poškodenej časti chrbtice chirurgickým zákrokom pomocou kovovej svorky.
Svorka-"kravata" sa skladá zo spojovacej objímky a dvoch hákov. Spojovacia objímka je valcová trubica dlhá 50 mm. Jej vnútorný priemer je 4,5 mm, vonkajší - 6 mm.
Anestézia sa zvyčajne vykonáva lokálnou vrstvenou infiltráciou 0,25% roztokom novokaínu a dopĺňa sa zavedením 1% roztoku novokaínu do tela zlomeného stavca. Je celkom prijateľná a u obzvlášť reaktívnych pacientov je vhodnejšia endotracheálna anestézia. V týchto prípadoch sa v určitých momentoch zákroku vykonáva svalová relaxácia. Počas tohto obdobia sa pacient prevedie na kontrolované dýchanie.
Používa sa univerzálny chirurgický operačný stôl, na ktorom je obeť umiestnená v polohe na bruchu.
Na základe anatomických orientačných bodov, v porovnaní s dostupným anteroposteriórnym spondylogramom, sa lokalizuje tŕňový výbežok zlomeného stavca, ktorý sa označí kovovou injekčnou ihlou vloženou do jeho vrcholu. Treba mať na pamäti, že nie je vždy ľahké a jednoduché určiť tŕňový výbežok zlomeného stavca, pretože zvyčajne v čase operácie sa axiálna deformácia chrbtice eliminuje a bolestivá reakcia na tlak mizne.
Technika operácie vnútornej fixácie poškodenej časti chrbtice je nasledovná. Koža, podkožné tkanivo a povrchová fascia sa vrstvu po vrstve preparujú stredným lineárnym rezom pozdĺž línie spájajúcej vrcholy tŕňových výbežkov. Vrcholy tŕňových výbežkov pokryté supraspinóznym väzom sa odkryjú. Vpravo alebo vľavo, v závislosti od povahy deformácie chrbtice v mostíku poranenia, sa preparuje lumbosakrálna fascia na laterálnej ploche tŕňových výbežkov 0,5 cm od stredovej čiary. Voľba strany disekcie fascie a v konečnom dôsledku strany inštalácie fixátora „tie“ závisí od toho, či existuje uhlová deformácia chrbtice do strany. Ak existuje, je výhodnejšie inštalovať fixátor na konvexnú stranu deformácie; ak nie je žiadna uhlová deformácia, potom nezáleží na tom, na ktorej strane je fixátor inštalovaný.
Veľkosť kožného rezu sa približne rovná dĺžke 4-5 stavcov. Pomocou skalpelu, nožníc a spinálneho raspatory sa dlhé svaly chrbta oddelia od bočného povrchu tŕňových výbežkov a klenú sa čiastočne ostro, čiastočne tupo, pozdĺž dĺžky zlomeniny nadložných a podložných stavcov. Nevyhnutné krvácanie sa pomerne rýchlo zastaví tamponádou gázovými obrúskami namočenými v horúcom fyziologickom roztoku. V rane sa stanú viditeľnými bázy troch tŕňových výbežkov a medzitŕňové priestory vyplnené medzitŕňovými väzmi.
Jeden z hákov svorky-spojky sa odskrutkuje zo spojky. Háky svorky-spojky, z ktorých jeden zostáva v spojení so spojkou, sa svojím ostrým zakriveným koncom zavedú do medzitŕňového priestoru a zakrývajú horný povrch tŕňového výbežku stavca nachádzajúceho sa nad zlomeným stavcom. Spojka sa umiestni na základňu tŕňových výbežkov pozdĺž ich bočného povrchu. Druhý hák, predtým odskrutkovaný, sa svojou špičkou zavedie do medzitŕňového priestoru a zakrýva spodný povrch tŕňového výbežku stavca nachádzajúceho sa pod zlomeným stavcom a jeho koniec, nesúci závit, sa dotýka spojky. Fixácii sa zvyčajne podrobujú tri stavce: poškodený, horný a dolný. Podľa toho sa nainštalujú háky svorky-spojky. Vykoná sa kontrolná röntgenová snímka v predozadnej projekcii, pomocou ktorej sa chirurg presvedčí, že svorka je správne zavedená.
Po overení presnej polohy svorky chirurg znecitliví oblasť zlomeného tela injekciou 10 ml 1% roztoku novokaínu. Táto manipulácia sa samozrejme vykonáva iba vtedy, ak sa zákrok vykonáva v lokálnej anestézii!
Pacientovi sa zavedie do extenznej polohy. Ak je zlomený bedrový stavec, vyvinie sa väčšia hyperextenzia na konci tela pri nohách; ak je poškodený dolný hrudný stavec, vyvinie sa hyperextenzia na konci tela pri hlave. Táto poloha sa pacientovi zavedie pomocou lana, ktoré je upevnené koženou manžetou buď na holeniach postihnutého, alebo na hrudníku a polohe operačného stola.
V hyperextenznej polohe „viazací“ fixátor krúti a stabilizuje poškodený úsek chrbtice v polohe dosiahnutej korekcie. Ak nie je stlačený stavec úplne narovnaný, jeho telo sa ďalej narovnáva napätím fixátora. V hyperextenznej polohe hlavné zaťaženie nadložného úseku chrbtice dopadá na zadný, nepoškodený úsek chrbtice, čo podporuje rýchlejšie hojenie zlomeniny.
Treba vedieť, že pri vykonávaní chirurgického zákroku v lokálnej anestézii je hyperextenzná poloha pre postihnutého dosť nepríjemná. Preto by mal v tejto polohe zostať minimálny čas.
Počas operácie sa vykonáva starostlivá hemostáza. Operačná rana sa zošíva vrstvu po vrstve. Do podkožného tkaniva sa na 24 hodín zavedie gumený pásik. Aplikuje sa aseptický obväz.
Po získaní určitej zručnosti s dôkladným, dôsledným a precíznym vykonávaním operácie nie je jej implementácia náročná a trvá minimálne.
Tretie obdobie komplexnej funkčnej liečby je najdlhšie. Začína sa vlastne od okamihu ukončenia chirurgického zákroku a končí sa zotavením pacienta.
Cieľom tretieho obdobia je čo najskoršia rehabilitácia obete a jej návrat k užitočnej práci.
Prítomnosť silnej a spoľahlivej fixácie poškodenej časti chrbtice, dosiahnutá pomocou fixátora „kravaty“, vytvára optimálne podmienky pre aktívnu funkčnú terapiu, ktorá podporuje najrýchlejšie hojenie zlomeniny a vytvorenie „svalového korzetu“.
Vďaka spoľahlivej vnútornej fixácii poškodenej časti chrbtice je možné 14-16 dní po operácii postaviť postihnutého na nohy a vykonávať aktívne terapeutické cvičenia v stoji. Účinnosť skorých terapeutických cvičení v stoji pri absencii funkčných obmedzení v nepoškodených častiach chrbtice je celkom zrejmá.
Pacient sa uloží na posteľ so štítom v polohe na chrbte. Pod chrbát sa vo výške poškodenej časti chrbtice umiestni hojdacia sieť so závažím na koncoch s hmotnosťou 3-5 kg na každej strane. Počas prvých pooperačných dní sa postihnutému zvyčajne podávajú lieky proti bolesti a antibiotiká. V prípade potreby sa podáva vhodná symptomatická liečba.
Od prvého dňa po operácii sa pacient začína venovať terapeutickým cvičeniam. Súbor gymnastických cvičení na 1. - 3. deň je určený na 10-15 minút a pozostáva zo všeobecných hygienických a všeobecne posilňovacích cvičení. Ide najmä o statické a dynamické dychové cvičenia (plné dýchanie, brušné dýchanie podľa I. M. Sarkizova-Siraziniho). Cvičenia sa vyberajú striktne individuálne, berúc do úvahy stav pacienta.
Na druhý deň po operácii sa postihnutý môže opatrne otočiť na bok. Vymení sa obväz, odstráni sa gumený drén a rana sa revízuje. Aplikuje sa aseptický obväz.
Na 4. deň po operácii sa zavádza súbor cvičení určených na posilnenie svalov dolných končatín a extenzorov chrbta. Pokračujú dychové cvičenia. Týmito gymnastickými cvičeniami sa postihnutý postupne pripravuje na prechod z horizontálnej do vertikálnej polohy. Súbor cvičení je určený na 15-20 minút a opakuje sa 5-6-krát počas dňa.
Od 7. dňa sa zavádza tretia sada gymnastických cvičení. Táto sada zabezpečuje ešte intenzívnejší tréning svalov chrbta a dolných končatín. Okrem toho sa zaraďujú cvičenia v polohe na bruchu. Na 8. – 9. deň sa odstránia stehy. Na 4. – 16. deň sa postihnutému dovolí postaviť. Gymnastické cvičenia tohto obdobia sa spájajú do štvrtej sady. Zvyčajne sa začína sériou cvičení z predchádzajúcich sérií, po ktorých sa postihnutý prenesie do zvislej polohy. Prvý deň si postihnutý zvyčajne zvykne na zvislú polohu, postaví sa k posteli a snaží sa chodiť po oddelení. Gymnastika sa končí sériou dynamických dychových cvičení v polohe na bruchu.
Tri až štyri dni po tom, čo sa postihnutý presunul do vertikálnej polohy, sa vykonávajú gymnastické cvičenia prevažne zo stojacej polohy. Okrem silových cvičení predchádzajúcich komplexov sa zaraďujú aj cvičenia na dolné končatiny a panvu a na extenzory chrbta. Ako odpočinok medzi cvičeniami slúži voľná chôdza a dychové cvičenia. Tento piaty komplex je určený na 35 – 40 minút.
Zvyčajne do konca 3. - začiatku 4. týždňa po operácii vnútornej fixácie je postihnutý prepustený v dobrom stave na ambulantnú liečbu. Doma pokračuje v terapeutických cvičeniach, najmä z piateho komplexu. Trvanie cvičení je 30-40 minút 3-4 krát denne.
Približne do konca druhého mesiaca po operácii je povolená práca, ktorá nie je spojená s výraznou fyzickou námahou. Následne je veľmi žiaduca systematická, neustála cvičebná terapia.
Toto je všeobecná schéma komplexnej funkčnej liečby nekomplikovaných klinovitých kompresných zlomenín bedrových a dolných hrudných stavcov. Prirodzene, v závislosti od individuálnych charakteristík obete, povahy a miesta poranenia, veku atď. sa táto schéma môže líšiť.
Opísaná komplexná funkčná metóda liečby s použitím „tie“ fixátora je metódou voľby pri liečbe rôznych typov nekomplikovaných kompresných klinovitých zlomenín tiel bedrovej a hrudnej chrbtice, najmä nekomplikovaných kompresných klinovitých zlomenín tiel bedrových a hrudných stavcov s rôznym stupňom zníženia ich výšky, nekomplikovaných kompresných klinovitých zlomenín tiel bedrových a hrudných stavcov s ruptúrou kranioventrálneho uhla, kompresných zlomenín bedrových stavcov s ruptúrou lamina interdigitata - tzv. penetrujúcich zlomenín.
S. S. Tkačenko (1970) upravil svorku-„kravatu“, nazval ju „špeciálnou“ a zmenil techniku jej aplikácie. Modifikácia „kravaty“ spočíva v miernej zmene uhla sklonu hákov. Podľa nášho názoru to do istej miery znižuje možnosť jej „práce“ pri krútení. Závažnejšie námietky existujú voči technike zákroku, ktorú odporúča S. S. Tkačenko. Háky-„kravaty“ sa pripevňujú k tŕňovým výbežkom a k polooblúku, pre ktorý sa najskôr odlúpnu žlté väzy, sa vykoná „čiastočná resekcia časti oblúka“ v blízkosti jeho koreňa. Háky-„kravaty“ sa vkladajú do defektov vytvorených počas čiastočnej resekcie oblúkov. Do lúmenu miechového kanála sa tak zavádzajú cudzie kovové telesá, na ktorých prerušenie epidurálne tkanivo určite zareaguje. Je ťažké povedať, aký vplyv budú mať všetky tieto faktory následne na vzťah miechy so stenami miechového kanála.
Autorove odporúčania fixovať v prípade zlomeniny jedného stavca nie 3, ale 4 stavce sú sotva opodstatnené.
Predná spondylodéza pri liečbe uzavretých nekomplikovaných, „penetrujúcich“ zlomenín hrudných stavcov
Uzavreté kompresné klinové zlomeniny hrudných stavcov vznikajú s flexným mechanizmom násilia. V prípadoch poškodenia lebečnej alebo menej často kaudálnej koncovej platničky je poškodená aj medzistavcová platnička – takáto zlomenina by mala byť klasifikovaná ako závažnejšia „penetračná“ zlomenina.
Kompresné zlomeniny bedrových stavcov s ruptúrou kranioventrálneho uhla sú tiež v podstate „penetrujúce“. Pri týchto poraneniach však silný bedrový medzistavcový disk buď netrpí, alebo je jeho poškodenie následne do určitej miery kompenzované jazvovým hojením disku. V hrudnej oblasti sú medzistavcové disky slabé a ich poškodenie spravidla so sebou prináša následný výskyt medzistavcovej osteochondrózy.
Je známe, že akýkoľvek patologický proces v prednej časti chrbtice so sebou prináša rozvoj kyfotickej deformácie. Toto je obzvlášť charakteristické pre hrudnú chrbticu, ktorej anatomickou normou je mierna fyziologická kyfóza. Táto kyfóza sa spravidla zväčšuje a nadobúda patologický charakter po kompresných zlomeninách tiel hrudných stavcov. Deje sa tak v dôsledku takmer nevyhnutného sekundárneho zníženia výšky tela zlomeného stavca. Niektorí chirurgovia sa domnievajú, že klinovitá kompresia jedného stavca a dokonca aj axiálna deformácia chrbtice neovplyvňujú jeho funkciu a nespôsobujú patologické javy. Naše početné pozorovania to nepotvrdzujú. Relatívne malá klinovitá deformácia tela iba jedného stavca bez hrubej axiálnej deformácie chrbtice môže viesť k bolesti, funkčnému zlyhaniu chrbtice a v niektorých prípadoch k postihnutiu.
Existujúce metódy liečby týchto poranení chrbtice nie vždy dokážu zabrániť vzniku týchto patologických javov. Skúsenosti ukazujú, že aj skorá zadná spondylodéza môže byť v týchto prípadoch neúčinná,
Indikáciou pre prednú hrudnú fúziu sú „penetrujúce“ kompresné zlomeniny hrudných stavcov u mladých pacientov.
Hlavným cieľom prednej spondylodézy je udržať normálnu výšku prednej časti poškodeného segmentu chrbtice, zabrániť sekundárnej kompresii tiel poškodených stavcov a axiálnej deformácii chrbtice a zabrániť vzniku medzistavcovej osteochondrózy v poškodených platničkách. Najpriaznivejší čas na zákrok pri absencii kontraindikácií je 5-7 dní po poranení. Úľava od bolesti spočíva v endotracheálnej anestézii s kontrolovaným dýchaním.
Postihnutý je umiestnený na operačnom stole na ľavý bok a mierne otočený na chrbát. Pravá ruka je natiahnutá nahor. Ľavá noha je ohnutá v kolennom a bedrovom kĺbe.
Chirurgický prístup. Uprednostňuje sa pravostranný transpleurálny prístup, ale v prípade potreby sa môže použiť aj ľavostranný prístup. V závislosti od stupňa poškodenia sa volí úroveň prístupu: pre dolnú hrudnú časť - úroveň IX. rebra, pre strednú hrudnú časť - úroveň VI. rebra.
Rez kože sa vykoná pozdĺž zodpovedajúceho rebra od paravertebrálnej oblasti po prednú axilárnu čiaru. Koža, podkožné tkanivo a povrchová fascia sa preparujú vrstvu po vrstve. Povrchový chlopeň periostu sa preparuje pozdĺž rebra, ktoré sa má resekovať. Rebro sa izoluje subperiostálne a resekuje sa pozdĺž dĺžky od krku po prednú axilárnu čiaru. Preparuje sa hlboký chlopeň periostu a parietálna pleura. Otvorí sa a vyšetrí sa pleurálna dutina.
Ak sú prítomné intrapleurálne zrasty, oddelia sa tupou alebo ostrou disekciou v závislosti od ich charakteru. Okraje hrudnej rany sa roztiahnu pomocou skrutkového retraktora. Pľúca sa posunie smerom ku koreňu - anterolaterálny povrch hrudných stavcov sa stane viditeľným a prístupným pre manipuláciu. Cez priesvitnú mediastinálnu pleuru sú viditeľné medzirebrové cievy prechádzajúce pozdĺž predného povrchu tiel hrudných stavcov, vetvy veľkého splanchnického nervu a medzistavcové platničky vyčnievajúce v tvare hrebeňov. Pulzujúca hrudná aorta je jasne viditeľná pozdĺž ľavej axiálnej plochy chrbtice. Vpravo, bližšie k zadnému laterálnemu povrchu tiel hrudných stavcov, je viditeľná žila azygos. Poškodený stavec sa ľahko identifikuje podľa zníženia výšky jeho ventrálnej steny, podľa zúžených platničiek alebo platničiek, ktoré stratili svoj charakteristický tvar hrebeňa. Subpleurálne krvácanie často pomáha pri orientácii.
Ak existuje čo i len najmenšia ťažkosť s lokalizáciou oblasti poškodenia, je potrebné uchýliť sa ku kontrolnej rádiografii s predbežným označením podozrivého miesta poškodenia injekčnými ihlami.
Mediastinálna pleura sa preparuje lineárnymi rezmi pozdĺž dlhej osi chrbtice, mierne vpravo od splanchnickej línie.
Rez mediastinálnej pleury by sa mal vykonať napravo od stredovej čiary, aby sa predišlo konfliktu s hrudným vývodom. Mediastinálna pleura sa oddelí do strán. V prípade potreby je možné pristupovať k aorte, ľavej bočnej ploche stavcov a ľavej paravertebrálnej oblasti z pravého prístupu. Po reze mediastinálnej pleury sa odhalí predný pozdĺžny väz a štruktúry na ňom ležiace. Izolujú sa, podviažu a preparujú sa medzirebrové tepny a žily prechádzajúce pozdĺž prednej plochy stavcov. Vetvy veľkého splanchnického nervu sa izolujú a retrakujú k bočným plochám. Odhalí sa anterolaterálna plocha stavcov, predný pozdĺžny väz a medzistavcové platničky. Dĺžka odkrytia prednej plochy chrbtice závisí od počtu poškodených stavcov.


 [
[