
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Metódy výskumu autonómneho nervového systému
Lekársky expert článku
Posledná kontrola: 07.07.2025

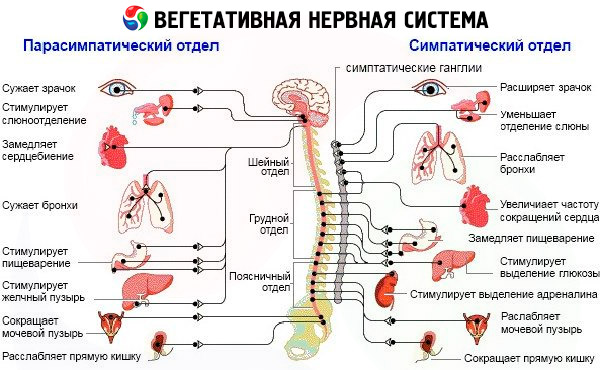
Pri štúdiu autonómneho nervového systému je dôležité určiť jeho funkčný stav. Princípy štúdie by mali byť založené na klinickom a experimentálnom prístupe, ktorého podstatou je funkčné a dynamické štúdium tonusu, autonómnej reaktivity a autonómnej podpory aktivity. Autonómny tonus a reaktivita poskytujú predstavu o homeostatických schopnostiach tela a autonómna podpora aktivity poskytuje predstavu o adaptačných mechanizmoch. Pri prítomnosti autonómnych porúch je potrebné objasniť etiológiu a povahu lézie v každom konkrétnom prípade. Určiť úroveň poškodenia autonómneho nervového systému: suprasegmentálne, segmentálne; prevládajúci záujem mozgových štruktúr: LRC (rhinencefalon, hypotalamus, mozgový kmeň), ďalšie mozgové štruktúry, miecha; parasympatické a sympatické vegetatívne formácie - sympatický reťazec, gangliá, plexusy, parasympatické gangliá, poškodenie sympatických a parasympatických vlákien, konkrétne ich pre- a postgangliových segmentov.
Štúdium vegetatívneho tónu
Pod vegetatívnym (počiatočným) tonusom rozumieme viac či menej stabilné charakteristiky stavu vegetatívnych ukazovateľov počas obdobia „relatívneho pokoja“, teda uvoľnenej bdelosti. Na zabezpečovaní tonusu sa aktívne podieľajú regulačné aparáty, ktoré udržiavajú metabolickú rovnováhu, vzťah medzi sympatickým a parasympatickým systémom.
Výskumné metódy:
- špeciálne dotazníky;
- tabuľky zaznamenávajúce objektívne vegetatívne ukazovatele,
- kombinácia dotazníkov a objektívnych údajov zo štúdie vegetatívneho stavu.
Štúdium autonómnej reaktivity
Vegetatívne reakcie, ktoré sa vyskytujú ako reakcia na vonkajšie a vnútorné podnety, charakterizujú vegetatívnu reaktivitu. Významná je sila reakcie (rozsah kolísania vegetatívnych ukazovateľov) a jej trvanie (návrat vegetatívnych ukazovateľov na pôvodnú úroveň).
Pri štúdiu vegetatívnej reaktivity je potrebné brať do úvahy „zákon počiatočnej úrovne“, podľa ktorého čím vyššia je počiatočná úroveň, tým aktívnejší a napätejší je systém alebo orgán, tým menšia je možná reakcia pri pôsobení rušivých podnetov. Ak sa počiatočná úroveň prudko zmení, potom rušivý agens môže spôsobiť „paradoxnú“ alebo antagonistickú reakciu s opačným znamienkom, t. j. veľkosť aktivácie pravdepodobne súvisí s úrovňou pred stimulom.
Metódy na štúdium vegetatívnej reaktivity: farmakologické - podávanie roztoku adrenalínu, inzulínu, mezatónu, pilokarpínu, atropínu, histamínu atď.; fyzikálne - testy chladu a tepla; vplyv na reflexné zóny (tlak): okulokardiálny reflex (Dagnini - Aschner), sinus-karotidový (Tschermak, Hering), solárny (Thomas, Roux) atď.
Farmakologické testy
Metodika vykonávania testov s adrenalínom a inzulínom. Štúdia sa vykonáva ráno. V horizontálnej polohe sa po 15-minútovom odpočinku subjektu meria krvný tlak, srdcová frekvencia atď. Následne sa pod kožu ramena vstrekne 0,3 ml 0,1% roztoku adrenalínu alebo inzulínu v dávke 0,15 U/kg. Krvný tlak, pulz a dýchanie sa zaznamenávajú 3; 10; 20; 30 a 40 minút po injekcii adrenalínu a po podaní inzulínu sa rovnaké ukazovatele zaznamenávajú každých 10 minút počas 1,5 hodiny. Za zmenu systolického a diastolického tlaku sme považovali výkyvy presahujúce 10 mm Hg, za zmenu srdcovej frekvencie zvýšenie alebo zníženie o 8-10 alebo viac úderov za 1 minútu a za zmenu dýchania o 3 alebo viac úderov za 1 minútu.
Vyhodnotenie vzoriek. Boli identifikované tri stupne autonómnej reaktivity: normálna, zvýšená, znížená. V skupine zdravých jedincov sa zistilo nasledovné:
- nedostatok odpovede na podanie farmakologickej látky u 1/3 vyšetrených;
- čiastočná (slabá) vegetatívna reakcia, charakterizovaná zmenou jedného alebo dvoch objektívnych ukazovateľov (krvný tlak, pulz alebo dýchanie), niekedy v kombinácii s miernymi subjektívnymi pocitmi alebo zmenou troch objektívnych ukazovateľov bez subjektívnych pocitov - u 1/3 vyšetrených;
- výrazná (zvýšená) vegetatívna reakcia, pri ktorej dochádza k zmene všetkých troch zaznamenaných objektívnych ukazovateľov v kombinácii s prejavom subjektívnych ťažkostí (pocit búšenia srdca, zimnica, pocit vnútorného napätia alebo naopak slabosť, ospalosť, závraty atď.) - u 1/3 vyšetrených.
V závislosti od povahy vegetatívnych posunov a subjektívnych pocitov sa rozlišujú sympatoadrenálne, vagus-insulárne, zmiešané a bifázické reakcie (pri druhých môže byť prvá fáza sympatoadrenálna a druhá parasympatická alebo naopak).
Fyzická aktivita
Metodika vykonania studeného testu. Krvný tlak a srdcová frekvencia sa merajú v ležiacej polohe. Potom subjekt spustí ruku druhej ruky na zápästie do vody s teplotou +4 °C a drží ju 1 minútu. Krvný tlak a srdcová frekvencia sa zaznamenávajú bezprostredne po ponorení ruky do vody, 0,5 a 1 minútu po ponorení a potom - po vybratí ruky z vody - sa zaznamenáva krvný tlak a srdcová frekvencia, kým nedosiahnu počiatočnú úroveň. Ak sa srdcová frekvencia vyšetruje pomocou EKG, potom sa spočíta počet R vĺn alebo RR intervalov v stanovených časových intervaloch a všetko sa prepočíta na srdcovú frekvenciu za 1 minútu.
Vyhodnotenie testu. Normálna vegetatívna reaktivita - zvýšenie systolického krvného tlaku o 20 mm Hg, diastolického - o 10-20 mm Hg po 0,5-1 min. Maximálne zvýšenie krvného tlaku - 30 sekúnd po začiatku ochladzovania. Návrat krvného tlaku na pôvodnú úroveň - po 2-3 min.
Patologické odchýlky:
- hyperexcitabilita vazomotorov (hyperreaktivita) - silné zvýšenie systolického a diastolického krvného tlaku, teda výrazná sympatická reakcia (zvýšená autonómna reaktivita);
- znížená excitabilita vazomotorov (hyporeaktivita) - mierne zvýšenie krvného tlaku (zvýšenie diastolického tlaku menej ako 10 mm Hg), slabá sympatická reakcia (znížená autonómna reaktivita);
- zníženie systolického a diastolického tlaku - parasympatická reakcia (alebo zvrátená reakcia).
Tlak na reflexné zóny
Okulokardiálny reflex (Dagnini-Aschner). Technika testu: po 15 minútach ležania v pokoji zaznamenávajte EKG počas 1 minúty s následným počítaním srdcovej frekvencie počas 1 minúty (počiatočné pozadie). Potom tlačte končekmi prstov na obe očné buľvy, kým sa neobjaví mierny pocit bolesti. Môže sa použiť okulokompresor Barré (tlak 300-400 g). 15-25 sekúnd po začiatku tlaku zaznamenávajte srdcovú frekvenciu počas 10-15 sekúnd pomocou EKG. Počítajte počet vĺn R počas 10 sekúnd a prepočítavajte ich počas 1 minúty.
Srdcovú frekvenciu je možné zaznamenať aj po ukončení tlaku po dobu ďalších 1-2 minút. V tomto prípade sa srdcová frekvencia berie ako percentuálny nárast RR intervalu počas posledných 10 sekúnd tlaku na očné buľvy oproti priemernej hodnote RR intervalov vypočítanej počas piatich 10-sekundových RR segmentov pred začiatkom tlaku.
Srdcovú frekvenciu môžete vypočítať aj nie zo záznamu EKG, ale palpáciou každých 10 sekúnd počas 30 sekúnd.
Interpretácia: normálne spomalenie srdcovej frekvencie - normálna autonómna reaktivita; silné spomalenie (parasympatická, vagová reakcia) - zvýšená autonómna reaktivita; slabé spomalenie - znížená autonómna reaktivita; žiadne spomalenie - zvrátená autonómna reaktivita (sympatická reakcia).
Normálne sa po niekoľkých sekundách od začiatku tlaku srdcová frekvencia spomalí v priebehu 1 minúty o 6-12 úderov. EKG ukazuje spomalenie sínusového rytmu.
Všetky testovacie hodnotenia ukazujú silu aj charakter reakcie. Digitálne údaje získané pri vyšetrení zdravých ľudí však nie sú u rôznych autorov rovnaké, pravdepodobne z viacerých dôvodov (rôzna počiatočná srdcová frekvencia, rôzne metódy zaznamenávania a spracovania). Vzhľadom na rôznu počiatočnú srdcovú frekvenciu (viac alebo menej ako 70 – 72 úderov za 1 minútu) je možné vypočítať pomocou Galyuovho vzorca:
X = HRsp/HRsi x 100,
Kde HRsp je srdcová frekvencia vo vzorke; HRsi je počiatočná srdcová frekvencia; 100 je konvenčné číslo srdcovej frekvencie.
Spomalenie pulzu podľa Galuovho vzorca sa rovná: 100 - X.
Za normu považujeme hodnotu M±a, kde M je priemerná hodnota srdcovej frekvencie za 1 minútu v skúmanej skupine; o je štandardná odchýlka od M. Ak je hodnota vyššia ako M+g, mali by sme hovoriť o zvýšenej vegetatívnej reaktivite (sympatickej alebo parasympatickej), ak je hodnota nižšia, mali by sme hovoriť o zníženej vegetatívnej reaktivite. Považujeme za potrebné vykonať výpočty týmto spôsobom aj pre ďalšie testy vegetatívnej reaktivity.
Výsledky štúdie srdcovej frekvencie vo vzorkách od zdravých jedincov
Skúsiť |
M±a |
Okulokardiálny reflex |
-3,95 ± 3,77 |
Reflex karotického sínusu |
4,9 ± 2,69 |
Solárny reflex |
-2,75 ± 2,74 |
Karotický sinoartikulárny reflex (Tschermak-Gering). Technika testu: po 15 minútach adaptácie (pokoja) v ležiacej polohe sa za 1 minútu (EKG záznam - 1 minúta) spočíta srdcová frekvencia - počiatočné pozadie. Potom sa striedavo (po 1,5-2 s) tlačí prstami (ukazovákom a palcom) na oblasť hornej tretiny m. sternoclaidomastoideus mierne pod uhlom dolnej čeľuste, kým sa nepocíti pulzácia karotickej tepny. Odporúča sa začať s tlakom na pravej strane, pretože účinok podráždenia vpravo je silnejší ako vľavo. Tlak by mal byť ľahký, nespôsobujúci bolesť, počas 15-20 s; od 15. sekundy sa začne zaznamenávať srdcová frekvencia pomocou EKG počas 10-15 s. Potom sa tlak zastaví a srdcová frekvencia za minútu sa vypočíta na základe frekvencie R vĺn EKG. Výpočet sa môže vykonať na základe intervalu RR, ako pri štúdiu okulokardiálneho reflexu. Stav následného účinku je možné zaznamenať aj 3 a 5 minút po ukončení tlaku. Niekedy sa zaznamenáva arteriálny tlak a frekvencia dýchania.
Interpretácia: hodnoty získané od zdravých jedincov sa považujú za normálne zmeny srdcovej frekvencie, t. j. za normálnu autonómnu reaktivitu.
Hodnoty nad touto hodnotou naznačujú zvýšenú vegetatívnu reaktivitu, teda zvýšenú parasympatickú alebo nedostatočnú sympatickú aktivitu, zatiaľ čo hodnoty pod touto hodnotou naznačujú zníženú vegetatívnu reaktivitu. Zvýšená srdcová frekvencia naznačuje skreslenú reakciu. Podľa iných autorov [Rusetsky II, 1958; Birkmayer W., 1976 a ďalší] sa za normu považuje spomalenie srdcovej frekvencie po 10 s na 12 úderov za 1 min, pokles arteriálneho tlaku na 10 mm, spomalenie frekvencie dýchania a niekedy aj zvýšenie vlny T na EKG najmenej o 1 mm.
Patologické odchýlky: náhle a významné spomalenie srdcovej frekvencie bez poklesu krvného tlaku (vagokardiálny typ); silný pokles krvného tlaku (nad 10 mm Hg) bez spomalenia pulzu (depresorový typ); závraty, mdloby bez zmeny krvného tlaku alebo pulzu alebo so zmenami týchto ukazovateľov (cerebrálny typ) - zvýšenie krvného tlaku [Birkmayer W., 1976]. Preto je vhodné vypočítať hodnoty M±a.
Solárny reflex - epigastrický reflex (Toma, Roux). Technika testu: v pokoji, v polohe na chrbte s uvoľnenými brušnými svalmi, sa pred testom zaznamená EKG (pozadie), srdcová frekvencia sa určí podľa RR intervalov EKG. Môže sa vyšetriť aj arteriálny tlak (počiatočné ukazovatele pozadia). Tlak na solar plexus sa aplikuje rukou, kým sa nepocíti pulzácia brušnej aorty.
Po 20-30 sekundách od začiatku tlaku sa srdcová frekvencia opäť zaznamenáva počas 10-15 sekúnd pomocou EKG. Srdcová frekvencia sa vypočíta na základe počtu R vĺn na EKG počas 10 sekúnd a prepočíta sa za minútu. Výpočet sa môže vykonať na základe RR intervalu rovnakým spôsobom ako pri štúdiu okulokardiálneho reflexu (pozri vyššie).
Interpretácia: hodnota M±o sa berie ako norma. Určuje sa stupeň expresie - normálna, zvýšená alebo exprimovaná, znížená a perverzná reaktivita a charakter reakcie - sympatická, vagová alebo parasympatická.
Podľa II. Rusetského (1958), W. Birkmayera (1976) sa zaznamenáva niekoľko typov reakcií:
- reflex chýba alebo je invertovaný (pulz nie je dostatočne spomalený alebo zrýchlený) - sympatický typ reakcie;
- pozitívny reflex - spomalenie nad 12 úderov za 1 minútu - parasympatický typ;
- spomalenie 4-12 úderov za 1 minútu - normálny typ.
V testoch reaktivity je možné vypočítať koeficienty uvedené pri štúdii vegetatívneho tonusu. Výsledky získané v testoch poskytujú predstavu o sile, charaktere a trvaní vegetatívnych reakcií, t. j. o reaktivite sympatických a parasympatických častí ANS.
Výskum vegetatívnej podpory aktivity
Štúdium vegetatívnej podpory rôznych foriem činnosti prináša aj dôležité informácie o stave vegetatívneho nervového systému, keďže vegetatívne zložky sú povinným sprievodcom akejkoľvek činnosti. Ich registráciu nazývame štúdiom vegetatívnej podpory činnosti.
Ukazovatele vegetatívnej podpory nám umožňujú posúdiť primeranú vegetatívnu podporu správania. Normálne je prísne korelovaná s formou, intenzitou a trvaním deja.
Metódy štúdia vegetatívnej podpory aktivity
V klinickej fyziológii sa štúdium vegetatívnej podpory vykonáva pomocou experimentálneho modelovania aktivity:
- fyzická - dávkovaná fyzická aktivita: bicyklová ergometria, dávkovaná chôdza, zdvíhanie nôh v ľahu v horizontálnej polohe o 30-40° určitý počet krát za určitý čas, dvojstupňový Master's test, dávkované drepy, bench press s dynamometrom do 10-20 kg atď.;
- test polohy - prechod z horizontálnej do vertikálnej polohy a naopak (ortoklinostatický test);
- mentálna - mentálna aritmetika (jednoduchá - odčítanie 7 od 200 a zložitá - násobenie dvojciferných čísel dvojcifernými číslami), skladanie slov, napríklad 7 slov so 7 písmenami atď.;
- emocionálne - modelovanie negatívnych emócií: hrozba úrazu elektrickým prúdom, reprodukcia negatívnych emocionálnych situácií zažitých v minulosti alebo špeciálne vyvolanie negatívnych emócií spojených s chorobou, vyvolanie emocionálneho stresu pomocou metódy Kurta Lewina atď. Modelovanie pozitívnych emócií rôznymi spôsobmi, napríklad rozprávanie o dobrom výsledku choroby atď. Na registráciu vegetatívnych posunov sa používajú nasledujúce parametre: kardiovaskulárny systém: srdcová frekvencia, variabilita PC, krvný tlak, ukazovatele REG, pletyzmografia atď.; dýchací systém - frekvencia dýchania atď.; skúma sa galvanický kožný reflex (GSR), hormonálny profil a ďalšie parametre.
Študované parametre sa merajú v pokoji (počiatočný vegetatívny tonus) a počas aktivity. Zvýšenie parametra počas tohto obdobia sa hodnotí ako II vegetatívna podpora aktivity. Interpretácia: získané údaje sa interpretujú ako normálna vegetatívna podpora aktivity (posuny sú rovnaké ako v kontrolnej skupine), nadmerná (posuny sú intenzívnejšie ako v kontrolnej skupine), nedostatočná (posuny sú menej výrazné ako v kontrolnej skupine).
Aktivitu zabezpečuje prevažne ergotropný systém. Preto bol stav ergotropných zariadení posudzovaný podľa stupňa odchýlky od počiatočných údajov.
Štúdium vegetatívnej podpory v ortoklinostatickom teste. Tento test opísali mnohí autori [Rusetsky II, 1958; Chetverikov NS, 1968 a ďalší] a má niekoľko modifikácií založených na Shelongovom hemodynamickom teste. Uvedieme len dva z jeho variantov. Prvý variant (klasický) je opísaný v manuáli W. Birkmayera (1976); druhý variant, ktorého sa v poslednom čase držíme, spočíva vo vykonaní testu a spracovaní získaných výsledkov metódou navrhnutou Z. Servitom (1948).
Ortoklinostatické testy, vykonávané aktívne a nie s pomocou otočného stola, považujeme nielen za hemodynamické testy, ale aj za testy vegetatívnej podpory aktivity, teda vegetatívnych posunov, ktoré zabezpečujú prechod z jednej polohy do druhej a následne udržanie novej polohy.
Metóda prvého variantu. V pokoji a v horizontálnej polohe sa meria srdcová frekvencia a krvný tlak. Potom pacient pomaly, bez zbytočných pohybov, vstane a postaví sa do pohodlnej polohy pri posteli. Ihneď vo vertikálnej polohe sa meria pulz a krvný tlak a potom sa toto meria v minútových intervaloch počas 10 minút. Subjekt môže zostať vo vertikálnej polohe 3 až 10 minút. Ak sa na konci testu objavia patologické zmeny, merania by sa mali pokračovať. Pacienta sa požiada, aby si opäť ľahol; ihneď po ľahnutí sa krvný tlak a srdcová frekvencia merajú v minútových intervaloch, kým nedosiahnu počiatočnú hodnotu.
Interpretácia. Normálne reakcie (normálna vegetatívna podpora aktivity): pri vstávaní - krátkodobé zvýšenie systolického tlaku na 20 mm Hg, v menšej miere diastolického tlaku a prechodné zvýšenie srdcovej frekvencie na 30 za 1 min. Počas státia môže systolický tlak niekedy klesnúť (o 15 mm Hg pod počiatočnú úroveň alebo zostať nezmenený), diastolický tlak zostáva nezmenený alebo mierne stúpa, takže amplitúda tlaku voči počiatočnej úrovni sa môže znížiť. Srdcová frekvencia počas státia sa môže zvýšiť na 40 za 1 min oproti počiatočnej. Po návrate do počiatočnej polohy (horizontálnej) by sa arteriálny tlak a srdcová frekvencia mali vrátiť na počiatočnú úroveň do 3 minút. Krátkodobé zvýšenie tlaku sa môže vyskytnúť ihneď po ľahnutí. Nie sú žiadne subjektívne ťažkosti.
Porušenie vegetatívnej podpory aktivity sa prejavuje nasledujúcimi príznakmi:
- Zvýšenie systolického tlaku o viac ako 20 mm Hg.
- Diastolický tlak sa tiež zvyšuje, niekedy výraznejšie ako systolický tlak, v iných prípadoch klesá alebo zostáva na rovnakej úrovni;
- Nezávislé zvýšenie iba diastolického tlaku pri vstávaní;
- Zvýšenie srdcovej frekvencie pri vstávaní o viac ako 30 za 1 minútu;
- Pri vstávaní môžete pocítiť príval krvi do hlavy a zatemnenie videnia.
Všetky vyššie uvedené zmeny naznačujú nadmernú vegetatívnu podporu.
- Prechodný pokles systolického tlaku o viac ako 10-15 mm Hg bezprostredne po postavení sa. Súčasne sa môže diastolický tlak súčasne zvýšiť alebo znížiť, takže amplitúda tlaku (pulzný tlak) sa výrazne zníži. Sťažnosti: hojdanie a pocit slabosti pri postavení sa. Tieto javy sa interpretujú ako nedostatočná vegetatívna podpora.
- Počas státia systolický tlak klesá o viac ako 15-20 mm Hg pod počiatočnú úroveň. Diastolický tlak zostáva nezmenený alebo mierne stúpa - porucha hypotonickej regulácie, ktorú možno považovať aj za nedostatočnú vegetatívnu podporu, za adaptačnú poruchu. Pokles diastolického tlaku (hypodynamická regulácia podľa W. Birkmayera, 1976) možno tiež považovať za rovnaký spôsob. Pokles amplitúdy arteriálneho tlaku v porovnaní s počiatočnou úrovňou o viac ako 2-násobok naznačuje nielen regulačné poruchy, ale podľa nášho názoru aj poruchu vegetatívnej podpory.
- Zvýšenie srdcovej frekvencie počas státia o viac ako 30-40 za 1 minútu pri relatívne nezmenenom arteriálnom tlaku je nadmerná vegetatívna podpora (porucha tachykardickej regulácie podľa W. Birkmayera, 1976). Môže sa vyskytnúť ortostatická tachypnoe.
Zmeny EKG počas ortoklinostatického testu: zvýšenie sínusovej pulznej frekvencie, zvýšenie vlny P v II a III štandardných zvodoch, skrátenie intervalu ST a sploštenie alebo negatívna vlna T v II a III zvodoch. Tieto javy sa môžu vyskytnúť buď bezprostredne po postavení sa, alebo počas dlhšieho státia. Ortostatické zmeny možno pozorovať aj u zdravých ľudí. Nenaznačujú srdcovú chybu: ide o porušenie vegetatívneho zásobenia spojené so sympatiktoniou - nadmerným zásobením.
Pravidlá pre prechod do ležiacej polohy a v ležiacej polohe sú rovnaké.
Metóda druhého variantu. Po 15 minútach odpočinku v horizontálnej polohe sa subjektu zmeria arteriálny tlak, srdcová frekvencia sa zaznamenáva záznamom EKG počas 1 minúty. Subjekt sa pokojne postaví do vertikálnej polohy, čo trvá približne 8-10 sekúnd. Potom sa EKG opäť kontinuálne zaznamenáva vo vertikálnej polohe počas 1 minúty, zaznamenáva sa arteriálny tlak. Potom sa v 3. a 5. minúte státia zaznamená EKG počas 20 sekúnd a v rovnakých časových intervaloch po zaznamenaní EKG sa meria arteriálny tlak. Potom si subjekt ľahne (klinostatický test) a opäť sa zaznamenávajú rovnaké vegetatívne indexy podľa vyššie uvedenej metódy v rovnakých časových intervaloch. Srdcová frekvencia sa zaznamenáva počítaním R vĺn v 10-sekundových intervaloch EKG.
Údaje získané počas minútového intervalu ortostatických a klinostatických testov sa spracúvajú podľa Z. Servita (1948). Vypočítavajú sa nasledujúce ukazovatele:
1. Priemerné ortostatické zrýchlenie za 1 minútu (AOA). Rovná sa súčtu zvýšenia vzhľadom na počiatočnú srdcovú frekvenciu v prvom 10-sekundovom segmente minúty, druhom a šiestom, delené 3:
SOU = 1 + 2 + 6 / 3
Index ortostatickej lability (OLI) je rozdiel medzi najvyššou a najnižšou srdcovou frekvenciou v ortostatickej polohe počas 1 minúty (vybranej zo šiestich 10-sekundových intervalov prvej minúty) - minimálny rozsah kolísania srdcovej frekvencie v ortostatickom teste.
Klinostatické spomalenie (CD) je najväčšie spomalenie srdcovej frekvencie do 1 minúty v ľahu po prechode z vertikálnej polohy.
Ortoklinostatický rozdiel (OCD) je rozdiel medzi najväčším zrýchlením a najväčším spomalením počas orto- a klinostatických testov (výpočet sa vykonáva aj pre šesť 10-sekundových intervalov počas 1 minúty testu).
Klinostatický index lability (KIL) je rozdiel medzi najväčším a najmenším spomalením srdcovej frekvencie počas klinostatického testu (vybraného z 10-sekundových intervalov 1 minúty v horizontálnej polohe). Celý výpočet sa vykonáva do 1 minúty v stoji a ľahu a potom sa vypočíta srdcová frekvencia v 3. a 5. minúte a hodnota arteriálneho tlaku. Za normu sa berú hodnoty M±a získané u zdravých jedincov v rôznych časových intervaloch špecifikovaných testov.
Dynamická štúdia stavu autonómneho nervového systému poskytuje predstavu o jeho počiatočnom autonómnom tonuse (určenom stavom periférnych autonómnych formácií), autonómnej reaktivite a autonómnej podpore aktivity, ktorá je určená stavom suprasegmentálnych systémov mozgu, ktoré organizujú adaptívne správanie.
Okrem vyššie opísanej funkčno-dynamickej metódy, ktorú klinickí lekári široko používajú s registráciou špecifikovaných parametrov na charakterizáciu stavu autonómneho nervového systému v pokoji a pri záťaži, sa používa REG, ktorá poskytuje nepriame informácie o veľkosti pulznej krvnej náplne, stave cievnej steny hlavných ciev, relatívnej rýchlosti prietoku krvi, vzťahu medzi arteriálnym a venóznym obehom. Rovnaké problémy sa riešia aj pomocou pletyzmografie: zvýšenie oscilácie, t. j. dilatácia ciev, sa hodnotí ako pokles sympatických vplyvov; zníženie oscilácie, tendencia k zúženiu - ako ich zvýšenie. Ultrazvuková dopplerografia (USDG) indikuje stav cievneho riečiska, čo nepriamo odráža aj stav autonómneho nervového systému.
Štúdium neuromuskulárnej dráždivosti
Najčastejšie používané objektívne testy sú:
Vyvolanie Chvostekovho symptómu v pokoji a po 5 minútach hyperventilácie. Vyvolanie Chvostekovho symptómu sa vykonáva úderom neurologického kladivka v bode pozdĺž stredovej čiary spájajúcej kútik úst a ušný lalôčik. Stupeň prejavu sa meria:
- I. stupeň - redukcia labiálnej komisúry;
- II. stupeň - pridanie redukcie krídla nosa;
- III. stupeň - okrem vyššie opísaných javov sa stiahne aj kruhový očný sval;
- IV. stupeň - prudké stiahnutie svalov celej polovice tváre.
Hyperventilácia trvajúca 5 minút vedie k výraznému zvýšeniu stupňa expresie [Аlаjouianine Th. a kol., 1958; Klotz HD, 1958]. U zdravých ľudí sa pozitívny Chvostekov príznak vyskytuje u 3 – 29 %. Pri neurogénnej tetánii je pozitívny v 73 % prípadov.
Manžetový test (Trousseauov príznak). Technika: na rameno pacienta sa na 5-10 minút aplikuje arteriálny škrtidlo alebo pneumatická manžeta. Tlak v manžete by sa mal udržiavať o 5-10 mm Hg nad systolickým tlakom pacienta. Po odstránení kompresie v postischemickom štádiu sa vyskytujú karpopedálne kŕče, fenomén „ruky pôrodníka“. Frekvencia Trousseauovho príznaku pri tetánii sa pohybuje od 15 do 65 %. Indikuje vysokú úroveň periférnej neuromuskulárnej dráždivosti.
Trousseau-Bonsdorffov test. Technika: pacientovi sa na rameno umiestni pneumatická manžeta a tlak sa v nej udržiava 10 minút na úrovni o 10-15 mm Hg vyššej ako je systolický tlak pacienta, čo spôsobuje ischémiu ramena. V druhej polovici ischemického obdobia sa pridáva hyperventilácia (maximálne hlboké nádychy a výdychy s frekvenciou 18-20 za 1 minútu) počas 5 minút. Výsledky testu: slabo pozitívne - výskyt viditeľných fascikulácií v medzikostných svaloch, najmä v oblasti prvého interfalangeálneho priestoru, zmena tvaru ruky (sklon k rozvoju „pôrodníckej ruky“); pozitívne - výrazný obraz karpopedálneho spazmu; negatívne - absencia vyššie opísaných javov.
Elektromyografické vyšetrenie. Počas EMG vyšetrenia sa zaznamenáva určitý typ elektrickej aktivity svalov zapojených do tetanického kŕča. Aktivita je charakterizovaná po sebe idúcimi potenciálmi (duplety, triplety, multiplety), ktoré sa vyskytujú v krátkych časových intervaloch (4-8 ms) s frekvenciou 125-250 pps. Takéto potenciály a ďalšie javy v EMG sa vyskytujú počas sledovaného obdobia pomocou provokačných testov.
Ďalšie testy, ktoré odhaľujú neuromuskulárnu dráždivosť: Bechterevov syndróm lakťa, Schlesingerov príznak, príznak svalového valčeka, ale sú menej informatívne a používajú sa menej často.
Metódy štúdia hyperventilačného syndrómu
- Analýza subjektívnych pocitov (sťažností) charakterizovaných polysystémovosťou a súvislosťou sťažností s respiračnou funkciou.
- Prítomnosť respiračných porúch počas alebo na začiatku ochorenia.
- Pozitívne výsledky hyperventilačného testu.
- Testy neuromuskulárnej dráždivosti.
- Možnosť zastavenia hyperventilačného paroxyzmu vdýchnutím zmesi vzduchu obsahujúcej 5 % CO2 alebo vdýchnutím „do vrecka“ (papiera alebo polyetylénu) na akumuláciu vlastného CO2, pomocou ktorého sa záchvat zastaví.
- Pacient má hypokapniu v alveolárnom vzduchu a alkalózu v krvi.
Technika hyperventilačného testu: pacient je v horizontálnej alebo pololežiacej polohe (na stoličke). Začne zhlboka dýchať frekvenciou 16-22 dychov za 1 minútu. Test trvá v závislosti od tolerancie 3 až 5 minút. Pozitívny hyperventilačný test má dva varianty progresie. Prvý variant: počas testu dochádza k emocionálnym, vegetatívnym, tetanickým a iným zmenám, ktoré vymiznú 2-3 minúty po jeho ukončení. Druhý variant: hyperventilácia vedie k rozvoju vegetatívneho paroxyzmu, ktorý po začatí počas testu pokračuje aj po jeho ukončení. Prechod testu do plnohodnotného paroxyzmu sa pozoruje spočiatku pri dýchaní, subjekt nedokáže zastaviť hyperventiláciu a naďalej dýcha často a hlboko. Respiračná tieseň je sprevádzaná vegetatívnymi, svalovo-tonickými a emocionálnymi poruchami. Všeobecne sa uznáva, že výskyt subjektívnych pocitov počas testu, ktoré sa podobajú tým, ktoré vznikajú spontánne, je pozitívnym kritériom pre stanovenie diagnózy hyperventilačného syndrómu.
Vo veku nad 50 rokov by sa mal test vykonávať s opatrnosťou. Kontraindikáciami sú vysoký krvný tlak, prítomnosť srdcovej a pľúcnej patológie, závažná ateroskleróza.
Ďalšie metódy štúdia funkčného stavu nervového systému
Výskum emocionálnych a osobných charakteristík
Vegetatívne poruchy, najmä na mozgovej úrovni, sú psychovegetatívne. Preto je pri vegetatívnych poruchách potrebné vyšetriť aj mentálnu sféru. Jednou z metód jej štúdia je podrobné štúdium psychoanamnézy, ktoré zisťuje prítomnosť psychologických tráum z detstva a súčasných psychologických tráum. Dôležitá je klinická analýza emocionálnych porúch. Psychologické vyšetrenie sa vykonáva pomocou rôznych metód: metóda mnohostrannej osobnostnej štúdie (MIP) v modifikácii F. B. Berezinu a M. I. Miroshnikova (1976), Spielbergerove, Eysenckove, Cattellove testy, ako aj Rorschachov projektívny test, tematický apercepčný test (TAT), test nedokončených viet, Rosenzweigov test (frustračný test) atď. Najinformatívnejšie testy pri štúdiu vegetatívnych porúch sú MIP, Spielbergerove, Cattellove.
Elektrofyziologické štúdie
EEG sa používa nielen na objasnenie lokalizácie procesu a v niektorých prípadoch aj jeho povahy (epileptické hypersynchrónne generalizované výboje), ale aj na štúdium funkčného stavu nešpecifických aktivačných a deaktivačných systémov mozgu počas spánku, v uvoľnenom a napätom bdení, ktoré je modelované rôznymi záťažami: hyperventiláciou, svetlom, zvukovou stimuláciou, emocionálnym stresom, psychickou záťažou atď.
Najbežnejšou metódou testovania nešpecifických mozgových systémov je polygrafický záznam EEG, EKG, GSR, EMG a respiračnej frekvencie. Posuny v týchto ukazovateľoch odrážajú vzťahy medzi vzostupnými a zostupnými aktivačnými systémami - Mi. Vzťah a stav desynchronizujúcich (retikulárna formácia mozgového kmeňa) a synchronizujúcich (talamokortikálny systém) mozgových systémov sa posudzuje vizuálnou a počítačovou analýzou EEG (výpočet a-indexu, indexu aktuálnej synchronizácie atď.). Počas spánku umožňujú EEG dáta získať informácie o charakteristikách reprezentácie rôznych štádií spánku, ich latentných obdobiach, spánkových cykloch a motorickej aktivite (SMA).
V posledných rokoch využitie počítačovej technológie výrazne rozšírilo možnosti neurofyziologického výskumu. Použitie metódy priemerovania umožnilo izolovať potenciály súvisiace s udalosťami zo spontánneho EEG, najmä tie, ktoré sú spôsobené senzorickými a motorickými stimulmi.
Štúdium somatosenzorických evokovaných potenciálov teda umožňuje efektívne a diferencované posúdenie funkčného stavu rôznych úrovní špecifických a nešpecifických aferentačných systémov.
Štúdium mechanizmov organizácie konania a efektorových systémov umožňuje zaznamenať motorický potenciál spojený s vykonávaním dobrovoľných pohybov a odrážajúci tak všeobecné procesy organizácie konania a rozhodovania, ako aj lokálnejšie mechanizmy aktivácie kortikálnych motorických neurónov.
Registrácia podmienenej negatívnej odchýlky (CND) sa používa na štúdium mechanizmov cielenej pozornosti, motivácie a pravdepodobnostného predpovedania, čo nám umožňuje posúdiť stav nešpecifických mozgových systémov.
Štúdium vlastností mechanizmov topografickej organizácie mozgovej aktivity je možné pomocou zostavenia spektrálnych máp spontánneho EEG.
Komprimovaná spektrálna analýza (CSA) s využitím algoritmu rýchlej Fourierovej transformácie umožňuje určiť spektrálny výkon EEG rytmov a ich reaktivitu na rôzne funkčné zaťaženia, čo tiež poskytuje informácie o stave nešpecifických mozgových systémov. Okrem toho CSA EEG odhaľuje povahu interhemisférickej interakcie (interhemisférická asymetria) zapojenej do adaptačných reakcií.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Štúdium hormonálnych a neurohumorálnych funkcií
Vegetatívne poruchy sa často kombinujú s neuroendokrinno-metabolickými poruchami. Sú založené na zmenách neurohormonálnych a neurohumorálnych pomerov (v dôsledku zmien v mediácii neurotransmiterov), ktoré sú zase indikátormi adaptačných schopností tela a stavu ergo- a trofotropných systémov.
V niektorých prípadoch je potrebné vyšetriť hormonálny profil aj neurohumorálne vzťahy: funkciu štítnej žľazy (bazálny metabolizmus pomocou komplexnej rádioizotopovej absorpčnej metódy I), stav systému hypotalamus-hypofýza-kôra nadobličiek (stanovenie kortikosteroidov a ich metabolitov v krvi a moči), vyšetrenie funkcie vaječníkov (rektálna teplota, symptóm zrenice, CII, hormonálny profil), metabolizmus sacharidov, bielkovín, vody a solí atď.
Na štúdium stavu neurohumorálnych vzťahov sa v krvi, moči a mozgovomiechovom moku stanovuje obsah katecholamínov (adrenalín, noradrenalín, dopamín, DOPA a ich metabolity), acetylcholínu a jeho enzýmov, histamínu a jeho enzýmov (diamínoxidáza), histamínopexický účinok (HPE) serotonínu vylučovaním 5-OIAC močom.
Zároveň sa tieto ukazovatele môžu použiť na posúdenie stavu špecifických aj nešpecifických systémov LRK, ako aj reakcie centrálnych ergo- a trofotropných aparátov a periférnych vegetatívnych systémov.
Humorálne (elektrolytické) štúdie sodíka, draslíka, celkového vápnika, anorganického fosforu, chlóru, oxidu uhličitého a horčíka pomáhajú identifikovať latentnú neurogénnu tetániu. Stanovujú sa koeficienty udávajúce pomer monovalentných iónov (sodík, draslík) k bivalentným (vápnik, horčík). Neurogénny tetanický syndróm (NTS) je prevažne normokalcemický, ale existuje relatívna tendencia k hypokalcémii. U pacientov s NTS je koeficient odrážajúci prevahu monovalentných iónov nad bivalentnými významne zvýšený.
Štúdium funkcií segmentálneho oddelenia autonómneho nervového systému
Rozvoj modernej výučby patológie autonómneho nervového systému si vyžiadal revíziu starých metodologických prístupov a vývoj nových výskumných metód. Na metódy, ktoré sa dnes vyvíjajú, sa kladú špeciálne požiadavky. Testy pre autonómny výskum musia byť:
- dostatočne informatívne, pokiaľ ide o autonómnu dysfunkciu (kvantitatívne hodnotenie výsledkov);
- špecifické, s dobre reprodukovateľnými výsledkami v opakovaných štúdiách (variačný koeficient by nemal prekročiť 20 – 25 %); 3) fyziologicky a klinicky spoľahlivé (bezpečné);
- neinvazívne;
- jednoduché a rýchle vykonanie.
Stále existuje len málo testov, ktoré spĺňajú tieto požiadavky.
Metódy vyvinuté na štúdium autonómneho nervového systému v kardiovaskulárnom, sudomotorickom a pupilárnom systéme spĺňajú uvedené požiadavky vo väčšej miere ako iné, a preto rýchlejšie vstupujú do klinickej praxe.
Štúdium segmentálnych vegetatívnych porúch by sa malo vykonávať s ohľadom nielen na lokalizáciu lézie, ale aj na symptómy naznačujúce stratu alebo podráždenie periférnych vegetatívnych formácií. Ak je to možné, je potrebné určiť ich povahu (sympatickú alebo parasympatickú). Je žiaduce objasniť záujem o určitú časť vegetatívneho oblúka: aferentnú alebo eferentnú.
Niektoré z použitých metód môžu poskytnúť informácie o suprasegmentálnych vegetatívnych aparátoch, zaznamenávajúc počiatočný vegetatívny tonus, vegetatívnu reaktivitu a vegetatívnu podporu aktivity; okrem toho je možné získať informácie o stave segmentálnych častí vegetatívneho nervového systému.
Kardiovaskulárny systém
Metódy na určenie stavu sympatickej eferentnej dráhy
- Stanovenie zmien krvného tlaku spojených s prechodom do vertikálnej polohy. Vypočíta sa rozdiel systolického krvného tlaku v ležiacej polohe a v 3. minúte po postavení sa.
Interpretácia: pokles systolického krvného tlaku nie viac ako 10 mm Hg je normálna reakcia, ktorá naznačuje integritu eferentných vazokonstrikčných vlákien; pokles o 11 – 29 mm Hg je hraničná reakcia; pokles o 30 mm Hg alebo viac je patologická reakcia, ktorá naznačuje eferentnú sympatickú insuficienciu.
- Stanovenie zmien arteriálneho tlaku počas izometrického zaťaženia. Pomocou dynamometra určte maximálnu silu v jednej ruke. Potom pacient počas 3 minút stláča dynamometer silou rovnajúcou sa 30 % maxima. Vypočítajte rozdiel diastolicického arteriálneho tlaku v 3. minúte stláčania dynamometra a pred vykonaním zaťaženia, v pokoji.
Interpretácia: zvýšenie diastolického krvného tlaku o viac ako 16 mm Hg je normálna reakcia; zvýšenie o 10 – 15 mm Hg je hraničná reakcia; zvýšenie o menej ako 10 mm Hg je patologická reakcia, ktorá naznačuje eferentnú sympatickú insuficienciu.
- Vyhodnotenie stavu eferentných vazokonstrikčných sympatických vlákien. Na tento účel sa používajú niektoré testy založené na registrácii pletyzmogramu ruky alebo predlaktia:
- Prítomnosť duševného stresu, bolestivého podnetu alebo náhleho zvuku zvyčajne spôsobuje zníženie krvnej náplne ruky a zvýšenie arteriálneho tlaku v dôsledku periférnej vazokonstrikcie. Absencia zmien v krvnej náplni a arteriálnom tlaku naznačuje poškodenie eferentných sympatických vlákien vedúcich do kožných ciev;
- pri vykonávaní Valsalvovho manévru alebo rotačného testu na Baranyho kresle dochádza zvyčajne k poklesu krvnej náplne v dôsledku zvýšenej vazokonstrikcie. Absencia zmien v krvnej náplni naznačuje poškodenie sympatických periférnych vazokonstriktorov;
- Prudký hlboký nádych spôsobuje reflexné zúženie ciev predlaktia. V tomto teste je reakcia založená na spinálnom reflexe, ktorého aferentné dráhy nie sú známe a eferentné dráhy pozostávajú zo sympatických vazokonstrikčných vlákien. Absencia zníženia krvnej náplne v tomto teste tiež naznačuje sympatickú eferentnú insuficienciu;
- Počas drepov, pasívneho zdvíhania nôh v polohe na bruchu, pletyzmograf ukazuje zvýšenie krvnej náplne v dôsledku zníženia vazokonstrikcie. Pri poškodení sympatických vazokonstrikčných vlákien, ktoré idú do ciev kostrových svalov, nedochádza k žiadnym zmenám v krvnej náplni.
Treba poznamenať, že vyššie uvedené testy s použitím pletyzmografie nemajú jasné kvantitatívne hranice normy a patológie, a preto je ich použitie vo všeobecnej praxi obmedzené. Výsledky získané v skupine subjektov však možno porovnať s údajmi kontrolnej skupiny.
- Farmakologické testy:
- Stanovenie hladín norepinefrínu (NA) v plazme: Plazmatické hladiny norepinefrínu sú udržiavané uvoľňovaním zo sympatetických nervových zakončení a drene nadobličiek. Keďže množstvo neurotransmitera uvoľňovaného do krvi je úmerné aktivite sympatického nervového systému, plazmatické hladiny norepinefrínu sa môžu použiť ako index aktivity sympatického nervového systému. Predpokladá sa, že znížené plazmatické hladiny norepinefrínu sú spôsobené abnormálnym uvoľňovaním zo sympatických eferentných zakončení v cievach, a nie zmenami v jeho vychytávaní alebo difúzii cez hematoencefalickú bariéru alebo iné membrány. U zdravého jedinca zostávajú plazmatické hladiny norepinefrínu konštantné v polohe na chrbte a prudko sa zvyšujú, keď jedinec zaujme vertikálnu polohu. V centrálnych polohách autonómneho nervového systému existuje určitá plazmatická hladina norepinefrínu, ktorá sa nemení, keď jedinec zaujme vertikálnu polohu. V periférnych léziách (postgangliový sympatický neurón) je hladina norepinefrínu v polohe na chrbte prudko znížená a počas ortostatického testu sa nezvyšuje. Preto je možné rozlíšiť pregangliové lézie od postgangliových:
- tyramínový test: tyramín uvoľňuje norepinefrín a dopamín z postgangliových presynaptických vezikúl. Nedostatočné zvýšenie plazmatického norepinefrínu (katecholamínov) po podaní tyramínu by naznačovalo nedostatočnú schopnosť postgangliového neurónu uvoľňovať norepinefrín, t. j. distálny postgangliový sympatický defekt;
- norepinefrínový test: intravenózne podanie malých dávok norepinefrínu spôsobuje u zdravého človeka veľké množstvo kardiovaskulárnych účinkov vrátane zvýšenia systémového arteriálneho tlaku. U niektorých pacientov s autonómnym poškodením dochádza k prehnanej reakcii arteriálneho tlaku v dôsledku tzv. denervačnej precitlivenosti, ktorá vzniká pri deštrukcii presynaptických nervových zakončení. Naopak, úplná denervácia vedie v tomto teste k nižšej ako normálnej reakcii arteriálneho tlaku;
- Anaprilínový test: absencia spomalenia srdcovej frekvencie pri intravenóznom podaní Anaprilínu (nie viac ako 0,2 mg/kg) naznačuje poškodenie sympatických nervov idúcich do srdca.
- Registrácia akčných potenciálov sympatických periférnych nervov smerujúcich do kožných ciev, priečne pruhovaných svalov a potných žliaz. Moderná elektrofyziologická metóda, ktorá umožňuje pomocou najnovšej technológie mikroelektród zaznamenávať neuronálnu aktivitu z periférnych autonómnych nervov, určovať latentné periódy autonómnych reakcií na rôzne typy podnetov a vypočítavať rýchlosť vedenia excitácie pozdĺž eferentných sympatických vlákien.
Metódy na určenie stavu parasympatickej eferentnej dráhy
- Zmeny srdcovej frekvencie po vstávaní. U zdravých ľudí sa srdcová frekvencia po vstávaní rýchlo zvyšuje (maximálna hodnota sa pozoruje po 15. údere srdca) a potom sa znižuje po 30. údere. Pomer medzi intervalom RR pri 15. údere a intervalom RR pri 30. údere sa označuje ako „pomer 30:15“ alebo koeficient „30:15“. Normálne sa rovná 1,04 alebo viac; 1,01 – 1,03 je hraničný výsledok; 1,00 predstavuje nedostatočné vagové vplyvy na srdce.
- Zmena srdcovej frekvencie pri hlbokom, pomalom dýchaní - 6-krát za 1 min. Stanovenie pomeru maximálne predĺženého RR intervalu pri výdychu k maximálne skrátenému RR intervalu pri nádychu. U zdravých ľudí je v dôsledku sínusovej arytmie spôsobenej vplyvom vagusu tento pomer vždy väčší ako 1,21. Ukazovatele 1,11-1,20 sú hraničné. Pri poklese sínusovej arytmie, teda pri vagovej insuficiencii, tento ukazovateľ nebude vyšší ako 1,10.
- Zmena srdcovej frekvencie počas Valsalvovho manévru. Vypočíta sa Valsalvov koeficient. Dýchanie sa vykonáva do náustku pripojeného k manometru; tlak sa udržiava na 40 mm Hg počas 15 sekúnd. Súčasne sa zaznamenáva srdcová frekvencia pomocou EKG. Výpočet Valsalvovho koeficientu: pomer predĺženého RR intervalu v prvých 20 sekundách po teste k skrátenému RR intervalu počas testu. Normálne sa rovná 1,21 alebo viac; hraničné výsledky sú 1,11-1,20; koeficient 1,10 alebo nižší naznačuje porušenie parasympatickej regulácie srdcového rytmu. Fyziologicky sa počas testu v momente napätia objavuje tachykardia a vazokonstrikcia, po ktorých dochádza k skoku krvného tlaku a neskôr k bradykardii.
- Farmakologické testy:
- atropínový test. Kompletná parasympatická blokáda srdca nastáva po podaní atropínu v dávke 0,025-0,04 mg/kg, respektíve od 1,8 do 3 mg atropínsulfátu. Účinok sa dosiahne do 5 minút, trvá 30 minút. Pozoruje sa výrazná tachykardia. U pacientov s poškodením srdcových vetiev vagusu nedochádza k zvýšeniu srdcovej frekvencie.
Metódy na určenie stavu aferentnej sympatickej dráhy
Valsalvov manéver: dýchanie sa vykonáva do náustku pripojeného k manometru; tlak v manometri sa udržiava na 40 mm Hg počas 15 sekúnd.
V tomto prípade dochádza k zvýšeniu intratorakálneho tlaku, arteriálneho tlaku a zmene srdcovej frekvencie. Všetky zmeny zvyčajne trvajú 1,5-2 minúty a majú štyri fázy: Fáza 1 - zvýšenie arteriálneho tlaku v dôsledku zvýšenia intratorakálneho tlaku; Fáza 2 - pokles systolického a diastolického tlaku v dôsledku zmeny venózneho prítoku; po 5 sekundách sa obnoví hladina arteriálneho tlaku, čo je spojené s reflexnou vazokonstrikciou; Srdcová frekvencia sa zvyšuje v prvých 10 sekundách; Fáza 3 - prudký pokles arteriálneho tlaku na úroveň konca 2. fázy, ktorý je spojený s uvoľnením aorty; tento stav trvá 1-2 sekundy po vymiznutí intratorakálneho tlaku; Fáza 4 - zvýšenie systolického tlaku nad pokojovú úroveň počas 10 sekúnd, pulzný tlak sa zvyšuje, diastolický tlak sa buď zvyšuje, alebo sa nemení. Fáza 4 končí, keď sa arteriálny tlak vráti na pôvodnú úroveň.
Pri poškodení sympatickej aferentnej dráhy dochádza k blokáde odpovede v 2. fáze, ktorá sa prejavuje poklesom systolického a diastolického tlaku a zvýšením srdcovej frekvencie.
Ak je známe, že blúdivý nerv funguje normálne (podľa klinických údajov a výsledkov testov) a zároveň nedochádza k zmene srdcovej frekvencie počas arteriálnej hypo- a hypertenzie, potom možno predpokladať, že došlo k poškodeniu aferentnej časti sympatického oblúka, teda dráhy vedúcej do karotického sínusu ako súčasti IX páru hlavových nervov.
Moderné metódy štúdia vegetatívneho aparátu v kardiovaskulárnom systéme zahŕňajú neinvazívne monitorovanie krvného tlaku a analýzu variability srdcovej frekvencie (spektrálna analýza PC). Tieto metódy umožňujú integratívne kvantitatívne hodnotenie vegetatívnej funkcie v rôznych funkčných stavoch a objasnenie vplyvu a úlohy sympatických a parasympatických väzieb vegetatívnej regulácie v kardiovaskulárnom systéme.
Gastrointestinálny systém
Metódy používané na štúdium vegetatívnych funkcií v tomto systéme sú založené na štúdiu motility celého gastrointestinálneho traktu, ktorý je pod kontrolou parasympatickej a sympatickej časti autonómneho nervového systému.
Predtým, ako prejdeme k popisu metód, je potrebné upozorniť, že pozitívne výsledky možno interpretovať ako vegetatívnu patológiu v prípade vylúčenia všetkých zjavných príčin gastrointestinálnych porúch (infekcia, zápal, trauma, nádor, adhézie, patológia pečene a žlčníka atď.).
Štúdium vylučovacej funkcie. Metódy na určenie stavu parasympatickej eferentnej dráhy
- Žalúdočná kyslosť. Inzulín sa podáva v dávke 0,01 U/kg, po čom nasleduje stanovenie žalúdočnej kyslosti. U zdravého človeka sa kyslosť zvyšuje v reakcii na hypoglykémiu v dôsledku aktivity blúdivého nervu. Absencia zvýšenej kyslosti naznačuje poškodenie blúdivých vetiev, ktoré vedú do parietálnych buniek žalúdka. Mimochodom, ide o štandardný postup na posúdenie chirurgickej vagotómie. Ak sú samotné parietálne bunky poškodené alebo chýbajú, potom sa nezvýši ani žalúdočná kyslosť v reakcii na pentagastrín alebo histamín.
- Gastrochromoskopia. Na základe schopnosti žalúdočnej sliznice vylučovať farbivo - neutrálnu červenú - po 12-15 minútach pri intramuskulárnom podaní a po 5 minútach pri intravenóznom podaní. Pri sekrečnej insuficiencii je sekrécia farbiva výrazne oneskorená, pri achýlii sa vôbec nevyskytuje (prevaha sympatického vplyvu).
- Reakcia pankreatických polypeptidov na hypoglykémiu. Uvoľňovanie pankreatických polypeptidov z pankreasu nastáva počas hypoglykémie a je sprostredkované blúdivým nervom. Z tohto dôvodu sa nedostatočné alebo chýbajúce zvýšenie pankreatických polypeptidov v reakcii na podanie inzulínu považuje za parasympatickú insuficienciu.
Štúdium motoricko-evakuačnej funkcie žalúdka a čriev
Opísané metódy naznačujú poškodenie pregangliových parasympatických vlákien alebo sympatickú insuficienciu.
Metódy: scintigrafia, röntgenová kinematografia, manometria. Je možné zistiť spomalenie pohybov pažeráka, ku ktorému dochádza pri poškodení pregangliových parasympatických vlákien nervu vagus, a poruchu rytmu pohybov pri axonálnej degenerácii pažerákových nervov.
Kontrastné metódy vyšetrenia žalúdka a čriev, elektrogastrografia a ultrasonografia umožňujú odhaliť poruchy motorických funkcií vo forme spomalenej peristaltiky a vyprázdňovania v dôsledku poškodenia parasympatických nervov (vagus) a zvýšenej motorickej funkcie v dôsledku sympatickej insuficiencie.
- Balónovo-kymografická metóda. Podstata spočíva v zaznamenávaní intragastrického tlaku, ktorého kolísania do značnej miery zodpovedajú kontrakciám žalúdka. Počiatočná úroveň tlaku charakterizuje tonus stien žalúdka. Gumový balón naplnený vzduchom je systémom trubíc a Mareyho kapsuly pripojený k vodnému manometru. Kolísanie kvapaliny v manometri sa zaznamenáva na kymografe. Pri analýze kymogramov sa hodnotí rytmus, sila kontrakcií žalúdka a frekvencia peristaltických vĺn za jednotku času. Vplyvy prichádzajúce zo sympatických nervov znižujú rytmus a silu kontrakcií, ako aj rýchlosť distribúcie peristaltickej vlny v žalúdku a inhibujú motilitu. Parasympatické vplyvy stimulujú motilitu.
- Metóda otvoreného katétra je modifikáciou balónikovo-kymografickej metódy. V tomto prípade je tlak vnímaný meniskom kvapaliny.
- Elektrogastrografia má výhody bezsondovej metódy na hodnotenie motorickej aktivity žalúdka. Biopotenciály žalúdka sa zaznamenávajú z povrchu tela pacienta pomocou zariadení EGG-3 a EGG-4. Filtračný systém umožňuje identifikáciu biopotenciálov v úzkom rozsahu, ktoré charakterizujú motorickú aktivitu žalúdka. Pri hodnotení gastrogramov sa zohľadňuje frekvencia, rytmus a amplitúda za jednotku času. Metóda zahŕňa umiestnenie aktívnej elektródy v projekčnej zóne žalúdka na prednej brušnej stene, čo nie je vždy možné.
- Registrácia žalúdočných biopotenciálov zo vzdialeného bodu [Rebrov VG, 1975] pomocou prístroja EGS-4M. Aktívna elektróda je na pravom zápästí, indiferentná na pravom členku.
- Pašelektrografia je simultánne štúdium motorickej funkcie žalúdka a čriev. Metóda je založená na skutočnosti, že frekvencia svalových kontrakcií je špecifická pre rôzne časti tráviaceho traktu a zhoduje sa s frekvenciou hlavného elektrického rytmu [Shede H., Clifton J., 1961; Christensen J., 1971]. Výberom tejto frekvencie pomocou úzkopásmových filtrov pri umiestnení elektród na povrch tela je možné sledovať povahu zmien celkového potenciálu zodpovedajúcich častí gastrointestinálneho traktu vrátane tenkého a hrubého čreva.
- Rádiová telemetria. Tlak v žalúdku sa stanovuje pomocou kapsuly vloženej do žalúdka, ktorá obsahuje tlakový senzor a rádiový vysielač. Rádiové signály sú prijímané anténou pripevnenou k telu pacienta a prenášané cez prevodník do záznamového zariadenia. Krivky sa analyzujú rovnakým spôsobom ako pri elektrogastrografii.
Zatiaľ neexistujú jednoduché, spoľahlivé a informatívne testy na diagnostikovanie autonómnej insuficiencie v gastrointestinálnom systéme.
Urogenitálny systém
V tejto oblasti stále chýbajú jednoduché informatívne testy na štúdium autonómnych nervov; používané metódy sú založené na štúdiu funkcií konečných efektorových orgánov.
Metódy na určenie stavu parasympatických a sympatických eferentných dráh
- Miktiourometria je kvantitatívna metóda, ktorá využíva špeciálne zariadenia – uroflowmetre – na posúdenie evakuačnej funkcie močového mechúra, riadenej parasympatickým nervovým systémom.
- Cystometria je kvantitatívna metóda, ktorá hodnotí motorické a senzorické funkcie močového mechúra. Na základe vzťahu medzi intravezikálnym tlakom a objemom močového mechúra možno určiť úroveň poškodenia: nad spinálnymi centrami, pregangliovými parasympatickými vláknami, postgangliovými nervami.
- Uretrálna presorová profilometria je metóda na posúdenie stavu močovej rúry pomocou zostrojeného grafu - tlakového profilu pozdĺž celej jej dĺžky počas evakuácie moču. Používa sa na vylúčenie patológie dolných močových ciest.
- Cystouretrografia je kontrastná metóda na detekciu dyssynergie vnútorného a vonkajšieho zvierača.
- Ultrazvuková sonografia je moderná neinvazívna metóda vyšetrenia funkcií močového mechúra, ktorá umožňuje vyhodnotiť všetky štádiá močenia a plnenia.
- Elektromyografia vonkajšieho análneho zvierača je metóda používaná na diagnostiku dyssynergie vonkajšieho zvierača močového mechúra, ktorý funguje podobným spôsobom ako vonkajší análny zvierač.
- Monitorovanie erekcií počas nočného spánku - používa sa na diferenciálnu diagnostiku organickej a psychogénnej impotencie. Pri organickom poškodení parasympatických vlákien chýbajú erekcie ráno a počas nočného spánku, zatiaľ čo u zdravých ľudí a pri psychogénnej impotencii sú erekcie zachované.
- Štúdium evokovaných kožných sympatických potenciálov z povrchu genitálií sa vykonáva na posúdenie funkcie sympatických eferentných nervov. Pri ich poškodení sa latentné obdobia odpovedí predlžujú a ich amplitúdy sa znižujú.
Koža (potenie, termoregulácia)
Metódy na určenie stavu eferentnej sympatickej dráhy
- Štúdium evokovaných sympatických potenciálov kože. Metóda je založená na fenoméne GSR a spočíva v zaznamenávaní biopotenciálov kože v reakcii na elektrickú stimuláciu stredného nervu. Keďže eferentným článkom GSR je sympatický nervový systém, charakteristiky výslednej reakcie sa začali používať na analýzu tejto časti autonómneho nervového systému. Na dlane a chodidlá sa umiestnia štyri páry povrchových elektród (20x20x1,5 mm). Registrácia sa vykonáva pomocou elektroneuromyografu s citlivosťou zosilňovača 100 μV, vo frekvenčnom rozsahu 1,0-20,0 Hz s epochou analýzy 5 s. Ako elektrický stimul sa používajú jednotlivé nepravidelné obdĺžnikové impulzy s trvaním 0,1 s. Sila prúdu sa štandardne volí na základe výskytu motorickej reakcie palca počas stimulácie v projekčnej oblasti stredného nervu na úrovni zápästia. Stimuly sa podávajú náhodne s intervalom najmenej 20 s po zániku spontánneho GSR. V reakcii na stimul sa spriemeruje 4-6 galvanických kožných reakcií, ktoré sa označujú ako evokované kožné sympatické potenciály (ESP). Stanovujú sa latentné periódy a amplitúdy I ESP. Informatívnosť tejto metódy bola preukázaná sériou štúdií u pacientov s rôznymi formami polyneuropatií pri systémových, endokrinných a autoimunitných ochoreniach. V tomto prípade bolo zvýšenie LA a zníženie AMP ESP hodnotené ako porušenie vedenia excitácie pozdĺž autonómnych sudomotorických vlákien a absencia reakcií - ako dôsledok hrubého porušenia funkcie potných vlákien. Pri analýze ESP je však potrebné vždy brať do úvahy, že parametre latencií a amplitúd sa môžu meniť nielen pri poruchách v periférnom, ale aj v centrálnom nervovom systéme. Pri interpretácii údajov VKSP z hľadiska úrovne poškodenia VNS je potrebné zohľadniť výsledky klinických a iných paraklinických výskumných metód (ENMG, EP, EEG, MRI atď.). Výhodami metódy sú neinvazívnosť, úplná bezpečnosť a kvantitatívne hodnotenie výsledkov.
Ďalšou informatívnou metódou je kvantitatívny sudomotorický axónový reflexný test (QSART), pri ktorom sa lokálne potenie stimuluje acetylcholínovou iontoforézou. Intenzita potenia sa zaznamenáva špeciálnym susceptometrom, ktorý prenáša informácie v analógovej forme do počítača. Štúdia sa vykonáva v špeciálnej tepelne izolovanej miestnosti v pokoji a pri tepelnom zaťažení (horúci čaj atď.). Potreba špeciálnej miestnosti a technického vybavenia na vykonávanie výskumu obmedzuje široké uplatnenie tejto metódy.
Oveľa menej často sa v súčasnosti na posúdenie funkcie potenia používajú farbiace testy. Niektoré z nich sú opísané nižšie. Porucha eferentnej časti sympatického reflexného oblúka sa určuje absenciou potenia v určitej oblasti tela. Lokalizácia sa stanovuje pozorovaním potenia pomocou jódovo-škrobového testu podľa Minora alebo chróm-kobaltového testu podľa Juželevského. Potenie sa dosahuje rôznymi metódami:
-
- Aspirínový test: užitie 1 g kyseliny acetylsalicylovej s pohárom horúceho čaju spôsobuje difúzne potenie mozgovým aparátom; v prípade kortikálnych lézií sa častejšie vyskytuje monoplegický typ potenia - jeho absencia alebo zníženie.
- Zahrievanie subjektu v suchovzdušnej komore, vykurovacej komore alebo ponorenie dvoch končatín do horúcej vody (43 °C) vyvoláva spinálne potné reflexy prostredníctvom buniek laterálnych rohov miechy. V prípade poškodenia segmentálnych častí miechy zahrievacie procedúry, ako aj aspirínový test, odhalia absenciu alebo zníženie potenia v príslušných oblastiach.
- Pilokarpínový test: subkutánna injekcia 1 ml 1 % roztoku pilokarpínu, pôsobiaca na terminálne potné žľazy, zvyčajne spôsobuje sekréciu potu v určitej oblasti tela. Absencia alebo zníženie potenia sa v tomto teste pozoruje pri absencii alebo poškodení potných žliaz.
- Testovanie axónových reflexov: stimulácia faradickým prúdom, intradermálna injekcia acetylcholínu (5-10 mg) alebo elektroforéza acetylcholínu zvyčajne spôsobujú lokálnu piloerekciu a potenie po 5 minútach. Absencia piloerekcie, znížené alebo chýbajúce potenie naznačujú poškodenie sympatických ganglií alebo postgangliových neurónov.
- Štúdium teploty povrchu kože pomocou termovízorov: zaznamenáva sa intenzita infračerveného žiarenia, čo je podstatou získaných termogramov. Na kvantifikáciu hodnoty infračerveného žiarenia sa používajú izotermické efekty. Hodnoty teploty sa zaznamenávajú v stupňoch. Interpretácia termogramov je založená na prítomnosti tepelnej asymetrie, ako aj na hodnote pozdĺžneho terminálneho gradientu, ktorý odráža teplotný rozdiel medzi distálnou a proximálnou oblasťou kože. Štúdium termogramov a intenzity teploty kože ukázalo, že horná polovica tela je teplejšia ako dolná, pravá a ľavá končatina sa vyznačujú symetrickým obrazom, proximálne časti končatín sú teplejšie ako distálne a rozdiel je nevýznamný a postupný. U pacientov s autonómnymi poruchami mozgu je rozloženie teploty kože termografickými ukazovateľmi reprezentované nasledujúcimi typmi:
- bilaterálna „termoamputácia“ na úrovni dolnej tretiny predlaktia s podchladením rúk a nôh, s prudkým poklesom teploty o 2 – 4 °C;
- hypertermia rúk a nôh, častejšia u pacientov s hypotalamickým syndrómom;
- rôzne typy asymetrií:
- jednostranná „termoamputácia“ ruky;
- asymetria „termoamputácia“ rúk a nôh.
Pri postihnutí segmentálnych častí autonómneho nervového systému sa pozorujú najmä rôzne typy asymetrií.
Žiak
Je známe, že sympatický a parasympatický systém inervujú svaly, ktoré rozširujú a zužujú zrenicu. Neurofarmakologický výskum umožňuje rozlíšiť pre- a postgangliové poškodenie autonómnych nervov, ktoré inervujú svaly dúhovky. Analýza umožňuje rozlíšiť výskyt ptózy a miózy v dôsledku poškodenia sympatických vlákien svalu, ktorý rozširuje zrenicu, od Hornerovho syndrómu, ktorý je založený na proximálnejšom poškodení sympatických dráh vedúcich k tomuto svalu, ako aj od Adieho syndrómu (tonická dilatácia zreníc), ktorý je v súčasnosti spojený s poškodením postgangliových parasympatických vlákien, ktoré inervujú sval, ktorý zužuje zrenicu, ako aj od mydriázy, ktorá vzniká v dôsledku poškodenia pregangliových vlákien.
Neurofarmakologická metóda analýzy je založená na fenoméne denervačnej precitlivenosti postgangliových sympatických a parasympatických vlákien. Ukázalo sa, že ak existuje denervačná precitlivenosť zúženej zrenice pri mióze alebo ptóze, potom lézia nie je lokalizovaná v pregangliových sympatických vláknach, ale v postgangliových vláknach na báze lebky alebo pozdĺž vnútornej krčnej tepny. Ak existuje denervačná precitlivenosť rozšírenej zrenice pri mydriáze, potom je poškodenie pregangliových vlákien v mozgovom kmeni, kavernóznom sínuse alebo krčnej mieche tiež nepravdepodobné. Toto je typické pre poškodenie sympatických postgangliových vlákien buď v ciliárnom gangliu, alebo vo vonkajších vrstvách oka.
Pri vyšetrovaní žiakov a vykonávaní neurofarmakologických testov existuje niekoľko pravidiel:
- Do každého oka sa v 2-minútových intervaloch vkvapká 1 kvapka lieku;
- keďže test sa vykonáva na zistenie poruchy, môže byť potrebné vkvapnúť kvapky trikrát v 10-minútových intervaloch, t. j. 6 kvapiek do každého oka;
- u pacientov s jednostrannými abnormalitami veľkosti zreníc by sa mali vyšetriť obe zreničky;
- Denervačná precitlivenosť sa považuje za zistenú, ak sa rozšírená zrenica zúži a druhá nereaguje. Ak nedôjde k žiadnej reakcii, koncentráciu lieku možno zvýšiť za predpokladu, že sa vyšetria obe oči. Denervačnú precitlivenosť rozšírenej zrenice možno vylúčiť iba vtedy, ak sa normálna zrenica začne zúžovať bez silnejšieho sťahovania rozšírenej zrenice.
V prípade bilaterálnej patológie zreníc nie je porovnanie možné; malo by sa vyšetriť iba jedno oko a druhé bude slúžiť ako kontrola.
Testy precitlivenosti na sympatickú denerváciu pri mióze
- Podanie 0,1% adrenalínu: normálna zrenica sa nerozšíri v reakcii na instiláciu adrenalínu. Pri denervačnej precitlivenosti spôsobuje adrenalín mydriázu. Maximálna precitlivenosť sa vyskytuje pri poškodení postgangliovej sympatickej dráhy. Zrenica sa rozšíri o viac ako 2 mm. Adrenalín nespôsobuje významnú zmenu veľkosti zrenice pri poškodení pregangliových sympatických vlákien (najmä „prvého neurónu“), t. j. pri kompletnom Hornerovom syndróme je tento test negatívny.
- Test so 4% roztokom kokaínu: kokaín sa zriedka používa samostatne, pretože neumožňuje špecifikovať miesto poškodenia sympatického nervu, častejšie sa používa v kombinácii s adrenalínovým testom. Metodika kombinovaného testu: podávajú sa 2 kvapky 4% roztoku kokaínu, v prípade potreby sa to opakuje trikrát. Výrazná mydriáza s miózou naznačuje poškodenie pregangliového sympatického vlákna. Ak nedôjde k žiadnej reakcii, po 30 minútach sa instiluje 0,1% roztok adrenalínu: mierne rozšírenie zrenice môže naznačovať možné poškodenie pregangliového vlákna, jeho „druhého neurónu“; výrazné rozšírenie zrenice je diagnostickým znakom poškodenia postgangliového sympatického vlákna.
Test precitlivenosti na parasympatickú denerváciu pri mydriáze
Používajú sa 2,5 % mecholylové kvapky. Do každého oka sa vkvapne 1 kvapka roztoku s opakovanou instiláciou po 5 minútach. Tonicky rozšírená zrenica reaguje na mecholyl výraznou miózou. V intaktnej zrenici nie je žiadna reakcia. Tento test je informatívny pri Adieho syndróme.
Vnútorná oftalmoplégia: identifikácia jej príčin nevyžaduje farmakologické testy, ale je potrebná lokálna neurologická analýza.
Okrem farmakologických testov existujú aj iné.
- Čas pupilárneho cyklu. Pomocou štrbinovej lampy sa cez okraj zrenice prepúšťa úzky pás svetla. V reakcii na to sa pozorujú rytmické kontrakcie a zúženie zrenice. Čas jedného takéhoto cyklu (zúženie - rozšírenie) u zdravých ľudí je 946 ±120 ms. Predĺženie času pupilárneho cyklu naznačuje parasympatickú insuficienciu.
- Polaroidová fotografia zrenice s elektronickým bleskom je metóda na určenie veľkosti zrenice v tme. Určenie veľkosti zrenice adaptovanej na tmu v porovnaní s vonkajším priemerom dúhovky umožňuje posúdiť stav sympatickej inervácie. Nedostatočné rozšírenie zrenice naznačuje sympatickú insuficienciu. Metóda je citlivá na minimálne zmeny sympatickej funkcie.
- Infračervená televízna pupilometria je kvantitatívna metóda, ktorá umožňuje určiť presné rozmery zrenice v pokoji, v reakcii na svetlo a v tme, čo poskytuje rozsiahle informácie na posúdenie autonómnej inervácie zrenice.
- Heterochrómia dúhovky: sympatický nervový systém ovplyvňuje tvorbu melanínu a určuje farbu dúhovky. Porušenie pigmentácie jednej dúhovky naznačuje poškodenie sympatických vlákien v ranom detstve. Depigmentácia u dospelých je extrémne zriedkavá. Príčinou heterochromie u dospelých môže byť lokálne ochorenie alebo dôsledok vrodenej izolovanej anomálie. Depigmentáciu možno pozorovať pri iných príznakoch poškodenia sympatickej inervácie pri Hornerovom syndróme (zvyčajne vrodenom).
Čo je potrebné preskúmať?

