
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Glióm mozgu
Lekársky expert článku
Posledná kontrola: 29.06.2025
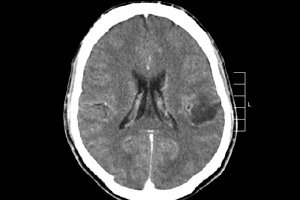
Spomedzi mnohých nádorových procesov centrálneho nervového systému sa najčastejšie diagnostikuje glióm mozgu – tento termín je súhrnný, novotvar združuje všetky difúzne oligodendrogliálne a astrocytárne ložiská, astrocytóm, astroblastóm atď. Takýto nádor môže mať rôzny stupeň malignity, je tvorený gliovými štruktúrami – bunkami lokalizovanými okolo neurónov. Hlavnou oblasťou lokalizácie gliómov sú mozgové hemisféry, steny mozgových komôr a chiasma – oblasť čiastočného priesečníka vlákien zrakového nervu. Navonok je nádor uzlovitý prvok ružovkastého alebo červenkastého odtieňa, okrúhlej alebo vretenovitej konfigurácie s nejasnými hranicami. [ 1 ]
Epidemiológia
V približne 5 % prípadov sú gliómy spojené s dedičnými patológiami – najmä s neurofibromatózou a inými syndrómami s dominantnou dedičnosťou. Odborníci poukazujú na to, že absolútna väčšina gliómov mozgu sa vyvíja sporadicky – teda bez jasnej príčiny.
Primárne neoplazmy centrálneho nervového systému celkovo tvoria približne 2 % všetkých nádorov, čo predstavuje niečo vyše 21 prípadov na stotisíc obyvateľov. Gliómy sa medzi nimi vyskytujú v 35 – 36 % prípadov a viac ako 15 % z nich sú glioblastómy.
Podľa niektorých údajov postihuje glióm mužov častejšie ako ženy - nádor je obzvlášť častý u ľudí starších ako 50 rokov.
Globálny výskyt gliómov u starších ľudí sa v posledných desaťročiach výrazne zvýšil. Príčiny tohto javu ešte neboli objasnené.
Podľa definície Svetovej zdravotníckej organizácie boli identifikované tri hlavné varianty gliových nádorov, ktoré sa líšia svojimi histologickými charakteristikami. Sú to oligodendrogliómy, astrocytómy a kombinované oligoastrocytómy. Výskyt každého podtypu nízkej malígnej patológie nebol spoľahlivo stanovený. Niektoré štúdie naznačujú nárast výskytu oligodendrogliómov z 5 % na 30 % a pokles výskytu astrocytómov.
Gliové nádory sú schopné infiltrovať mozgové tkanivo a prevažná väčšina nízkostupňových ložísk sa v priebehu niekoľkých rokov zmalignuje. [ 2 ]
Príčiny gliómy mozgu
Mozgový glióm je celá skupina nádorových procesov, ktorých spoločným znakom je ich vznik z gliových štruktúr CNS nachádzajúcich sa v mozgovom tkanive. Takéto nádory sa delia na dva histopatologické varianty: vysoko malígne a nízko malígne gliómy.
Zdrojom tvorby rastu sú neurogliové bunky (astrocyty, oligodendrocyty), ktoré poskytujú štrukturálny základ a životaschopnosť mozgových neurónov.
Gliálne nádorové procesy sa značne líšia štruktúrou, mutačnými zmenami v génoch, agresivitou, klinickými prejavmi, diagnostickými charakteristikami, odpoveďou na liečbu a prognózou pacientov. Embryonálne a ependymálne neoplazmy centrálneho nervového systému – najmä meduloblastómy a ependymómy – sa líšia histologickou štruktúrou, ale sú si podobné z hľadiska liečby.
Gliálne elementy boli prvýkrát klasifikované ako samostatná štrukturálna kategória nervového systému koncom 19. storočia.
Neurogliové tkanivo pozostáva z buniek, ktoré majú pomocné funkcie: trofické, podporné, ochranné, sekrečné. Neuróny a gliocyty existujú spolu, spoločne tvoria nervový systém a majú veľký význam vo všeobecných procesoch životne dôležitej činnosti organizmu.
Gliocyty sa zhruba delia na niekoľko hlavných foriem: astrocyty, oligodendrocyty, ependymálne bunky a mikroglie.
Vedci doteraz nevedia odpovedať na otázku o spoľahlivých príčinách vzniku neurogliálnych nádorov. Pravdepodobne určitý negatívny vplyv majú rádioaktívne účinky, infekčné choroby, intoxikácia (najmä chemická, pracovná). Dôležitý je aj dedičný faktor.
Mozgové gliómy vznikajú z abnormálnych neurogliocytov, ktoré majú genetickú poruchu, ktorá vedie k abnormálnemu rastu a funkčnosti – takéto štruktúry sa označujú ako „nezrelé“. Neúplné bunky sa častejšie nachádzajú v jednej oblasti, kde sa nádor tvorí.
Jednoducho povedané, tvorba gliových buniek je výsledkom chaotického a sporadického rastu modifikovaných neurogliových buniek. Proces sa môže vyvinúť z ependymocytov, oligodendrocytov, astrocytov (astrocytóm, vrátane obrovskobunkového a anaplastického). [ 3 ]
Rizikové faktory
Napriek tomu, že odborníci nedokážu presne charakterizovať príčiny vzniku gliových onkopatológií, v niektorých prípadoch sa ich vzniku dá predísť elimináciou hlavných rizikových faktorov:
- Expozícia ionizujúcemu žiareniu má karcinogénnu aktivitu, môže spôsobiť rozvoj leukémie a vznik rakovinových procesov s hustou štruktúrou, a to aj u osôb mladého veku. Časté a neprimerané rádiologické lekárske zákroky, ultrafialové žiarenie (vrátane solária) tiež patria medzi potenciálne karcinogénne účinky a môžu spôsobiť vznik nádorov v rôznych orgánoch vrátane mozgu.
- Nežiaduce účinky na pracovisku, intoxikácie, majú často príčinnú súvislosť so vznikom rakovinových nádorov. Výroba gumy a skla, pesticídov a palív, kovov a textílií, farieb a laboratórnych činidiel sa považuje za obzvlášť nebezpečnú. Rizikovým skupinam sú pracovníci v leteckom, uhoľnom a kovospracujúcom priemysle, v chemických a vedľajších výrobných závodoch, v závodoch na výrobu stavebných materiálov a elektród, palív a mazív, plastov a monomérov.
- Znečistenie ovzdušia, vody a pôdy je zodpovedné až za 4 % všetkých rakovinových patológií na svete. Karcinogény, ktoré sú vo veľkom množstve prítomné v životnom prostredí, sa do tela dostávajú vdýchnutým vzduchom, pitnou vodou a potravinami. Život v ekologicky nebezpečných oblastiach – v blízkosti veľkých priemyselných zariadení, rušných dopravných uzlov – sa považuje za obzvlášť nebezpečný.
- Infekčné patológie – najmä vírusové infekcie – môžu tiež vytvárať podmienky priaznivé pre rozvoj nádorov. Je dôležité mať to na pamäti a byť v predstihu očkovaný, ako aj predchádzať infekčným a parazitárnym chorobám.
- Tabaková a alkoholová intoxikácia sa považujú za rizikové faktory pre mnohé druhy rakoviny, nielen pre gliómy mozgu.
- Nedostatočná fyzická aktivita, nadváha, nesprávna výživa, metabolické poruchy, úrazy hlavy, cievne patológie - ďalšie stresové faktory, ktoré môžu vyvolať začiatok intracelulárnych porúch.
- Vyšší vek je najčastejším obdobím pre vývoj novotvarov v tele, preto by sa osoby staršie ako 55 rokov mali obzvlášť starať o svoje zdravie.
Hlavným a najvýznamnejším rizikovým faktorom vzniku gliómu však zostáva dedičná predispozícia.
Patogenézy
Odborníci majú doteraz niekoľko predpokladov týkajúcich sa vývoja mozgových gliómov. Každá teória má svoje vlastné opodstatnenie, ale vedci zatiaľ neidentifikovali jediný správny a spoľahlivý patogenetický mechanizmus. Vo väčšine prípadov hovoríme o nasledujúcich faktoroch pri vývoji novotvarov:
Zlyhanie embryogenézy, ktoré spočíva v narušení kladenia orgánov a tvorbe „nesprávnych“ bunkových štruktúr;
- Vystavenie ionizujúcemu žiareniu, potenciálnym karcinogénom vo forme chemických látok, potravinárskych prísad atď.;
- Trauma hlavy;
- Génové poruchy prenášané z generácie na generáciu („familiárny“ glióm);
- Porucha imunitného systému, neuroinfekcie.
Väčšina gliómov má difúzny rast s prenikaním do okolitého normálneho mozgového tkaniva. V závislosti od stupňa malignity sa nádor môže vyvíjať niekoľko rokov bez akýchkoľvek prejavov. V prípade agresívneho priebehu sa symptomatológia rýchlo zvyšuje v priebehu niekoľkých mesiacov.
Časť tumorigenézy je spôsobená dysembryogénnymi zmenami.
Mozgový kmeň môže byť postihnutý na rôznych úrovniach: difúzny glióm mozgového kmeňa sa zase líši anatomicko-morfologicky aj klinicky. Niektoré takéto neoplazmy – najmä glióm kvadruplegickej platničky – môžu byť relatívne benígne, bez známok progresie. Glióm mostíka sa na druhej strane vyznačuje svojou špecifickou malignitou, agresivitou a zlou prognózou.
Difúzne lézie mozgových štruktúr, v ktorých sú do patologického procesu zapojené viac ako tri anatomické zóny veľkých hemisfér, s možnou periventrikulárnou divergenciou a prechodom cez telo mozgu, sa nazývajú gliomatóza. [ 4 ]
Je glióm mozgu dedičný?
Dokázaným rizikom vzniku gliómu mozgu je dedičnosť – teda prítomnosť podobných alebo iných intracerebrálnych nádorov u priamych predkov alebo v tej istej generácii. Rádioaktívne vystavenie a pravidelný alebo dlhodobý kontakt s potenciálnymi karcinogénmi situáciu zhoršujú.
Dediť sa môžu nielen gliómy, ale aj choroby, ktoré sú sprevádzané zvýšeným rastom nádoru bez ohľadu na lokalizáciu – môže ísť najmä o neurofibromatózu typu 1 a 2, Li-Fraumeniho syndróm, Hippel-Lindauov syndróm. V gliómových bunkách sa často zisťujú zmeny v určitých génoch alebo chromozómoch.
Hlavné patológie spojené s vývojom gliómu u ľudí sú zhrnuté v tabuľke:
Patológia |
Chromozóm |
Gén |
Rôznorodosť novotvarov |
Li-Fraumeniho syndróm |
17r13 |
TR53 |
Neuroektodermálne neoplazmy, astrocytóm. |
Neurofibromatóza |
17q11 |
NF1 |
Glióm zrakového nervu, pilocytárny astrocytóm, neurofibromatóza |
Turcotteov syndróm |
3p21, 7p22 |
HMLH1, HPSM2 |
Astrocytóm |
Tuberózna skleróza (Burnevilleov syndróm). |
9q34, 16p13 |
TSC1, TSC2 |
Gigantocelulárny subependymálny astrocytóm |
Bez ohľadu na povahu gliového nádoru, či už ide o sporadický prípad alebo dedičnú patológiu, ide o poruchu s expresiou patologicky zmeneného génu. Okrem neoplazmov vytvorených v dôsledku učenia, v iných situáciách zostávajú príčiny genetických zmien nejasné.
Príznaky gliómy mozgu
Charakteristiky fokálnej symptomatológie priamo závisia od oblasti lokalizácie gliómu mozgu a stávajú sa dôsledkom všetkých druhov endokrinných porúch, kompresie nervového tkaniva alebo lokálnych deštruktívnych procesov.
Ak sa novotvar nachádza v parietálnej zóne, potom u človeka dominujú také prejavy ako záchvaty, senzorické poruchy, porucha sluchu.
Keď je glióm lokalizovaný v oblasti dominantnej hemisféry, zisťujú sa poruchy reči, agrafia, agnózia.
Neoplazmy spánkového laloku sú často sprevádzané konvulzívnymi záchvatmi, afáziou, zhoršeným čuchom a zrakovými funkciami a dýchavičnosťou.
Keď sa zvýši intrakraniálny tlak, vyvinie sa zodpovedajúci obraz s obmedzením zorných polí, paralýzou očných svalov a hemiplegiou.
Vzhľadom na špecifickosť nádorového procesu je glióm mozgu vždy sprevádzaný neurologickými príznakmi vo väčšej alebo menšej miere. Spočiatku je viditeľná celková slabosť, pacient neustále chce spať, schopnosť pracovať je narušená, myšlienkové procesy sú spomalené. V tomto štádiu existuje vysoké riziko nesprávnej diagnózy a v dôsledku toho predpísania nesprávnej liečby. Medzi ďalšie nešpecifické prejavy patria:
- Vestibulárne poruchy vrátane nestabilnej chôdze, straty rovnováhy (napr. pri bicyklovaní alebo stúpaní po schodoch), znecitlivenia končatín atď.;
- Postupné zhoršovanie videnia, zdvojnásobenie vizuálneho obrazu;
- Zhoršenie sluchovej funkcie;
- Nezrozumiteľná reč;
- Nevoľnosť a vracanie vo forme záchvatov nezávislých od jedla alebo nápojov;
- Oslabenie mimických svalov a iných svalov tváre;
- Nepohodlie pri prehĺtaní;
- Pravidelné bolesti hlavy (často v ranných hodinách).
Klinický obraz sa postupne rozširuje a zhoršuje: u niektorých pacientov sa to deje pomaly, u iných - náhle, doslova „pred ich očami“, v priebehu niekoľkých týždňov. V druhom prípade hovoríme o agresívnom, rýchlo sa rozvíjajúcom glióme mozgu.
Prvé príznaky
Glióm mozgu v počiatočných štádiách vývoja nemá výraznú symptomatológiu. Prvé prejavy sa často mylne považujú za príznaky iných, menej nebezpečných patológií.
Vo všeobecnosti je klinický obraz gliómu rôznorodý a je určený lokalizáciou a veľkosťou patologického ložiska. S rastom novotvaru sa vyvíjajú a zhoršujú celkové mozgové symptómy:
- Pretrvávajúca a pravidelná bolesť hlavy, ktorá nereaguje na štandardné lieky (nesteroidné protizápalové lieky);
- Prerušovaná nevoľnosť, niekedy až do bodu vracania;
- Nepríjemný, ťažký pocit v oblasti očnej buľvy;
- Záchvaty.
Mozgové prejavy sú obzvlášť intenzívne, keď nádor prerastá do komôr alebo likvorového systému. Odtok mozgovomiechového moku je narušený, intrakraniálny tlak sa zvyšuje a vyvíja sa hydrocefalus. Proces postihuje určitú časť mozgu, čo ovplyvňuje vývoj zodpovedajúcej klinickej formy:
- Existujú problémy so zrakovou funkciou;
- Porucha reči;
- Vyskytujú sa vestibulárne poruchy (závraty, zhoršená koordinácia pohybov);
- Paréza, paralýza rúk, nôh;
- Pamäť a koncentrácia sú zhoršené;
- Myšlienkové procesy sú narušené;
- Objavujú sa poruchy správania.
V počiatočnom štádiu príznaky prakticky chýbajú alebo sú také nevýznamné, že nepútajú pozornosť. Z tohto dôvodu odborníci dôrazne odporúčajú pravidelné preventívne prehliadky a kontroly. Čím skôr sa totiž nádorový proces zistí, tým väčšia je šanca na vyliečenie a prežitie. [ 5 ]
Glióm mozgu u dieťaťa
Spomedzi mnohých mozgových nádorov zistených v detstve sa percento gliómov pohybuje od 15 do 25 %. Deti môžu touto chorobou ochorieť v ranom dospievaní a začiatkom dvadsiatych rokov, hoci je veľmi zriedkavé, aby sa touto chorobou ochoreli deti mladšie ako 3 roky.
Patológia začína na pozadí mutácie gliových buniek. Doteraz neexistuje odpoveď na otázku, prečo k tejto mutácii dochádza.
Jediné, čo sa spoľahlivo zistilo, je, že určité dedičné choroby spojené so zvýšeným rizikom rastu nádoru zvyšujú aj pravdepodobnosť vzniku gliómu mozgu.
Vedci okrem toho zistili, že gliové bunky môžu mať divergenciu v jednotlivých génoch alebo chromozómoch. V dôsledku tejto poruchy sa aktivuje mutačný mechanizmus, ktorý nie je dedičný. Je možné, že k tomu dochádza v jednom z najskorších štádií vývoja.
Je dokázaným faktom, že prítomnosť akútnej leukémie alebo retinoblastómu v anamnéze dieťaťa, alebo ožiarenie mozgu z akéhokoľvek iného dôvodu, významne zvyšuje riziká vzniku gliómu (po určitom časovom období).
Symptomatológia v detstve závisí od stupňa malignity a lokalizácie patologického ložiska. Rozlišujú sa špecifické a nešpecifické príznaky:
- Nešpecifické príznaky nie sú „viazané“ na oblasť, kde sa glióm nachádza. Medzi bežné prejavy môže patriť bolesť hlavy, závraty, nechutenstvo, vracanie bez súvislosti s príjmom potravy, úbytok hmotnosti (z neznámych dôvodov), neustály pocit únavy, pokles akademického výkonu, ťažkosti s koncentráciou, poruchy správania. Tieto príznaky sú spôsobené kompresiou intrakraniálnych štruktúr, ktorú možno vysvetliť ako priamy tlak rastúcej hmoty, a poruchou cirkulácie mozgovomiechového moku. Existuje riziko vzniku mozgovej hydrokély.
- Špecifická symptomatológia závisí od bezprostrednej lokalizácie gliového patologického ložiska. Napríklad nádor mozočka je u detí zvyčajne sprevádzaný zhoršenou chôdzou a rovnováhou. Lézia veľkého mozgu sa prejavuje kŕčovými záchvatmi a rast nádoru v mieche - paralýzou svalstva. Stáva sa, že sa u dieťaťa prudko zhorší zrak, naruší sa vedomie, zhorší sa spánok alebo sa vyskytne iný vývojový problém.
V detstve sa malígny glióm spravidla prejaví v priebehu niekoľkých týždňov alebo mesiacov od svojho vývoja: často sa vyznačuje rýchlym a nekontrolovaným rastom novotvaru.
Deti so zhubnými gliovými nádormi liečia lekári v pediatrických klinických centrách špecializujúcich sa na detskú onkológiu. Spravidla sa používa chirurgická liečba, rádioterapia a chemoterapia.
Najdôležitejším krokom liečby je neurochirurgia. Čím radikálnejšia je, tým väčšia je šanca dieťaťa na vyliečenie. Chirurgický zákrok však nie je vždy možný: problémy môžu vzniknúť najmä pri odstraňovaní gliómov mozgového kmeňa, ako aj pri ožarovaní u detí mladších ako 3 roky.
Gliómy centrálneho mozgu (stredný a stredný mozog) sa ťažko odstraňujú úplne, pretože existuje riziko poškodenia zdravého tkaniva. Ak nie je možná úplná resekcia nádoru, pacientovi je predpísaná paliatívna liečba.
Deti s malígnymi gliómami sa liečia podľa štandardizovaných protokolov, ktoré boli stanovené prostredníctvom prísne kontrolovaných klinických štúdií. Najbežnejšie protokoly sú nasledovné:
- HIT HGG 2007: zahŕňa liečbu detí vo veku 3 – 17 rokov.
- HIT SKK: vhodné pre dojčatá (do troch rokov) a nezahŕňa ožarovanie.
Štatistiky prežitia detí s gliómami vo všeobecnosti nie sú veľmi optimistické. V žiadnom prípade však nie je možné vopred predpovedať účinnosť liečebných opatrení pre konkrétne dieťa. Je dôležité starostlivo dodržiavať všetky lekárske predpisy, čo výrazne zvyšuje šance na uzdravenie.
Formuláre
Gliómy môžu byť nízko malígne a vysoko malígne, s intenzívnym rastom a sklonom k metastázovaniu. Je dôležité pochopiť, že nízka malignita nie je synonymom bezpečnosti nádoru. Akýkoľvek mozgový nádor vytvára dodatočný objem, stláča mozgové štruktúry, čo vedie k ich posunutiu a zvýšenému intrakraniálnemu tlaku. V dôsledku toho môže pacient zomrieť.
Existujú dva hlavné typy malígnych astrocytómov. Sú to glioblastómy a anaplastické astrocytómy, ktoré sa delia podľa molekulárnych zmien. Sekundárne malígne nádory, ktoré sa vyvinuli z astrocytómov a majú nízky stupeň malignity, sa najčastejšie vyskytujú u mladých pacientov. Iniciálne malígne nádory gliového typu sa častejšie vyskytujú u starších pacientov.
V závislosti od štrukturálnej lokalizácie sa gliómy rozdeľujú na:
- Supratentoriálny (s lokalizáciou nad mozočkom v oblasti laterálnych komôr, veľkých hemisfér);
- Subtentoriálny (s lokalizáciou pod mozočkom v zadnej lebečnej jamke).
Podľa histologických znakov sa rozlišujú tieto typy gliómov:
- Astrocytový glióm je najbežnejší. Ďalej sa delí na nodulárny a difúzny (ten druhý sa vyznačuje rýchlym rastom a mozgovým vzorcom).
- Oligodendroglióm – vyskytuje sa u 5 % pacientov. Má petrifikáty – oblasti kalcifikácie, najčastejšie v prednom laloku.
- Ependymálny glióm - rastie zo štruktúr, ktoré lemujú steny centrálneho kanála miechy a komôr. Často prerastá do hrúbky mozgovej hmoty, ako aj do lúmenu mozgu.
Možné sú aj zmiešané patologické ložiská, ako napríklad subependymóm, oligoastrocytóm atď.
Všetky gliómy sú rozdelené do nasledujúcich štádií:
- Pomaly rastúce relatívne benígne neoplazmy bez zjavných klinických príznakov.
- Pomaly rastúce „hraničné“ gliómy, ktoré sa postupne transformujú do štádia III a vyššieho.
- Malígny glióm.
- Malígny glióm s intenzívnym agresívnym rastom a šírením, so zlou prognózou.
Čím nižšie je štádium malignity, tým menšia je pravdepodobnosť metastázovania a recidívy odstráneného nádoru a tým väčšia je šanca na vyliečenie pacienta. Najväčšie nebezpečenstvo predstavuje multiformný glioblastóm, nízko diferencovaný proces s intenzívnym rastom a vývojom. [ 6 ]
Možné a najčastejšie varianty neurogliómu:
- Glióm s léziami mozgového kmeňa a mostíka sa nachádza v oblasti, kde sa mozog spája s miechou. Práve tam sa nachádzajú dôležité neurocentrá zodpovedné za dýchacie, srdcové a motorické funkcie. Ak je táto zóna poškodená, dochádza k narušeniu činnosti vestibulárneho a rečového aparátu. Často sa zisťuje v detstve.
- Vizuálny glióm postihuje neurogliálne bunky, ktoré obklopujú zrakový nerv. Patológia spôsobuje zrakové poruchy a exoftalmus. Častejšie sa vyskytuje u detí.
- Nízky malígny neuroglióm sa vyznačuje pomalým rastom, lokalizovaný častejšie vo veľkých hemisférach a mozočku. Vyskytuje sa častejšie u mladých ľudí (adolescentov a mladých dospelých okolo 20 rokov).
- Glióm corpus callosum je charakteristickejší pre osoby vo veku 40 až 60 rokov a najčastejšie ho predstavuje glioblastóm.
- Glióm chiazmy je lokalizovaný v zóne optického prechodu, takže je sprevádzaný krátkozrakosťou, stratou zorného poľa, okluzívnym hydrocefalom a neuroendokrinnými poruchami. Môže sa vyskytnúť v akomkoľvek veku, ale najčastejšie postihuje pacientov s neurofibromatózou typu I.
Komplikácie a následky
Gliómy s nízkou malignitou (stupeň I-II, vysoko malignity - napr. astrocytóm, oligoastrocytóm, oligodendroglióm, pleomorfný xanthoastrocytóm atď.) a vysokou malignitou (stupeň III-IV - glioblastóm, anaplastický oligodendroglióm, oligoastrocytóm a astrocytóm). Gliómy stupňa IV sú obzvlášť malígne.
Glióm mozgového kmeňa má veľmi nepriaznivú prognózu práve preto, že novotvar postihuje takú oblasť mozgu, kde sú sústredené najdôležitejšie nervové spojenia medzi mozgom a končatinami. Dokonca aj pomerne malý nádor v tejto oblasti stačí na to, aby sa stav pacienta rýchlo zhoršil a vyvolal paralýzu.
Nemenej nepriaznivé následky sa vyskytujú, keď sú postihnuté aj iné oblasti mozgu. Často ide o nádor mozgovej kôry, ktorý napriek liečbe nedáva pacientovi šancu na dlhý život. Často je možné len oddialiť smrť.
Podľa lekárskych štatistík je päťročná miera prežitia často iba 10 – 20 %. Hoci tieto čísla do značnej miery závisia od stupňa malignity aj od presnej lokalizácie a objemu vykonaného chirurgického zákroku. Po úplnom odstránení patologického ložiska sa miera prežitia výrazne zvyšuje (niekedy až o 50 %). Absencia liečby alebo jej nemožnosť (z jedného alebo druhého dôvodu) zaručene povedie k smrti pacienta.
Väčšina nízko malígnych gliových nádorov je schopná infiltrovať mozgové tkanivo a malígnizovať v priebehu niekoľkých rokov.
Riziko recidívy gliómu považujú odborníci za „vysoko pravdepodobné“. Napriek tomu by sa liečba nemala zanedbávať: je dôležité zabezpečiť si dobrú kvalitu života čo najdlhšie.
Recidivujúce gliómy majú vždy horšiu prognózu ako primárne nádory. Moderné liečebné protokoly založené na štúdiách terapeutickej optimalizácie však často dosahujú dostatočne dobré výsledky u pacientov aj s vysoko malígnymi neoplazmami.
Možné výsledky po chemoterapii:
- Chudnutie, vychudnutie, poruchy trávenia, ochorenia ústnej dutiny;
- Zvýšená excitabilita centrálneho nervového systému, asténia;
- Zhoršenie sluchovej funkcie, tinitus a zvonenie v ušiach;
- Záchvaty, depresívne poruchy;
- Hypertenzná kríza, zmena krvného obrazu;
- Zlyhanie obličiek;
- Alergické procesy, vypadávanie vlasov, výskyt pigmentových škvŕn na tele.
Po chemoterapii pacienti zaznamenávajú výrazné oslabenie imunitného systému, čo môže spôsobiť rozvoj rôznych infekčných patológií.
Diagnostika gliómy mozgu
Glióm mozgu možno podozrievať na základe nasledujúcich príznakov:
- Pacient má lokalizované alebo generalizované záchvaty, ktoré sú charakteristické pre kortikálnu lokalizáciu novotvaru a jeho pomalý vývoj. Epi-záchvaty sa vyskytujú u 80 % pacientov s nízkostupňovými gliálnymi nádormi a u 30 % pacientov s vysokostupňovými gliómami.
- Zvýšený intrakraniálny tlak je charakteristický najmä pre útvary nachádzajúce sa v pravom čelovom a temennom laloku. S vysokým intrakraniálnym tlakom súvisí porucha krvného obehu a obehu liehoviny, ktorá sa prejavuje ako pretrvávajúca a narastajúca bolesť hlavy, nevoľnosť s vracaním, poruchy videnia a ospalosť. Dochádza k opuchu zrakového nervu a paralýze odvádzacieho nervu. Zvýšenie intrakraniálneho tlaku na kritické hodnoty môže viesť k rozvoju kómy a smrti. Ďalšou príčinou vysokého vnútrolebečného tlaku je hydrocefalus.
- Pacient má rastúci ohniskový obraz. V supratentoriálnych formáciách sú narušené motorické a senzorické sféry, progreduje hemiopia, afázia a kognitívne poruchy.
Ak má lekár podozrenie na prítomnosť mozgového nádoru, je optimálne vykonať magnetickú rezonanciu bez alebo s podaním kontrastnej látky (gadolínia), aby sa zistila jeho lokalizácia, veľkosť a ďalšie charakteristiky. Ak nie je možné vykonať magnetickú rezonanciu, vykoná sa počítačová tomografia a ako metóda diferenciácie sa použije magnetická rezonančná spektroskopia. Napriek informatívnosti týchto diagnostických metód sa konečná diagnóza stanoví až po histologickom potvrdení počas resekcie ložiska nádoru.
Vzhľadom na vyššie uvedené kritériá sa odporúča začať diagnostiku dôkladnou anamnézou, posúdením somato-neurologického stavu a funkčného stavu. Neurologický stav sa posudzuje spolu s určením pravdepodobných intelektuálnych a mnestických porúch.
Odporúčané laboratórne testy:
- Kompletné všeobecné klinické krvné vyšetrenie;
- Kompletný krvný biochemický panel;
- Analýza moču;
- Štúdia zrážanlivosti krvi;
- Analýza onkologických markerov (AFP, beta-hCG, LDH – relevantné pri podozrení na léziu epifýzy).
Na objasnenie prognostických bodov u pacientov s glioblastómom a anaplastickým astrocytómom sa hodnotí mutácia génu IDH1|2-1 a metylácia génu MGMT. U pacientov s oligodendrogliómom a oligoastrocytómom sa stanovuje kodelácia 1p|19q.
Inštrumentálna diagnostika je v prvom rade reprezentovaná povinným zobrazovaním magnetickou rezonanciou mozgu (niekedy aj miechy). MRI sa vykonáva v troch projekciách s použitím štandardných režimov T1-2, FLAIR, T1 s kontrastom.
V prípade indikácie sa vykonáva ultrazvuk cievnej siete, funkčná magnetická rezonancia motorických a rečových častí, ako aj angiografia, spektroskopia, MR traktografia a perfúzia.
Ďalšie vyšetrenia môžu zahŕňať:
- Elektroencefalografia mozgu;
- Konzultácie s neurochirurgom, onkológom, rádiológom, oftalmológom, rádiológom.
Odlišná diagnóza
Diferenciálna diagnostika sa nevyhnutne vykonáva s nenádorovými patológiami - najmä s krvácaním spôsobeným arteriovenóznou alebo arteriálnou malformáciou, ako aj s pseudotumorovými demyelinizačnými procesmi, zápalovými ochoreniami (toxoplazmóza, mozgový absces atď.).
Okrem toho rozlišujte medzi primárnym nádorovým zameraním a metastázami v centrálnom nervovom systéme.
Vďaka moderným možnostiam magnetickej rezonancie je možné vykonávať diagnostické opatrenia s dostatočnou presnosťou, aby sa zistil pôvod primárneho ložiska v CNS. MRI mozgu sa vykonáva s kontrastom alebo bez kontrastu, v režime T1, T2 FLAIR - v troch projekciách, alebo tenkých rezoch v axiálnej projekcii (režim SPGR). Tieto diagnostické metódy umožňujú presne určiť lokalizáciu, veľkosť, štrukturálne charakteristiky novotvaru, jeho vzťah k cievnej sieti a blízkym oblastiam mozgu.
Okrem toho sa ako súčasť diferenciálnej diagnostiky môže vykonať CT (s kontrastnou látkou alebo bez nej), CT angiografia (MR angiografia), MR traktografia, MR alebo CT perfúzia. CT/PET mozgu s metionínom, cholínom, tyrozínom a inými aminokyselinami sa používa, ak je to indikované.
Liečba gliómy mozgu
Špecifická terapia pozostáva z chirurgických, chemoterapeutických a radiačných opatrení. Ak je to možné, je povinné vykonať kompletnú resekciu ložiska nádoru, čo umožňuje rýchlu úľavu od symptómov a histologické potvrdenie diagnózy.
Ožarovanie má pozitívny vplyv na predĺženie dĺžky života pacientov. Štandardne sa podáva celková dávka 58 až 60 Gy, rozdelená na jednotlivé ožarovacie dávky 1,8 – 2 Gy. Nádor sa ožaruje lokálne, pričom sa dodatočne zachytáva až 3 cm okolo neho. Rádioterapia je prijateľnejšia na rozdiel od brachyterapie. V niektorých prípadoch sa odporúčajú rádiochirurgické metódy, ktoré pozostávajú z ožarovania gama nožom alebo lineárnym plynovým pedálom, ako aj z neutrónovo-záchytnej bórovej terapie.
Potreba adjuvantnej chemoterapie je kontroverzná. V niektorých prípadoch umožnili prípravky nitrozomočoviny predĺžiť dĺžku života pacientov až na jeden a pol roka, ale niektoré výsledky používania takýchto chemopreparátov boli negatívne. V súčasnosti sa aktívne používajú cytotoxické látky, neoadjuvantná terapia (pred ožarovaním), kombinované lieky, intraarteriálna chemoterapia alebo vysokodávková chemoterapia s ďalšou transplantáciou kmeňových buniek.
Vo všeobecnosti je pre úspešnú liečbu gliómov veľmi dôležitý komplexný prístup, ktorého rozsah závisí od lokalizácie a stupňa malignity útvaru, jeho veľkosti a celkového zdravotného stavu pacienta.
V súvislosti s gliómom mozgového kmeňa sa chirurgický zákrok používa zriedkavo. Hlavnou kontraindikáciou operácie je oblasť lokalizácie ložiska - v tesnej blízkosti životne dôležitých častí. V niektorých prípadoch je možné odstrániť glióm kmeňa mikrochirurgickými metódami, s predoperačnou a pooperačnou chemoterapiou. Takýto zákrok je veľmi zložitý a vyžaduje si špeciálnu kvalifikáciu neurochirurga.
Radiačná chirurgia a najmä stereotaktická chirurgia s vystavením vysokým ionizujúcim dávkam je pomerne účinná. Použitie takejto techniky v skorých štádiách vývoja novotvaru niekedy umožňuje dosiahnuť dlhodobú remisiu alebo dokonca úplné vyliečenie pacienta.
Radiačná liečba sa často kombinuje s chemoterapiou, čo zlepšuje účinnosť intervencií a znižuje radiačnú záťaž. Pri gliómoch nie sú všetky chemopreventívne látky terapeuticky úspešné, preto sa predpisujú individuálne a v prípade potreby sa predpisy upravujú.
Na zníženie bolesti a zníženie intrakraniálneho tlaku sa bez ohľadu na hlavnú liečbu predpisuje symptomatická liečba - najmä kortikosteroidné lieky, analgetiká, sedatíva.
Lieky
Kortikosteroidné lieky ovplyvňujú opuch, znižujú závažnosť neurologických symptómov na niekoľko dní. Avšak kvôli početným vedľajším účinkom a zvýšenej pravdepodobnosti nežiaducich interakcií s chemoterapeutikami sa používajú minimálne účinné dávky steroidov a ich podávanie sa vysadí čo najskôr (napr. po operácii).
Antikonvulzíva sa systematicky používajú ako sekundárne preventívne opatrenie u pacientov, ktorí už prekonali epileptické záchvaty. Tieto lieky môžu spôsobiť závažné nežiaduce príznaky a tiež interagovať s chemoterapiou.
Antikoagulanciá sú obzvlášť dôležité v pooperačnom štádiu, pretože riziko vzniku tromboflebitídy pri glióme je pomerne vysoké (až 25 %).
Dobrý účinok sa očakáva od užívania antidepresív-anxiolytík. Užívanie metylfenidátu 10-30 mg/deň v dvoch dávkach často umožňuje optimalizovať kognitívne schopnosti, zlepšiť kvalitu života a udržať pracovnú kapacitu.
Neurologické zlyhanie a príznaky mozgového edému (bolesť hlavy, poruchy vedomia) sa eliminujú kortikosteroidnými liekmi - najmä prednizolónom alebo dexametazónom. |
Schéma a dávkovanie kortikosteroidov sa vyberá individuálne, pričom sa dodržiava minimálna účinná dávka. Na konci liečebného cyklu sa lieky postupne vysadzujú. |
Kortikosteroidy sa užívajú spolu s gastroprotektívnymi liekmi - blokátormi protónovej pumpy alebo blokátormi H2-histamínových receptorov. |
Diuretiká (Furosemid, Manitol) sa predpisujú pri silnom opuchu a posunutí mozgových štruktúr ako doplnok ku kortikosteroidným liekom. |
V prípade konvulzívnych záchvatov (vrátane anamnézy) alebo epileptiformných symptómov na elektroencefalograme sa dodatočne predpisuje antikonvulzívna liečba. Antikonvulzíva sa nepredpisujú na profylaktické účely. |
Pacientom s indikáciou na chemoterapiu sa odporúča užívať antikonvulzíva, ktoré neovplyvňujú funkciu pečeňových enzýmov. Lieky voľby: Lamotrigín, kyselina valproová, Levetiracetam. Nesmú sa užívať: Karbamazepín, fenobarbital. |
Bolesť hlavy pri gliómoch mozgu sa lieči kortikosteroidmi. |
V niektorých prípadoch bolestí hlavy sa môžu použiť nesteroidné protizápalové lieky alebo tramadol. |
Ak pacient užíva nesteroidné protizápalové lieky, ich užívanie sa vysadí niekoľko dní pred operáciou, aby sa minimalizovalo riziko krvácania počas operácie. |
Vo vybraných prípadoch bolesti sa môžu odporučiť narkotické analgetiká – ako je fentanyl alebo trimeperidín. |
Na prevenciu pľúcnej embólie od tretieho pooperačného dňa sa predpisuje podávanie nízkomolekulárnych heparínov - najmä enoxaparínu sodného alebo nadroparínu vápenatého. |
Ak pacient systematicky užíva antikoagulačnú alebo antiagregačnú liečbu, najneskôr týždeň pred chirurgickým zákrokom sa prevedie na nízkomolekulárne heparíny s ich ďalším vysadením deň pred operáciou a obnovením liečby 24 – 48 hodín po operácii. |
Ak má pacient s gliómom venóznu trombózu dolných končatín, vykonáva sa liečba priamymi antikoagulanciami. Nie je vylúčená ani možnosť umiestnenia CAVA-filtra. |
Chemoterapia pre malígne gliómy mozgu
Základné režimy protinádorovej chemoterapie pre gliómy sa považujú za:
- Lomustín 100 mg/m² v prvý deň, vinkristín 1,5 mg/m² v prvý a ôsmy deň, prokarbazín 70 mg/m² od ôsmeho do dvadsiateho prvého dňa, kúry každých šesť týždňov.
- Lomustín 110 mg/m² každých šesť týždňov.
- Temozolomid 5/23 150 až 200 mg/m² od prvého do piateho dňa, každých 28 dní.
- Temozolomid ako súčasť chemoradiačnej liečby, 75 mg/m² každý deň, počas ktorého sa podáva ožarovanie.
- Temozolomid s cisplatinou alebo karboplatinou (80 mg/m²) a Temozolomid 150 – 200 mg/m² v 1. až 5. deň každé 4 týždne.
- Temozolomid 7/7 v dávke 100 mg/m² v 1. – 8. a 15. – 22. deň kúry s opakovaním každé štyri týždne.
- Bevacizumab 5 až 10 mg/kg v prvý a pätnásty deň a irinotekan 200 mg/m² v prvý a pätnásty deň, opakovane každé štyri týždne.
- Bevacizumab 5 až 10 mg/kg v prvý, pätnásty a dvadsiaty deväť dní a Lomustín 90 mg/m² v prvý deň každých šesť týždňov.
- Bevacizumab 5 až 10 mg/kg v prvý a pätnásty deň, Lomustín 40 mg v prvý, ôsmy, pätnásty a dvadsiaty druhý deň, opakovane každých šesť týždňov.
- Bevacizumab 5 až 10 mg/kg v prvý a pätnásty deň, opakovane každé štyri týždne.
Cytostatiká v mnohých prípadoch úspešne inhibujú rast nádorových buniek, ale nevykazujú selektivitu voči zdravým tkanivám a orgánom. Preto odborníci identifikovali množstvo kontraindikácií, pri ktorých je chemoterapia gliómu nemožná:
- Nadmerná individuálna citlivosť na chemopreventívne látky;
- Dekompenzácia srdcových, renálnych, pečeňových funkcií;
- Potlačená hematopoéza v kostnej dreni;
- Problémy s funkciou nadobličiek.
Chemoterapia sa podáva s mimoriadnou opatrnosťou:
- Pacienti s významnými poruchami srdcového rytmu;
- S cukrovkou;
- Pri akútnych vírusových infekciách;
- Starším pacientom;
- Pacienti trpiaci chronickým alkoholizmom (chronická intoxikácia alkoholom).
Najzávažnejším vedľajším účinkom chemopreventívnych liekov je ich toxicita: cytostatiká selektívne narúšajú funkčnosť krviniek a menia ich zloženie. V dôsledku toho sa znižuje hmotnosť krvných doštičiek a erytrocytov a vyvíja sa anémia.
Pred predpísaním chemoterapie pacientovi lekár vždy zohľadňuje stupeň toxicity liekov a pravdepodobné komplikácie po ich použití. Chemoterapeutické kurzy sú vždy starostlivo monitorované špecialistami a pravidelne sa monitoruje krv.
Možné následky cytostatickej liečby:
- Vychudnutosť, vychudnutosť;
- Ťažkosti s prehĺtaním jedla, suché sliznice, parodontitída, dyspepsia;
- Nestabilita centrálneho nervového systému, maniodepresívne poruchy, záchvatový syndróm, asténia;
- Zhoršenie sluchovej funkcie;
- Zvýšenie krvného tlaku až po rozvoj hypertenznej krízy;
- Pokles počtu krvných doštičiek, červených krviniek, bielych krviniek, viacnásobné krvácanie, vnútorné a vonkajšie krvácanie;
- Zlyhanie obličiek;
- Alergické procesy;
- Vypadávanie vlasov, výskyt oblastí so zvýšenou pigmentáciou.
Po cykloch chemoterapie majú pacienti zvýšené riziko vzniku infekčných ochorení a bolesti svalov a kĺbov sú bežné.
Na zníženie rizika nežiaducich účinkov po chemoterapii sú nevyhnutne predpísané ďalšie rehabilitačné opatrenia, ktorých cieľom je obnoviť normálny krvný obraz, stabilizovať kardiovaskulárnu aktivitu, normalizovať neurologický stav. Nevyhnutne sa praktizuje dostatočná psychologická podpora.
Chirurgická liečba
Operácia sa vykonáva s cieľom čo najviac odstrániť ložisko nádoru, čo by malo následne znížiť intrakraniálny tlak, znížiť neurologickú insuficienciu a poskytnúť potrebný biomateriál na výskum.
- Operácia sa vykonáva na špecializovanom neurochirurgickom oddelení alebo klinike, ktorej špecialisti majú skúsenosti s neuroonkologickými zákrokmi.
- Chirurg vykonáva prístup plastickou trepanáciou kosti v oblasti podozrenia na lokalizáciu gliómu.
- Ak sa novotvar nachádza anatomicky blízko motorických oblastí alebo dráh, alebo v jadrách či pozdĺž hlavových nervov, používa sa intraoperačné neurofyziologické monitorovanie.
- Neuronavigačné systémy, intraoperačná fluorescenčná navigácia s kyselinou 5-aminolevulénovou je žiaduca na maximalizáciu odstránenia novotvaru.
- Po zákroku sa 1. – 2. deň vykoná kontrolné CT alebo MRI (s injekciou kontrastnej látky alebo bez nej).
Ak je chirurgická resekcia gliómu nemožná alebo sa spočiatku považuje za nevhodnú, alebo ak existuje podozrenie na lymfóm centrálneho nervového systému, vykoná sa biopsia (otvorená, stereotaktická, s navigačným monitorovaním atď.). |
Pacienti s mozgovou gliomatózou sú overení stereotaktickou biopsiou, pretože terapeutická taktika do značnej miery závisí od histologického obrazu. |
V určitých situáciách – u starších pacientov, pri závažných neurologických poruchách, pri lokalizácii gliómu v trupe a iných životne dôležitých častiach – sa liečba plánuje na základe symptómov a zobrazovacích informácií po všeobecnej lekárskej konzultácii. |
Pacientom s piloidným astrocytómom, ako aj s nodulárnymi formami neoplaziem mozgového kmeňa a exofytickými procesmi sa odporúča podstúpiť resekciu alebo otvorenú biopsiu. |
Pacienti s difúznym gliómom pontínneho kanála a inými difúznymi neoplazmami trupu sú liečení rádioterapiou a protinádorovou farmakoterapiou. V takýchto prípadoch nie je potrebné overenie. |
Pacienti s kvadruplegickým platničkovým gliómom po odstránení mozgovej hydrokély podstupujú systematické magnetické rezonancie a klinické sledovanie. Ak novotvar vykazuje známky rastu, odstráni sa ďalším ožiarením. |
Pri čiastočnej resekcii alebo biopsii nízkostupňového malígneho gliómu sú pacienti s dvoma alebo viacerými rizikovými faktormi nevyhnutne liečení rádioterapiou a/alebo chemoterapiou. |
U pacientov so subependymálnym obrovskobunkovým astrocytómom je povinná totálna resekcia. |
Everolimus sa predpisuje na difúzny subependymálny obrovskobunkový astrocytóm. |
Piloidný astrocytóm by sa mal po zákroku odstrániť magnetickou rezonanciou, aby sa objasnila kvalita radikálnej resekcie nádorového tkaniva. |
Pri glioblastóme by sa mala pooperačná liečba kombinovať (radiácia + chemoterapia) s podávaním temozolomidu. |
Pri anaplastickom astrocytóme po operácii je indikovaná rádioterapia s ďalšou farmakoterapiou. Používa sa lomustín, temozolomid. |
Pacienti s anaplastickým oligodendrogliómom alebo oligoastrocytómom dostávajú po operácii rádioterapiu aj chemoterapiu (monoterapiu temozolomidom alebo PCV). |
Starší pacienti s rozsiahlym vysoko malígnym gliómom sú ožarovaní v hypofrakcionovanom režime alebo sa vykonáva monoterapia temozolomidom. |
V prípade recidívy gliómu sa o možnosti reoperácie a následnej liečebnej taktike diskutuje s konzíliom špecialistov. Optimálny režim pri recidívach: reoperácia + systémová chemoterapia + opakovaná radiačná expozícia + paliatívne opatrenia. Ak sú prítomné lokalizované menšie oblasti recidivujúceho rastu nádoru, môže sa použiť rádiochirurgia. |
Liekmi voľby pre recidivujúci rast gliómu sú Temozolomid a Bevacizumab. |
Recidíva vysoko malígnych oligodendrogliómov a anaplastických astrocytómov je indikáciou pre liečbu temozolomidom. |
Pleomorfný xanthoastrocytóm sa odstráni bez povinnej adjuvantnej chemoterapie. |
Jednou zo zvláštností gliómov je ťažkosť pri ich liečbe a odstraňovaní. Chirurg sa snaží čo najúplnejšie odstrániť tkanivá novotvaru, aby dosiahol kompenzáciu stavu. Mnohým pacientom sa podarí zlepšiť kvalitu života a predĺžiť ho, ale pri vysoko malígnych nádoroch zostáva prognóza nepriaznivá: existuje zvýšená pravdepodobnosť opätovného rastu patologického ložiska.
Výživa pre glióm mozgu
Strava pre pacientov so zhubnými nádormi - dôležitý bod, ktorému, žiaľ, mnohí ľudia nevenujú veľkú pozornosť. Medzitým, vďaka zmenám v stravovaní, je možné spomaliť vývoj gliómu a posilniť a narušenú imunitu.
Hlavné oblasti zmien v stravovaní:
- Normalizácia metabolických procesov, posilnenie imunitnej ochrany;
- Detoxikácia tela;
- Optimalizácia energetického potenciálu;
- Zabezpečenie normálneho fungovania všetkých orgánov a systémov tela počas takého ťažkého obdobia pre nich.
Racionálna a vyvážená strava je nevyhnutná u pacientov s počiatočnými štádiami nízkozhubných nádorov, ako aj u pacientov s posledným štádiom glioblastómu. Starostlivo zvolená strava prispieva k zlepšeniu celkového zdravotného stavu a obnove poškodených tkanív, čo je obzvlášť dôležité na pozadí cytostatickej a rádioterapie. Rovnováha nutričných zložiek a správne metabolické procesy zabraňujú tvorbe infekčných ložísk, blokujú zápalové reakcie a zabraňujú vyčerpaniu organizmu.
Nasledujúce potraviny a nápoje sa odporúčajú pre glióm mozgu:
- Červené, žlté a oranžové ovocie a zelenina (paradajky, broskyne, marhule, mrkva, repa, citrusové plody) obsahujúce karotenoidy, ktoré chránia zdravé bunky pred negatívnymi účinkami rádioterapie;
- Kapusta (karfiol, brokolica, ružičkový kel), reďkovka, horčica a iné rastlinné produkty, ktoré obsahujú indol - účinnú látku, ktorá neutralizuje nepriaznivé toxické a chemické faktory;
- Zelenina (kôpor, petržlenová vňať, mladé listy púpavy a žihľavy, rebarbora, rukola, špenát), zelený hrášok a špargľa, špargľový fazuľový struk a riasy (morské riasy, spirulina, chlorella);
- Zelený čaj;
- Cesnak, cibuľa, ananás, ktoré majú protinádorové a detoxikačné schopnosti;
- Otruby, obilniny, celozrnný chlieb, naklíčené klíčky strukovín, obilniny a semená;
- Tmavé hrozno, maliny, jahody a jahody, čučoriedky, černice, granátové jablko, ríbezle, čierne ríbezle, jarabina, čučoriedky, rakytník, čerešne a iné bobule, ktoré obsahujú prírodné antioxidanty znižujúce negatívne účinky voľných radikálov, vírusov a karcinogénov;
- Nízkotučné mliečne výrobky.
Tráviaci systém a celé telo by ste nemali zaťažovať ťažkými a mastnými jedlami. Užitočné je používať čerstvo vylisované domáce šťavy, smoothie, maškrty. Do jedál by sa mali pridávať zdroje omega-3 mastných kyselín, ako je rybí olej, ľanový olej alebo ľanové semienka.
Cukru a sladkostiam je lepšie sa úplne vyhýbať. Ale lyžička medu s pohárom vody nezaškodí: včelie produkty majú výrazný protizápalový, antioxidačný a protinádorový účinok. Jedinou kontraindikáciou užívania medu je alergia na produkt.
Z jedálnička by sa malo vylúčiť:
- Mäso, bravčová masť, droby;
- Maslo, mastné mliečne výrobky;
- Údené mäso, klobásy, konzervované mäso a ryby;
- Alkohol v akejkoľvek forme;
- Sladkosti, pečivo, koláče a pečivo, cukríky a čokolády;
- Pohodlné jedlá, rýchle občerstvenie, občerstvenie;
- Vyprážané jedlá.
Denne by ste mali konzumovať dostatok zeleniny, zeleniny, ovocia a čistej pitnej vody.
Počas chemoterapie a nejaký čas po nej by ste mali piť domáce zeleninové a ovocné šťavy, jesť domáci nízkotučný tvaroh, mlieko a syr. Dôležité je piť veľa tekutín, umývať si zuby a často si vyplachovať ústa (asi 4-krát denne).
Optimálne jedlá pre pacientov s gliómom mozgu:
- Zeleninové kastróly;
- Prílohy a polievky z obilnín (najlepšie pohánka, ovsené vločky, ryža, kuskus, bulgur);
- Parené tvarohové koláče, pudingy, kastróly;
- Dusená a pečená zelenina;
- Dusené pokrmy, zeleninové polievky, prvé a druhé jedlá zo strukovín (vrátane sóje), paštéty a suflé;
- Smoothie, zelený čaj, kompóty a pochutiny.
Prevencia
Ak človek vedie zdravý životný štýl a medzi jeho príbuznými neboli žiadne prípady rakoviny, má všetku šancu, že nedostane glióm mozgu. Neexistuje žiadna špecifická prevencia takýchto nádorov, takže hlavné preventívne body sa považujú za správnu výživu, fyzickú aktivitu, vyhýbanie sa zlým návykom, absenciu pracovných a domácich rizík.
Odborníci poskytujú niekoľko jednoduchých, ale účinných odporúčaní:
- Pite viac čistej vody, vyhýbajte sa sladeným sódam, baleným džúsom, energetickým nápojom a alkoholu.
- Vyhýbajte sa rizikám v práci a domácnosti: menej kontaktu s chemikáliami, korozívnymi roztokmi a kvapalinami.
- Snažte sa pripravovať jedlo varením, dusením, pečením, ale nie vyprážaním. Uprednostňujte zdravé, kvalitné domáce potraviny.
- Veľkú časť vašej stravy by mali tvoriť rastlinné potraviny vrátane zeleniny, bez ohľadu na ročné obdobie.
- Ďalším negatívnym faktorom je nadváha, ktorej by sa malo zbaviť. Kontrola hmotnosti je veľmi dôležitá pre zdravie celého tela.
- Rastlinné oleje by sa mali vždy uprednostňovať pred maslom a bravčovou masťou.
- Ak je to možné, je žiaduce uprednostňovať ekologické produkty, mäso bez hormónov, zeleninu a ovocie bez dusičnanov a pesticídov. Červenému mäsu je lepšie sa úplne vyhýbať.
- Neužívajte multivitamínové prípravky bez lekárskeho predpisu a vo veľkých množstvách. Neužívajte žiadne lieky bez lekárskeho predpisu: samoliečba je často veľmi, veľmi nebezpečná.
- Ak sa objavia podozrivé príznaky, je potrebné navštíviť lekára bez čakania na zhoršenie situácie, rozvoj nežiaducich účinkov a komplikácií.
- Sladkosti a potraviny s vysokým glykemickým indexom sú nežiaducou zložkou stravy.
- Čím skôr človek vyhľadá lekára, tým väčšia je jeho šanca na vyliečenie (a to platí pre takmer akékoľvek ochorenie vrátane gliómu mozgu).
Aby ste predišli vzniku onkopatológie, potrebujete dostatok času na spánok a odpočinok, vyhýbajte sa nadmernej konzumácii alkoholických nápojov, uprednostňujte kvalitné prírodné potraviny a obmedzujte používanie elektronických zariadení (najmä mobilných telefónov).
Nádorové ochorenia sa často vyskytujú u starších a starých ľudí. Preto je dôležité sledovať svoje zdravie už od mladého veku a nevyvolávať patologické procesy nezdravým životným štýlom a nezdravými návykmi.
Presné základné príčiny onkológie ešte neboli objasnené. Určitú úlohu však samozrejme zohrávajú nepriaznivé pracovné a environmentálne podmienky, vystavenie ionizujúcemu a elektromagnetickému žiareniu, hormonálne zmeny. Nezostávajte dlho a pravidelne na slnku, nedovoľte náhle zmeny teploty okolia, neprehrievajte sa vo vani alebo saune, často sa kúpte v horúcich kúpeľoch alebo sprchách.
Ďalšia otázka: ako zabrániť opätovnému výskytu gliómu mozgu po jeho úspešnej liečbe? Opätovný výskyt rastu novotvaru je zložitá a, žiaľ, častá komplikácia, ktorú je ťažké vopred predvídať. Pacientom možno odporučiť pravidelné preventívne prehliadky a kontroly, návštevy onkológa a ošetrujúceho lekára aspoň dvakrát ročne, zdravý životný štýl, konzumáciu zdravých a prírodných potravín, miernu fyzickú aktivitu. Ďalšou podmienkou je láska k životu, zdravý optimizmus, pozitívny prístup k úspechu za každých okolností. Patrí sem aj priateľská atmosféra v rodine a v práci, trpezlivosť a bezpodmienečná podpora od blízkych ľudí.
Predpoveď
Stav mozgu a charakteristiky gliómu v čase jeho detekcie ovplyvňujú mieru prežitia rovnako ako podávaná liečba. Uspokojivý celkový zdravotný stav pacienta a jeho vek zlepšujú prognózu (prognóza je optimistickejšia u mladých pacientov). Dôležitým ukazovateľom je histologický obraz novotvaru. Nízkostupňové gliómy majú teda lepšiu prognózu ako anaplastické gliómy a ešte viac glioblastómy (najnepriaznivejšie nádorové procesy). Astrocytómy majú horšiu prognózu ako oligodendrogliómy.
Malígne astrocytómy reagujú na liečbu zle a majú relatívne nízku mieru prežitia šesť až päť rokov. Zároveň sa dĺžka života pri gliómoch nízkeho stupňa odhaduje na 1 – 10 rokov.
Malígne astrocytómy sú v podstate nevyliečiteľné. Smer liečby zvyčajne zahŕňa zníženie neurologických prejavov (vrátane kognitívnej dysfunkcie) a zvýšenie dĺžky života pri zachovaní čo najvyššej kvality života. Symptomatická terapia sa vykonáva na pozadí rehabilitačných opatrení. Dôležitá je aj práca psychológa.
Za posledné desaťročie vedci dosiahli určitý pokrok v chápaní podstaty mozgových nádorov a spôsobov ich liečby. Pre optimalizáciu prognózy ochorenia by sa malo urobiť oveľa viac. Primárnou úlohou špecialistov je dnes nasledovné: glióm mozgu by mal mať niekoľko schém na účinné odstránenie problému naraz, a to ako v skorých, tak aj v neskorších štádiách vývoja.

