
Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Arachnodaktylia
Lekársky expert článku
Posledná kontrola: 04.07.2025
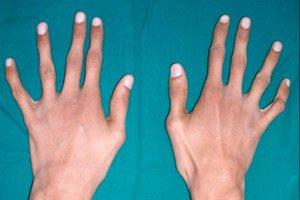
Jednou zo zriedkavých dedičných patológií spojivového tkaniva je arachnodaktýlia – deformácia prstov sprevádzaná predĺžením tubulárnych kostí, zakrivením kostry, poruchami kardiovaskulárneho systému a orgánov zraku.
Toto ochorenie prvýkrát opísal Dr. Williams a francúzsky pediater Marfan, ktorí ho nazvali dolichostenomélia. Neskôr sa v svetovej medicíne objavil termín Marfanov syndróm a od roku 1902 sa používa názov arachnodaktýlia. Patológia súvisí s vrodenými poruchami spojivového tkaniva a za jeden z hlavných príznakov sa považujú predĺžené, stenčené a zakrivené „pavúčie“ prsty. [ 1 ]
Epidemiológia
Arachnodaktylia sa považuje za dedičnú monogénnu patológiu spojivového tkaniva s autozomálne dominantnou dedičnosťou, vysokou penetranciou a rôznym stupňom expresivity.
V približne 75 – 80 % prípadov je ochorenie dedičné a vo zvyšných prípadoch sa vyskytuje v dôsledku spontánnych mutácií (najmä v dôsledku bodových missense mutácií). [ 2 ]
Bolo dokázané, že patogenetické znaky arachnodaktylie sú spôsobené zmenami v niekoľkých génoch (v 95 % prípadov):
- v géne fibrilínu-1 (bolo študovaných približne tisíc mutácií) na chromozóme 15q21.1;
- gén TGFβR1 alebo TGFβR2 na chromozóme 9 a 3p24.2-P25.
Tieto zmeny priamo ovplyvňujú rozsah klinických prejavov.
Mutácie v α-2 reťazci kolagénu typu I boli opísané u 5 % pacientov.
Prevalencia arachnodaktýlie je približne 2 prípady na 5 tisíc ľudí. Neexistuje žiadne rasové ani rodové určenie. [ 3 ]
Príčiny arachnodaktylia
Arachnodaktylia vzniká v dôsledku spontánnej mutácie. Ochorenie nie je charakterizované všeobecne známymi znakmi vrodených dedičných patológií a predĺžené prsty sa prejavujú najmä pri Marfanovom syndróme a homocystinúrii.
Toto ochorenie je zriedkavé a všetci nájdení pacienti mali mutáciu génu FBN1 (gén fibrilínu) nachádzajúceho sa na chromozóme 15 v oblasti q21.1. Klinický polymorfizmus syndrómu možno vysvetliť množstvom mutácií, pričom približne 15 % tvorili mutačné zmeny, ku ktorým došlo počas počatia. [ 4 ]
Atypické odrody arachnodaktylie sú spôsobené mutáciami v iných génoch: bol objavený vzťah medzi vývojom patológie a mutáciami v géne LTBP3, R, ktorý je lokalizovaný na chromozóme 14 v oblasti q24 a transformuje rastový faktor.
Prevažná väčšina mutácií sú takzvané missense mutácie (približne 57 %). Viac ako 20 % tvoria malé delécie so stratou chromozomálnych častí, približne 12 % tvoria mutácie v mieste zostrihu, 8 % tvoria nezmyselné mutácie a 2 % tvoria rozsiahle prestavby a delécie. [ 5 ]
Vrodená kontrakturálna arachnodaktýlia je spôsobená poruchou syntézy proteínového činidla fibrilínu-2. Problém je spôsobený mutáciou v géne FBN2, ktorý sa nachádza na piatom chromozóme v oblasti q23-q31. Všetky mutácie sú prevažne bodové mutácie, ktoré menia kodón na kód pre inú aminokyselinu. [ 6 ]
Homocystinúria sa vyvíja na pozadí zhoršeného metabolizmu esenciálnej aminokyseliny metionínu. Základom patológie môže byť strata aktivity alebo jej zníženie v nasledujúcich enzýmových látkach:
- Enzým cystationín beta syntáza (CBS). Patológia je rezistentná na B6 a prejavuje sa príznakmi charakteristickými pre formu nezávislú od B6 , avšak podávanie vitamínu B6 nevedie k zlepšeniu.
- Enzým N5, N10 metyléntetrahydrofolátreduktáza (MTHFR). Toto enzýmové činidlo je substrát, ktorý spôsobuje demetyláciu homocysteínu a jeho transformáciu na metionín, esenciálnu aminokyselinu, ktorá je súčasťou mnohých proteínových a peptidových látok.
- Enzým N5 metyléntetrahydrofolát. Hovoríme o forme patológie závislej od vitamínu B6, ktorá sa vyvíja s nedostatkom vitamínuB6. Podávanie vitamínového prípravku do tela umožňuje zlepšiť stav pacienta.
- Enzým homocysteíntransmetyláza. Vyvíja sa na pozadí metabolických porúch kobalamínu – vitamínu B12.
Rizikové faktory
Arachnodaktýlia je geneticky podmienené ochorenie charakterizované systémovým poškodením spojivového tkaniva. Patológia je spojená so zmenami v géne fibrilínu 1, lokalizovanom na krátkom ramene chromozómu 15 v lokuse 21.1.
Arachnodaktýlia sa dedí autozomálne dominantným spôsobom s vysokou penetranciou a variabilnou expresivitou. Patológia sa môže prejaviť na mužskej aj ženskej strane.
Patogenézy
Viac ako 50 % hmotnosti ľudského tela tvoria štruktúry spojivového tkaniva, najmä kostra, koža, cievna sieť, lymfa a krv.
Bunky spojivového tkaniva sú reprezentované fibroblastmi a ich podtypmi: osteoblasty, chondrocyty, keratoblasty, odontoblasty, ako aj makrofágy a mastocyty.
Embryonálne spojivové tkanivo je materiálom pre tvorbu konštitučných, genetických a epigenetických zložiek. Ochorenia spojivového tkaniva sa do istej miery odrážajú na celom tele ako celku, na jeho funkčnej kapacite a konštitúcii.
Pri arachnodaktylii dochádza k substitúcii nukleotidov v géne, ktorý obsahuje štrukturálnu informáciu o peptide fibrilín-1. Táto proteínová látka patrí do skupiny glykoproteínov, zúčastňuje sa mikrofibrilárneho systému a tvorí základ elastických fibríl spojivového tkaniva.
Tkanivo si udržiava stabilnú štruktúru vďaka medzibunkovej matrici, ktorá obsahuje mnoho rastových faktorov zabezpečujúcich systematickú obnovu buniek. Veľké cievy a väzy obsahujú početné elastínové fibrily, ktorých poškodenie spôsobuje hlavné príznaky arachnodaktýlie.
Transformujúci rastový faktor β je výrazne poškodený: jeho neaktívna forma nie je viazaná, čo vedie k zvýšeniu biologickej aktivity tohto faktora.
Fibrilárne poruchy vedú k abnormálnej tvorbe vlákien, čo má za následok stratu pevnosti a elasticity kože a iných štruktúr spojivového tkaniva.
Keď je štruktúra kolagénu narušená, je narušený primárny článok hemostázy.
Odborníci poznamenávajú, že hormonálna nerovnováha sa podieľa na vzniku a progresii anomálií v štruktúrach spojivového tkaniva vrátane arachnodaktylie. Trombotické príznaky sú určené reologickými poruchami - najmä zmenami viskozity krvi v modifikovaných cievach brachiocefalickej oblasti.
Tráviaci trakt je postihnutý v dôsledku porúch kolagénu: pozoruje sa hypomotorická biliárna dyskinéza, hernie pažerákového otvoru bránice, hepatobiliárne anomálie, chronická forma „vymazanej“ gastroduodenitídy, dolichosigma.
Ako sa dedí arachnodaktýlia?
Arachnodaktylia sa dedí autozomálne dominantne, ale môže sa vyskytnúť aj v dôsledku spontánnych mutácií. To znamená, že patológia sa nemusí nevyhnutne prejaviť u jedného z blízkych príbuzných - napríklad u rodičov, starých rodičov. Mutácie, ktoré sú základom patológie, sa môžu prejaviť náhodne.
Príznaky arachnodaktylia
V medicíne sa rozlišuje medzi latentnou a zjavnou arachnodaktyliou. Pri latentnej arachnodaktylii sú zmeny prítomné, ale sú izolované a obmedzené na jeden alebo dva orgánové systémy. Zjavná arachnodaktylia sa prejavuje viacerými viditeľnými poruchami s rôznou intenzitou symptómov. V tomto prípade môže byť stav pacienta relatívne stabilný po celé desaťročia alebo môže neustále progredovať a prejavovať sa vo vzťahu k iným orgánom a systémom.
Arachnodaktylický syndróm sa často zistí už v prvých dňoch po narodení dieťaťa.
Hlavným vonkajším znakom arachnodaktylie sú tenké a predĺžené prsty, ktoré vďaka krátkym šľachám získavajú typické zakrivenie a pripomínajú pavúčie nohy.
Pavúčie prsty alebo arachnodaktýlia sú jasne viditeľné takmer od novorodeneckého obdobia. Ale znak sa stáva zreteľnejším okolo troch rokov veku.
Charakteristické sú aj rastové ukazovatele: deti sú zvyčajne vysoké, predlaktia a holene sú dlhé, končatiny sú neproporcionálne a tenké. Neproporcionalita je obzvlášť zrejmá pri vysokej lokalizácii pása a jabĺčok. [ 7 ]
Medzi ďalšie poruchy kostry patria:
- zúžený a predĺžený tvar lebky (dolichocefalický) s abnormálne tvarovanou tvárovou oblasťou;
- lievikovitá konfigurácia hrudníka (tzv. „vtáčí“);
- zakrivená chrbtica;
- vrodené vykĺbenia bedrového kĺbu;
- obvyklé vykĺbenia kolena a ramena;
- zakrivenie pätovej kosti;
- osteofytové útvary – kostné výrastky;
- ploché nohy;
- nedostatočný vývoj tukovej vrstvy.
Medzi ďalšie príznaky arachnodaktýlie patrí:
- krátkozrakosť;
- modrastá skléra;
- subluxácia šošovky;
- poruchy srdca a ciev (srdcové chyby, aneuryzma aorty);
- výrazná štíhlosť;
- hypermobilita kĺbov;
- „klenutú“ oblohu.
Arachnodaktylia sa vyznačuje predĺženými rúrkovitými kosťami, ktoré spôsobujú rôzne zakrivenia kostry. Okrem toho má mnoho pacientov pyramídové poruchy, asymetriu šľachových reflexov, anosokóriu a nystagmus na pozadí normálneho duševného vývoja.
Ak hovoríme o arachnodaktylii, ktorá sprevádza homocystinúriu, potom sa u pacienta môžu vyskytnúť nasledujúce príznaky:
- periodické záchvaty kŕčov;
- sekundárny glaukóm so subluxáciou šošovky;
- odlúčenie sietnice, astigmatizmus;
- poškodenie arteriálnych kmeňov (vrátane obličiek, mozgu);
- osteoporóza;
- trombóza;
- mentálna retardácia.
Arachnodaktýlia u novorodencov
Vo väčšine prípadov sa arachnodaktylia u dieťaťa môže identifikovať už v prvých dňoch jeho života. S vekom sa však príznaky zvyčajne zhoršujú.
Prvé príznaky, ktoré umožňujú podozrenie na ochorenie, sú zvyčajne nasledovné:
- nezvyčajne dlhé končatiny a prsty;
- podváha pri primeranej fyzickej kondícii dieťaťa;
- predĺžená, dlhá tvár;
- nedostatok telesného tuku, slabo vyvinuté svaly;
- nadmerná flexibilita kĺbov.
Približne od štyroch rokov sa na pozadí arachnodaktylie začína meniť hrudník, chrbtica sa zakrivuje a vyvíjajú sa ploché nohy.
Z hľadiska zrakových orgánov sa pozoruje krátkozrakosť, ektopia šošovky, zmenená konfigurácia rohovky, strabizmus, hypoplastické procesy v dúhovke a sietnici. Takéto poruchy možno pozorovať už v prvých 2-3 rokoch života dieťaťa, hoci v priebehu rokov progredujú.
Najväčšie nebezpečenstvo predstavujú poruchy kardiovaskulárneho systému. Ak sú takéto poruchy prítomné, potom pri absencii vhodnej liečby existuje vysoké riziko úmrtia pacienta už v detstve. Medzi obzvlášť nebezpečné patológie možno zaradiť poškodenie cievnych stien, srdcové malformácie, defekty koronárnych ciev. Niekedy sa u detí v prvom roku života už zistí narastajúca srdcová nedostatočnosť.
Arachnodaktylia môže byť sprevádzaná poškodením iných orgánov, najmä nervového systému, priedušiek a pľúc, kože a urogenitálneho systému. Takéto poruchy sa zisťujú počas diagnostických postupov.
Komplikácie a následky
Najčastejšími nežiaducimi účinkami arachnodaktýlie sú poškodenie srdca a dýchacích orgánov. Okrem toho sa objavujú problémy so zrakom, až po jeho stratu.
Pacienti s arachnodaktyliou vyžadujú komplexnú terapiu všetkých existujúcich patológií. Ak sa takáto liečba nevykonáva, dĺžka života pacientov sa výrazne skracuje: zriedkavým pacientom sa bez lekárskeho zásahu podarí dožiť sa 40 rokov. V priebehu rokov sa problémy s kardiovaskulárnym systémom zhoršujú a zvyšuje sa riziko rozsiahleho krvácania s tragickým koncom.
Ľudia trpiaci arachnodaktyliou by mali absolvovať pravidelné vyšetrenia a liečiť sprievodné patológie: iba za tejto podmienky majú všetku šancu žiť dlhý život bez vážnych komplikácií.
Marfanov syndróm a arachnodaktýlia si vyžadujú osobitnú pozornosť, ak pacientka otehotnie. V takejto situácii je dôležité pravidelne a dôkladne vyšetrovať pacientku a lekársky podporovať stav jej kardiovaskulárneho systému. Len tak sa dá zaručiť úspešné tehotenstvo a bezpečný pôrod dieťaťa.
Aby sa predišlo nežiaducim účinkom, pacienti s arachnodaktyliou by mali byť pravidelne vyšetrení lekármi, aby sa predišlo rozvoju kardiovaskulárnych a muskuloskeletálnych patológií. Odporúča sa im viesť výlučne zdravý životný štýl s miernou fyzickou aktivitou.
Diagnostika arachnodaktylia
Klinická diagnostika arachnodaktýlie zahŕňa zhromažďovanie sťažností, rodinnú anamnézu, hodnotenie fenotypu, ako aj antropometrické a fyzikálne vyšetrenia. Je dôležité určiť prítomnosť prejavov patológií spojivového tkaniva u priamych príbuzných: na tento účel sa vykonáva genealogická štúdia. [ 8 ]
Laboratórna diagnostika arachnodaktýlie zahŕňa štúdium stavu určitých typov spojivového tkaniva, ktoré predstavuje kostné a chrupavkové tkanivo, krv a lymfa. Za najinformatívnejšie sa považuje štúdium hladín oxyprolínu a glykozaminoglykánov v dennom objeme moču. Okrem toho sa hodnotí obsah lyzínu, prolínu a oxyprolínu v krvi. Na stanovenie zmenených pomerov rôznych typov kolagénov a štrukturálnych abnormalít kolagénových vlákien sa predpisuje typizácia metódou nepriamej imunofluorescencie s použitím polyklonálnych protilátok proti kolagénu a fibronektínu. [ 9 ] V závislosti od indikácií sa vykonávajú nasledujúce testy, ktoré odrážajú kvalitu metabolických procesov spojivového tkaniva:
- glykozaminoglykány, fibrilín, fibronektín;
- štúdium hydroxyprolínu, markerov biosyntézy kolagénu typu 1, aminoterminálnych propeptidov prokolagénu typu 1, markerov degradácie kolagénu typu 1, galaktozyloxylyzínu, deoxypyridinolínu;
- analýza regulácie metabolizmu kolagénu (štúdium matrixových metaloproteináz a tkanivových inhibítorov matrixových metaloproteináz, transformujúci rastový faktor);
- analýza mikro a makroelementov (obsah vápnika a horčíka, fosforu, železa, síry a medi, kobaltu a selénu, zinku a mangánu, fluóru a vanádu, kremíka a bóru);
- štúdium markerov tvorby kostného tkaniva a rýchlosti remodelačných procesov (analýza obsahu osteokalcínu, kostnej alkalickej fosfatázy, parathormónu, somatotropného hormónu, prolaktínu, vitamínu D3 , pentozidínu, homocysteínu v moči a krvi).
Inštrumentálna diagnostika má za cieľ identifikovať existujúce vývojové chyby a posúdiť funkčný stav orgánov a systémov. Kardiovaskulárne poruchy pri arachnodaktylii vyžadujú povinné zaradenie do diagnostického zoznamu takých postupov, ako sú:
- elektrokardiografia;
- 24-hodinové monitorovanie EKG;
- ultrazvukové vyšetrenie srdca a ciev.
Cievne anomálie sa vyšetrujú pomocou počítačovej tomografie alebo magnetickej rezonancie. Ďalšie diagnostické postupy môžu zahŕňať:
- Ultrazvuk brušných orgánov, urogenitálneho systému;
- Röntgen hrudných orgánov, bedrových kĺbov; [ 10 ]
- CT alebo MRI chrbtice.
Po všetkých potrebných testoch je pacient odporučený na genetické poradenstvo.
Odlišná diagnóza
Pri Marfanovom syndróme existuje fenotypová podobnosť medzi Bealsovým syndrómom a arachnodaktýliou (mutácie génov FBN2 a FBN1), čo je spôsobené takmer úplnou identitou proteínových látok fibrilínu 1 a fibrilínu 2. Nie je prekvapujúce, že druhým názvom Bealsovho syndrómu je kontraktúrna arachnodaktýlia. [ 11 ]
Diferenciácia sa vykonáva aj s inými patológiami spojivového tkaniva:
- Sticklerov syndróm;
- Ehlersov-Danlosov syndróm;
- homocystinúria;
- artrogrypóza.
Bealsov syndróm je charakterizovaný marfanoidným fenotypom, vrodenými flexnými kontraktúrami veľkých a malých kĺbov, arachnodaktýliou zápästia a chodidla, zakrivením chrbtice a abnormálnym tvarom ucha (tzv. „zvrásnené“ ušnice). Na potvrdenie diagnózy sa vykonáva molekulárna analýza génu FBN2.
Artrogrypóza sa vyznačuje viacnásobnými kĺbovými kontraktúrami, nízkym vzrastom a zníženou inteligenciou. Tvar prstov a uší je nevýrazný. [ 12 ]
Ehlersov-Danlosov syndróm sa vyznačuje kyfoskoliózou, lievikovitým zakrivením hrudníka, výraznými plochými nohami a zhoršenou refrakciou. Typická je zvýšená pohyblivosť a vykĺbenie kĺbov, vysoká rozťažnosť a citlivosť kože.
Sticklerov syndróm sa vyznačuje zmenami objemu a tuhosti kĺbov.
Komu sa chcete obrátiť?
Liečba arachnodaktylia
Arachnodaktýlia je genetická patológia a v súčasnosti medicína nemá metódy na korekciu génových defektov. Preto je liečba zameraná na optimalizáciu stavu pacienta, prevenciu zhoršenia patológie a elimináciu symptomatických prejavov. Predpisuje sa komplexná terapia, ktorá zahŕňa viacerých lekárov naraz, v závislosti od typu najvýraznejších symptómov: často je potrebné dodatočne kontaktovať ortopéda, kardiológa, oftalmológa, gastroenterológa a lekárov iných špecializácií. [ 13 ]
Medzi odporúčaniami pre klinickú liečbu pacientov sa za všeobecné zásady považujú nasledujúce:
- obmedzenie fyzickej aktivity, ale nie jej úplné vylúčenie (ako súčasť podpory kardiovaskulárneho systému);
- lieková terapia;
- ak je to potrebné – chirurgická korekcia najviac postihnutých oblastí srdca a ciev;
- ortopedická korekcia;
- kúpeľná liečba, fyzioterapia, liečebný telocvik.
Strava pacientov s arachnodaktyliou by mala obsahovať dostatočné množstvo produktov s vysokým obsahom bielkovín obohatených o mikroelementy, vitamíny a mastné kyseliny. Odporúča sa konzumovať mäso, ryby, morské plody, strukoviny a orechy. Ak je arachnodaktylia spôsobená homocystinúriou, potom je konzumácia živočíšnych bielkovín výrazne obmedzená.
Deťom s nízkou postavou a vysokým vzrastom sa odporúča, aby od útleho veku zavádzali do svojho jedálnička bavlníkový a sójový olej, slnečnicové semienka, bravčovú masť a bravčovú masť. Okrem toho ponúkajú prípravky obsahujúce polynenasýtené mastné kyseliny, ako je Omega, ktoré inhibujú produkciu somatotropného hormónu.
Na normalizáciu metabolizmu bielkovín sa predpisujú vitamíny skupiny B. Môžu sa získať aj z potravinárskych výrobkov: pohánka, hrach, pečeň.
Je veľmi dôležité, aby kyselina askorbová vstúpila do tela pacienta s jedlom. Na tento účel je do stravy nevyhnutne zahrnutá nálev z šípok, paprika, kapusta, citrusové plody, ako aj rakytník a pór.
V prípade potreby sa pacientom ponúka ortopedická korekcia, ktorá je nevyhnutná na zníženie zaťaženia chrbtice a kĺbov. Na tento účel sa používa ortopedická obuv, kolenné a iné pomôcky, vložky do topánok, elastické obväzy.
Chirurgická liečba sa vykonáva podľa indikácií.
Lieky
Liečba arachnodaktýlie liekmi sa vykonáva 1-2 krát ročne v závislosti od stavu pacienta a závažnosti patologických symptómov. Trvanie liečebnej kúry sa určuje individuálne a je v priemere 4 mesiace. [ 14 ]
Na stimuláciu tvorby kolagénu sa predpisujú nasledujúce lieky: Piaskledin 300, L-lyzín alebo L-prolín v kombinácii s komplexnými multivitamínovými prípravkami obsahujúcimi kyselinu askorbovú, vitamíny skupiny B, tokoferol, horčík, zinok, selén, meď.
Medzi chondroprotektormi je najoptimálnejšie použitie chondroitín sulfátu a glukozamín sulfátu - liekov, ktoré sa podieľajú na regulácii metabolizmu chondrocytov, potlačení syntézy enzýmov, zvýšení citlivosti chondrocytov na enzymatické pôsobenie, stimulácii anabilistických procesov atď. Za optimálne sa považujú kombinované činidlá, ako sú Teraflex, Arthroflex, Arthra atď.
Metabolizmus minerálov stimulujú lieky, ktoré normalizujú procesy fosforu a vápnika. Liekmi voľby sú často aktívne formy vitamínu D: Alpha D 3 - Teva, Oxidevit, Bonviva atď. Súčasne sa používajú prípravky fosforu, vápnika a horčíka. Počas liečby sa približne raz za 20 dní kontroluje hladina vápnika a fosforu v krvi alebo moči a vykonáva sa krvný test na alkalickú fosfatázu.
Na zlepšenie bioenergetického stavu tela je možné predpísať fosfaden, riboksin, lecitín, elkar, koenzým Q10.
Približný liečebný režim môže vyzerať takto:
- Chondroprotektor v dávke primeranej veku, užívaný s jedlom a dostatočným množstvom vody. Trvanie jednej liečebnej kúry je 3-4 mesiace.
- L-prolín v dávke 500 mg (pre deti od 12 rokov a dospelých) sa užíva pol hodiny pred jedlom, 1-2 krát denne, počas šiestich týždňov. Ak je to indikované, možno dodatočne predpísať komplex aminokyselín - L-prolín, L-lyzín, L-leucín v množstve 10-12 mg / kilogram hmotnosti. Príjem sa vykonáva 1-2 krát denne, počas dvoch mesiacov.
- Prípravky vitamínového a minerálneho komplexu Centrum, alebo Vitrum, alebo Unicap, v dávkovaní s prihliadnutím na vek. Trvanie podávania je 4 týždne.
Tento liečebný režim je vhodný, ak sa pacient s arachnodaktyliou sťažuje na problémy s pohybovým aparátom a výsledky testov naznačujú zvýšené vylučovanie glykozaminoglykánov v dennom teste moču a znížené hladiny voľných aminokyselín v krvi.
Liečbu pacienti spravidla dobre znášajú, bez akýchkoľvek zvláštnych vedľajších účinkov. Ak sa zistia reakcie z precitlivenosti, lieky sa nahradia a liečebný režim sa upraví.
Fyzioterapeutická liečba
Fyzioterapeutické postupy pri arachnodaktylii sa predpisujú podľa indikácií. Napríklad pri nedostatočnej osteogenéze, na zlepšenie hojenia zlomenín kostí alebo pri príznakoch osteoporózy sa odporúča elektroforéza s 5% chloridom vápenatým, 4% síranom horečnatým, 2% síranom meďnatým alebo 2% síranom zinočnatým.
Ak sa zistia vegetatívno-cievne poruchy, použije sa 1% kofeín benzoát sodný, efedrín hydrochlorid alebo mezatón.
Na aktiváciu funkcie kôry nadobličiek sa predpisuje elektroforéza s 1,5 % etimizolom a decimetrická terapia oblasti nadobličiek. [ 15 ]
Na stabilizáciu tonusu ciev sa odporúčajú vodné procedúry, ktoré podporujú cievnu „gymnastiku“. Výborne sa hodia kúpele s oxidom uhličitým, borovicovým, chloridovo-vodíkovým, sírovodíkovým a radónovým. Používajú sa masážne obklady, obklady, kontrastné sprchy, penové a soľné kúpele.
Na zlepšenie stavu chrupavkového tkaniva sa používa magnetoterapia, induktoterapia, laserová terapia a elektroforéza s dimetylsulfoxidom (Dimexid).
Chirurgická liečba
Chirurgické operácie na arachnodaktýliu sa predpisujú prísne podľa indikácií. Napríklad, ak sa zistia závažné hemodynamické poruchy na pozadí prolapsu chlopňových chlopní, vykonáva sa masívna aneuryzma aorty, náhrada chlopne a poškodeného segmentu aorty. [ 16 ]
Ak existujú výrazné funkčné poruchy dýchacieho a kardiovaskulárneho systému, ktoré vznikajú v dôsledku silného zakrivenia hrudníka, vykoná sa torakoplastika.
V prípade progresívneho syndrómu bolesti spôsobeného ťažkou skoliózou 3-4 stupňa je indikovaný aj chirurgický zákrok. Z oftalmologického hľadiska sú absolútnymi indikáciami na odstránenie šošovky subluxácia šošovky komplikovaná sekundárnym glaukómom, ako aj katarakta a degeneratívne zmeny sietnice s vysokým rizikom odlúčenia.
Akákoľvek operácia u pacientov s arachnodaktyliou a inými poruchami ovplyvňujúcimi štruktúry spojivového tkaniva sa vykonáva iba v štádiu relatívnej klinickej a biochemickej úľavy. Po zákroku je povinné dlhodobé lekárske pozorovanie a intenzívna liečba liekmi, ktoré zlepšujú metabolizmus spojivového tkaniva.
Prevencia
Arachnodaktýlia je zriedkavá genetická patológia. Niekedy sa vyskytuje spontánne u zdanlivo zdravých rodičov. Preto je veľmi, veľmi ťažké predchádzať ochoreniu v predstihu.
Ak má jeden z potenciálnych rodičov zaťaženú rodinnú anamnézu - to znamená, že je známe, že niekto v rodine trpel arachnodaktyliou - potom by manželia mali navštíviť genetika a podstúpiť genetické vyšetrenie v štádiu plánovania dieťaťa. Po potvrdení tehotenstva lekár vykoná prenatálnu diagnostiku vrátane ultrazvukového vyšetrenia plodu a množstva biochemických testov:
- krvný test matky;
- analýza plodovej vody;
- odber vzoriek choriových klkov;
- analýza placentárnych buniek a pupočníkovej krvi.
Pacienti s arachnodaktyliou sú počas celého života pod lekárskym dohľadom. Preventívne opatrenia u pacientov sú zamerané na prevenciu komplikácií. Na tento účel sa vykonáva chirurgická korekcia srdca, predpisuje sa liečba liekmi na elimináciu rizika tvorby trombov. Pravidelne sa podávajú antibiotické kúry.
Predpoveď
Prognóza života pacientov s arachnodaktyliou je primárne určená závažnosťou sprievodných ochorení - najmä ochorení kardiovaskulárneho systému, pohybového aparátu a zrakových orgánov. Najčastejšie je patológia komplikovaná ruptúrou a disekciou aorty. Toto treba vziať do úvahy a včas vykonať korekciu srdcového chirurgického zákroku, čo pomôže predĺžiť život pacienta a zlepšiť jeho kvalitu.
Ak bola diagnóza stanovená včas, potom ak sa dodržiavajú odporúčania lekára, prognózu možno nazvať podmienečne priaznivou. Lekárska podpora výrazne zmierňuje priebeh arachnodaktylie a pacienti majú možnosť žiť normálny a relatívne plnohodnotný život bez vzniku závažných komplikácií.

